Los editores de Piel-L listaron “Las Eritrodermias (Dermatitis Exfoliativas)” en la precedente edición, Número 241, en la sección: Clasificación de Dermatosis por su Morfología.
Realmente la tabla no me encantó, pero no sé como mejorarla. A ciertas entidades como el “SSSS” y el “Escleredema Neonatorum” me cuesta trabajo verlas en la misma lista en que está la Psoriasis.
Pero, si definimos eritrodermia como el enrojecimiento del 80% o más de la superficie corporal, hay que aceptar la tabla como reportada. Se me ocurre que el porcentaje debe ser menor para otras entidades, como el eccema.
 El comentario anterior es para darle pié a mi columna de hoy. Parece mentira que tanto de lo que se escribe sobre dermatología (y sobre medicina en general) sea la perpetuación de dogmas basados en observaciones ocasionales, por lo general compatibles con descripciones históricas; eso es lo que me parece que ha ocurrido con el tema de hoy.
El comentario anterior es para darle pié a mi columna de hoy. Parece mentira que tanto de lo que se escribe sobre dermatología (y sobre medicina en general) sea la perpetuación de dogmas basados en observaciones ocasionales, por lo general compatibles con descripciones históricas; eso es lo que me parece que ha ocurrido con el tema de hoy.
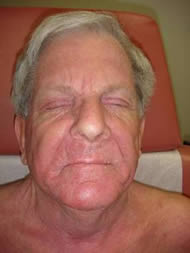
A juzgar por lo que reviso en PubMed la dermatitis atópica rara vez se hace eritrodérmica. Esto no desdice lo que veo en mi práctica, que es principalmente médica y no cosmética o quirúrgica (excepto por criocirugía), donde muchos pacientes están en inmunosupresores sistémicos. El ultimo paciente que ví hoy fué un señor de 65 años que desarrolló una infección ocular por citomegalovirus durante un curso de tratamiento com ácido micofenólico y que no tolera fototerapia, de modo que poco tengo para ofrecerle. El tiene el 60% de la superficie corporal comprometida
con eczema subagudo y crónico, particularmente severo en la cara. No lo suficiente para ganarse el título de “eritrodermia exfoliativa” aunque eso es lo que parece tener en la sala de espera. [Foto 1]
Ahora entremos en materia.
En un estudio que analizó las características clínicas de la DA en la población senil (de 68 a 87 años con una media de 77 y con una edad media de comienzo de enfermedad de 68 =/- 15) del Japón el 10% fue catalogado como teniendo eritrodermia; sus niveles medios de IgE fueron de 8810, llegando en un caso a 53.605. Al igual que en mi paciente la distribución usual comprometía a la cara, cuello, torso, extremidades y no particularmente a las fosas popliteas o antecubitales. 50% de ellos habían sufrido de DA en la infancia o juventud. [PMID 18837700]
Otro estudio en 80 adultos (edad promedio 54 =/- 18 años) con eritrodermia no identificó a ningún paciente con dermatitis atopica y a 32 con psoriasis. Lo que cuadra bien con lo que veo en mi consulta y les decía antes. Otras causas incluyen medicamentos, PRP y SSSS. Estafilococos complican a un 50% – 100% de los casos.[PMID 16135140, 15965423, 15196290]
Una revision de 42 casos de eritrodermia determinó que el 15% de ellos se debieron a dermatitis atópica (21% a seborréica, 31% a ictiosis, 5% a sindrome de Netherton, 5% a psoriasis, 3% a PRP, 5% a inmunodeficiencias, 7% a SSSS, el resto a causas no precisadas). El diagnóstico fué “confirmado” por biopsia en un 40%. [PMID 17408438]
Entre 138 pacientes con eritrodermia las causas más comunes fueron DA 23%, psoriasis 23%, y erupciones medicamentosas 23%. Pero dentro de ese grupo el 40 % de los pacientes VIH + debieron su eritrodermia a medicamentos. [PMID 10632767]
Y no olvidemos a lo que puede que sea una variante de DA llamada papuloeritrodermia de Ofuji caracterizada por pápulas y placas discretas y coalescentes (en forma de empedrados), recurrentes, intensamente pruríticas, ocurriendo en areas localizadas, con o sin eosinofilia, y con eosinófilos en las lesiones. [PMID 12804988]
En un estudio en el que se incluyeron 17 niños de entre 1 y 12 años 2 (12%) tenían dermatitis atópica.con eritrodermia y uno 9 (6%) dermatitis seborréica. Los demás tenían principalmente erupciones medicamentosas, SSSS o psoriasis.
Varios sindromes caracterizados por eritrodermia y dermatitis exfoliativa se presentan en la infancia, uno de ellos, el sindrome de Omenn combina dermatitis exfoliativa con inmunodeficiencia y se acompaña de elevaciones de IgE, deficiencia de IgG, Ig A, IgM, eosinofilia e infecciones recurrentes como estomatitis herpética. Esta enfermedad hay que identificarla a tiempo y tratarla por medio de transplante de médula osea y/o de células precursoras. [PMID 18498405]
El Omenn no es sino uno de una multitud de sindromes caracterizados por inmunodeficiencia combinada severa en los que además de la eritrodermia exfoliativa hay hepato y espleno-megalia, linfadenopatias, diarreas, estomatitis, alopecia, retraso del crecimiento.
Otro peculiar es el sindrome de Netherton (Comél-Netherton major dicho) en el cual una deficiencia functional del gen SPINK5 [PMID 11511292] conlleva una dermatitis generalizada con apariencia de dermatosis ictiosiforme lineal (circumflexa) caracterizada por descamación amarillenta particularmente en la cara y cuero cabelludo, tricorrexis invaginada , y atopias tales como alergias a alimentos. Un detalle relevante en este sindrome lo representa el riesgo de excesiva absorción de agentes como el tacrolimus a través de una incompetente barrera cutánea [PMID 11405764]. Un truquito fácil de poner en práctica es el de examinar las cejas antes de recetar medicaciones potencialmente tóxicas por via tópica si administradas en demasía. [PMID 16670861, 16901309, 16796630]
También está el sindrome de Chanarin y Dorfman, un desorden de almacenamiento de lípidos (como la enfermedad de Gaucher tipo 2) causado por mutaciones en la hidrolasa CGI-58, se caracteriza por una dermatitis ictiosiforme. [PMID 16741516]
Otro más resulta de una mutación llamada NEMO que causa una displasia ectodérmica con hipohidrosis y problemas dentarios, relacionada con el cromosoma X y que semeja dermatitis atópica, intertrigo, eritrodermia y, de nuevo, eosinofilia, bajos niveles de IgA, IgG e IgM, y de células asesinas naturales. Esta es otra entidad que requiere tratamiento con células primordiales. [PMID 18347290]
Entre otros diagnosticos diferenciales de eritrodermia por DA están: abuso de alcohol, drogas o medicamentos, dermatitis xerótica senil con o sin elevaciones de IgE, pre-Sézary y linfomas cutáneos, dermatitis seborréica, eritrodermias de Leiner y Ritter (el nazi), dermatitis por contacto o por éstasis con autosensibilizacion, y las otras entidades que ya leyeron en la tabla de la edición 241.
William Abramovits.
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998


tengo en este momento un paciente circunstancias clinicas muy parecidas, que venia siendo tratado ambulatoriamente como eritrodermia por psoriasis, sin mejoria con metotrexate, le ordene Ig E y estaban en 2000ui , le inicie manejo con montelukast 10 mg asociada con hidroxicina 25 mg y desonida topica y estoy disminuyendo el MTX, con mejoria muy leve al momento.
La dificultad consiste en que nuestro sistema de seguridad social no define esto como caso para hospitalizar y el paciente es contratista y esta descubierto en el aseguramento momentaneamente.
«Dermatolocal Differential Diagnosis and Pearl»
Second Edition
H. Eliot Y. Ghatan MD
Brooklyn Veteran´s Administration Hospital New York
Pag. 39
Erytrodermic (Exfoliative Dermatitis)
William, gracias por el comentario; anexamos la fuente de donde fue tomado el cuadro.
La Eritrodermia es un eritema con descamación universal; muchas de estas entidades pueden presentar eritema + descamación o eritema primero y despues descamación: En nuestra medio la causa más frecuente de eritodermia es medicamentos , dermatitis sebvorreica y psoriasis, tenemos alguna experiencia en eritrodermia en penfigos foliaceos.
Saludos cordiales:
Rolando Hernández Pérez
Barinas/Venezuela
Dios o la selección natural nos hizo animales racionales, (aunque muchos de nuestros dirigentes no cumplan con el dogma). En ese raciocinio se nos ha pedido que nos organicemos nosotros mismos y las cosas que manejamos; es por ello que utilizamos tablas, ordenadores, algoritmos etc, pero Dios o la naturaleza tienen un orden que aún no lo hemos podido desentrañar y ese orden no camina junto a nosotros ni a nuestro ritmo. Es por ello que todo intento de hacer cuadros tiene fallas, por ejemplo ¿ Tu crees que todos los tipos de rosacea son rosacea?
En otro orden de ideas me gustaría que tocaras el dilema entre la Dermatitis atópica “alergica” y la dermatitis atópica como un problema de barrera, “ como se come eso”. Es una discusión que se entable en la reunion mensual del Instituto de Biomedicina y que no capte totalmente
Dr. Castillo Molina:
Gracias por su comentario y presentación de un paciente que espero no le importe discutemos.
Lo que se me ocurre sugerir de primero es la obtención de una biopsia. La idea es la de asegurarse que no se trata de in linfoma cutáneo (siempre tomo biopsias antes de comenzar tratamientos con inmunosupresores sistémicos).
La biopsia con frecuencia es poco concluyente diferenciando la eritrodermia atópica de la psoriática, a menos que los hallazgos sean polares: espongiosis con abundantes eosinófilos v. neutrófilos, por ejemplo.
Lo de la IgE en 2000 IUs tampoco me es prueba convincente de que esta dermatitis sea alérgica o atópica, aunque lo sugiere (una pieza más en el rompecabezas).
Descartado lo neoplásico, y si no hay otras contraindicaciones o riesgos relevantes, mis preferencias van hacia la ciclosporina (alrededor de 4 mg/kg/dia) o micofenolato mofetil (alrededor de 2.5 g/dia). Esto debe producir muy buenos resultados clínicos en menos de 3 meses.
Me sorprendería agradablemente que me cuente que le fué bien con monteleukast ya que no lo he usado en esta situación; la literatura sugiere que es de poca, pero de alguna, ayuda.
Entiendo que tanto el micofenolato como la ciclosporina son caros, particularmente si agregamos los costos de monitorización, pero si le resuelven una eritrodermia incapacitante a su contratista, a lo mejor valen la pena.
William.
Jaime:
Tu pregunta sobre la «clasificacion» de la dermatitis en atópica y «de barrera» te la tengo que contestar verborreicamente.
Tradicionalmente los eccemas se clasificaban en: atópicos y atopiformes; aun cuando llenaran el criterio clínico de Rajka y Hanifin. La diferenciación, muy artificiosa, dependía respectivamente de la elevación o ausencia de niveles elevados de IgE.
Lo del problema de barrera se consideraba secundario. La desregulación inmunológica siendo el problema primario.
Hallazgos por Elias y grupos japoneses y alemanes pretendieron alterar el paradigma en la direccion opuesta: el problema es inicialmente de barrera y secundariamente de desregulación inmunologica.
A eso se le ha llamado «the outside-inside theory» con la idea de reemplazar «the inside-outside theory».
A la teoría de afuera para adentro le da soporte el descubrimiento de que un malfuncionamiento del gen encargado de la apropiada expresion de filagrina, proteina indispensable para la generación de una barrera cutánea adecuada, se asocia al desarrollo no solo de dermatitis atópica, sino de otras atopias como el asma.
La conceptualización es la de que, si la barrera es inadecuada, atópenos o alergenos entran en contacto con demasiada facilidad con las células dendríticas que disparan la cascada de eventos que llevan a la formacion de lesiones eccematosas y a la liberación de IgE.
Pero eso tampoco cuadra perfectamente con lo de que los linfocitos del cordón umbilical de bebitos propensos a atopias sean hiperactivos (demasiado ATP), ni con otros hallazgos de alterada inmunidad presentes desde el nacimiento.
Además, parece que la barrera digestiva también está alterada en atópicos, y por eso la leche de vaca, etc. los sensibiliza facilmente.
A eso le dicen «the outside-inside-outside theory» etc., etc., etc.
En resumen: no te enrolles si no captas el asunto totalmente, porque en este quinquenio viene otra teoría que va a ser diferente!
William.
PS.> La semana pasada almorcé con Jon Hanifin acá en Dallas, para que te sientas mejor, él también parece estar algo enredado.
Hola William:
podrìas por favor enviarme tu email a [email protected]
gracias,
Vito
Por supuesto.
William.
Gracias William, tu respuesta fue muy didactica
Gracias
Jaime
Hola
Muy agradecido por su respuesta oportuna en beneficio de mi paciente a quien casualmente vi hoy y esta mucho mejor a pesar de que el tratamiento ambulatorio no es el adecuado.
Lo habia citado para tomarle una biopsia la proxima semana y voy a discutir con el el uso del Mofetil micofenolato, que es un poco menos costoso que la Ciclosporina y puedo conseguir ayuda con lab Roche para el efecto.
En cuanto al Montelukast he tenido algunos paciente que responden en D Atopica, por eso lo intente con este paciente y le comentare con mucho gusto lo que observe en el devenir del tratamiento.
Muchas gracias nuevamente y continuare informando.
Cordialmente David Castillo