En nombre de Micopiel, saludo a todos los hermanos del mundo que consultan y participan en este prestigioso Blog para que honren, valoren y disfruten a plenitud estas fiestas tan especiales de fin de año. También deseo que Dios lleve amor, paz, sabiduría, salud y prosperidad a todos ustedes en esta noche buena y Navidad. Brindemos por este Blog que ha crecido y penetrado en tantos hogares científicos, por la oportunidad que me dieron sus Editores en difundir todos estos Casos Clínicos para su discusión. FELICIDADES…para todos.¨.
Fernando Gómez Daza
Reposicion de caso presentado en pasada edicion:
Presentado por:
Dr. Eusebio Plasencia, MSc. Fernando Gómez Daza. Servicio de Dermatología de la Ciudad Hospitalaria "Dr. Enrique Tejera". Valencia
Paciente: J.A.S.
Tipo de piel: IV/ VI Fitzpatrick.
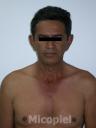
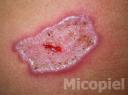
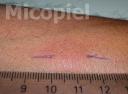
Motivo de consulta: Úlcera en tórax.
Enfermedad actual: Se trata de paciente masculino de 52 años de edad, natural y procedente de Guacara, Estado Carabobo, quien consultó por presentar dermatosis localizada en borde lateral izquierdo en tercio medio de tórax, caracterizada por placa ulcerada de 12 x 5 cm, bordes definidos, elevados, eritematoso con descamación mielicérica de 9 meses de evolución. En el resto del examen físico sin alteraciones.
Caso presentado previo consentimiento informado del paciente
Antecedentes familiares: No contributorios.
Antecedentes personales: Tratado por tuberculosis pulmonar no bacilífera durante 6 meses. Profesión agricultor.
Impresión diagnóstica: Leishmaniasis cutánea localizada, esporotricosis, cromoblastomicosis, tuberculosis cutánea.
Estudios paraclínicos:
-
Laboratorio: DLN.
-
Frotis por raspronta (Giemsa): Se observaron abundantes levaduras multigemantes, no se observaron formas amastigotas de Leishmania.
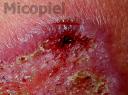
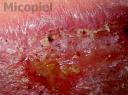
Fig. 5: Toma de muestra para raspronta
-
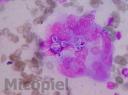
Estudio micológico (úlcera y esputo): Directo KOH 20% y tinta Parker® azul se observaron abundantes blastoconidias multigemantes. Cultivo en agar Sabouraud con Cloranfenicol y Mycosel®, a los 15 días de incubación a temperatura ambiente crecimiento de colonias algodonosas blancas y cerebriformes claras sin pigmento en el anverso y a 37ºC colonias blanquecinas, cerebriformes muy plegadas.

Fig. 7: Examen directo con KOH 20% y tinta Parker® azul de la lesión en tórax donde se observan abundantes blastoconidias multigemantes (100x)
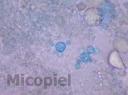
Fig. 8: Examen directo con KOH 20% y tinta Parker® azul de la lesión en tórax, detalle (400x)
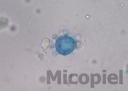
Fig. 9: Examen directo con KOH 20% y tinta Parker® azul de la lesión en tórax, detalle (1000x)

Fig. 10: Cultivo en agar Sabouraud a temperatura ambiente, 20 días de incubación
-
Estudio inmunológico: Paracoccidioidina 15 mm (lectura a las 48 horas), eishmanina y esporotriquina 0 mm (lectura a las 48 horas), PPD 0 mm (lectura a las 72 horas). Inmunodifusión doble contributorio para Paracoccidioides brasiliensis (título 1:16).
-
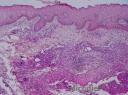
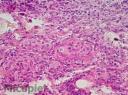
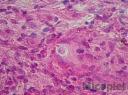
Estudio histopatológico: Biopsia cutánea coloreada con H-E en la se observa hiperplasia pseudoepiteliomatosa, granulomatosa, con infiltrado celular inflamatorio constituido por polimorfonucleares neutrófilos, eosinófilos, histiocitos, células gigantes y levaduras multigemantes. Coloración de metalamina argéntica de Grocott contributorio para la identificación del hongo.

Fig. 16 Biopsia (Grocott 400X)
-
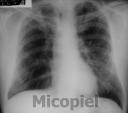
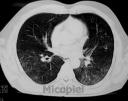
Estudio radiológico: Rx de tórax P-A se evidencia infiltrado bronquial parahiliar bilateral. Tomografía axial computarizada de tórax se observa infiltrado parenquimatoso difuso.
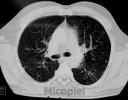
Fig. 18: TAC de tórax
-
Valoración por neumonología: Se le realizó broncofibroscopia y espirometría DLN.
-
Tratamiento: Se inicia protocolo con Dapsona a dosis de 100 mg/VO por dos años.
-
Evolución: Satisfactoria a los seis meses de tratamiento. Inmunodifusión doble a los seis meses título 1:4.
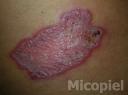
Fig. 19: Dos meses de tratamiento
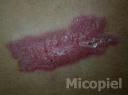
Fig. 20: Cuatro meses de tratamiento
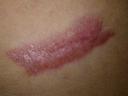
Fig. 21: Seis meses de tratamiento
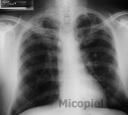
Fig. 22: Rx de tórax A-P seis meses de tratamiento
¿;Cuál es su diagnóstico, agente etiológico y alternativas terapéuticas?
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998




Fernando:
es un verdadero privilegio contar con una columna como la tuya.
Te doy las gracias a nombre de los cientos de usuarios que, ante tanta dedicación y rigor científico, nos quedamos sin palabras.
!insuperable!.
Felicitaciones,
Vito Abrusci V.
Muchas gracias Dr. Vito Abrusci por sus palabras sinceras que me dan energía para seguir publicando casos clínicos que he manejado durante estos 18 años dedicados a la micología médica y sobre todo los Editores de este Blog por darme la oportunidad de compartirlos con ustedes. Lástima que los ajetreos de las Jornadas Anuales de Dermatología no nos dejó oportunidad de conocernos, solamente de saludarlo cuando Félix Tapia nos presentó. Fernando Gómez Daza
Paracoccidioidomicosis en su forma crónica tipo adulto, agente: Paracoccidioides brasiliensis. El caso es reciente o de hace algunos años? ¿Por qué no usaron itraconazol? ¿por razones económicas o alguna otra? ¿Les es fácil conseguir dapsona?
Este caso fue tratado por una TBC pulmonar no bacilifera durante 6 meses hace 10 años probablemente desde ahi se inicio la presente enfermedad. Los pacientes con Paracoccidioidomicosis cronica multifocal (pulmon y piel) para lograr un exito en el tratamiento debe ser una droga accesible, economica y con escasos efectos colaterales por lo prolongado del tratamiento, gracias a la relación con el Servicio de Dermatología Sanitaria obtuvimos la Dapsona necesaria. Hasta la fecha sin tener ningun tipo de efecto indeseable y como es evidente una buena respuesta.
Muchas gracias por la aclaratoria Dr. Plasencia
Felicitaciones Fernando por este excelente caso, muy bien documentado además. Clínicamente por las lesiones de piel mi diagnóstico hubiera sido esporotricosis. Por supuesto, los hallazgos de laboratorio y las otras manifestaciones clínicas confirman una paracoccidioidosis. Para mí, igual como comenta el Dr. Chassaigne, el tratamiento de elección sería itraconazol y posiblemente por razones económicas tuvieron que recurrir a la sulfa. Nuevamente te felicito y te exhorto a que continúes presentando casos tan interesantes!!!!!!!
El diagnóstico clínico según el último consenso en Paracoccidioidomicosis (Shikanai-Yassuda, 2006) es Paracoccidioidomicosis Crónica Multifocal y su agente etiológico es el hongo dimorfo Paracoccidioides brasiliensis. Las conidias del hongo penetran por vía inhalatoria,causa el complejo ganglionar linfático en el pulmón, el hongo puede diseminarse a otros órganos preferiblemente a ganglios linfáticos cervicales y cavidad bucal, raramente a piel como sucedió en el caso presentado. Es de resaltar que esta micosis no se ha reportado manifestación cutánea fija, cuando coloniza piel siempre es una diseminación preferiblemente pulmonar. Se presume que su primera manifestación fue la pulmonar confundiéndose con una TBC pulmonar ¨no bacilífera¨. El tipo de lesión que presenta el paciente es compatible con cualquier enfermedad granulomatosa, se debe establecer protocolos diagnósticos para así llegar eficazmente al agente etiológico. En la actualidad el pronóstico es excelente cuando se realiza un diagnóstico a tiempo e instaura tratamiento siguiendo las pautas del mismo consenso citado anteriormente: Itraconazol 200 mg/día 6 a 9 meses para las formas leves y 12 a 18 meses para las formas moderadas; Trimetoprim/Sulfametoxazol: Trimetoprim 160 a 240 mg, Sulfametoxazol 800 a 1200 mg VO12/12hs 12 meses para las formas leves y 18 a 24 meses para las formas moderadas. Sin embargo las variables económicas y sociales del paciente favoreció la prescripción de Dapsona observando la evolución del paciente cada dos meses.
Shikanai-Yassuda MA cols. Consenso em paracoccidioidomicose. Revista da Sociedade Brasileira de Medicina Tropical 39(3):297-310, mai-jun, 2006
Msc. Fernando Gómez Daza
Lab. de Micología del Servicio de Dermatología
Ciudad Hospitalaria ¨Dr. Enrique Tejera¨. Valencia. Venezuela
[email protected]
58-241-8431360
58-416-7359639
Dra. Marcano gracias por su felicitación. Deseo usted siga participando en este Blog para que aporte su sabiduría, y los cibernautas puedan obtener algo su experiencia en el área. Feliz Navidad le desea Fernando Gómez Daza