En esta era digital, la vía más rápida de comunicación son los “chats” en cualquiera de sus presentaciones. Desde que el mundo es mundo, los microorganismos han tenido esos “chats” informativos, que se desvelaron en este siglo, bajo el nombre de quorum sensing y es gracias a la producción de unas sustancias de señalización que bacterias y hongos cohabitan espacios sin perturbaciones. Cada bacteria y hongo, produce sus propias señales. Aparte de este sistema, estos grupos de microorganismos producen sustancias extracelulares para adherirse a las superficies bióticas (piel, mucosas) o abióticas (prótesis, sondas, catéteres, tubos endotraqueales) y producir redes que impiden la movilización de los integrantes fuera de la comunidad llamada biopelícula. Esta estructura compleja y polimicrobiana, es la responsable de la estabilidad de la microbiota de todo nuestro cuerpo. Sin ella, sería imposible que al bañarnos no perdiéramos los microorganismos que viven en nuestra piel al enjabonarnos, o los que se encuentran en la vagina, que se perdieran cuando menstruamos o tenemos relaciones sexuales. O cuando defecamos, que el flujo de materia fecal no se llevara la estabilidad intestinal microbiana, tan vital para las funciones de todo el cuerpo humano, aunque usted no lo crea. En fin, que la biopelícula es un modo sabio de protección de todos sus integrantes, en el cual las bacterias están protegidas (protección pasiva) de los antisépticos, desinfectantes y antibióticos, aparte del sistema inmune de las personas (humoral y celular).
Esta biopelícula, cuando es desarrollada bajo condiciones de patogenicidad, y no para garantizar nuestra salud, hace que las enfermedades (pielonefritis, endocarditis, prostatitis, periodontitis, fasciitis necrotizante, otitis, osteomielitis, etc.) generadas por bacterias productoras de biopelículas sean difíciles de tratar, ya que al estar encerradas dentro de la biopelícula, las bacterias no son metabólicamente activas (protección metabólica) y esta es la razón real del por qué los antibióticos no son efectivos, no porque las bacterias sean más resistentes desde el punto de vista de adquisición de genes que confieran mecanismos reales de resistencia, sino porque los antibióticos son efectivos cuando las bacterias se están dividiendo (betalactámicos, glicopéptidos, polimixinas, etc.) o creciendo (fluoroquinolonas, macrólidos, aminoglucósidos, etc.). A pesar de esta baja actividad metabólica, los factores de virulencia y patogenicidad son efectivamente excretados al ambiente, por lo que las infecciones crónicas, siempre están relacionadas con la presencia de biopelículas.
La protección activa que presentan las bacterias dentro de las biopelículas, es la activación de las bombas de eflujo, para eliminar los antibióticos que pueden penetrar las bacterias de la superficie de las biopelículas, ya que la matriz en la cual están contenidas, tiene poros pequeños que no todas las moléculas pueden atravesar, pero si alcanzar las bacterias más superficiales. Las biopelículas poseen canales acuosos para asegurar la distribución de los nutrientes y de las moléculas de señalización, estableciendo la comunicación entre células por las señales bioquímicas. Por otro lado, el ambiente de las biopelículas es propicio para los intercambios del material genético y permite la transferencia de mecanismos de resistencia, con lo cual hay una modificación genética de los integrantes de la biopelícula (protección genética).
Los principales microorganismos de la microbiota de la piel (Staphylococcus aureus, Staphylococcus epidermidis, Propionibacterium acnes, Malassezia spp.), comprenden mecanismos moleculares complejos para cohabitar en la piel. Hay estudios que han demostrado la capacidad de algunos microorganismos productores de biopelículas para producir dermatitis atópica, como P. acnes con S. aureus, o como varias especies de Malassezia spp., para producir la caspa; así como los microorganismos estimulan la formación de biopelículas, la evitan o desintegran, según las condiciones ambientales. La dermatitis atópica afecta 20% de niños en países occidentales. La característica principal es la apariencia inflamada, seca y lesiones eccematosas en la piel, impactando negativamente la vida de quien la padece. Hay dos teorías propuestas para que esto ocurra, una es un defecto inmune y la otra teoría es un problema inherente a la función de barrera de las células epiteliales.
- S. aureus ha sido asociado a la dermatitis atópica en varios trabajos de investigación, ha estado presente en 90% de pacientes con dicha patología. La presencia de esta bacteria exacerba el estado de la enfermedad (inflamación y sensibilización). En pacientes con dermatitis atópica, el estudio bacteriológico de la piel, ha demostrado un aumento importante de S. aureus antes de que aparezcan las bengalas, las cuales disminuyen e incluso se curan, con el uso de antibióticos. Estas cepas son fuertes productoras de biopelículas.
Farnesol es una sustancia del quorum sensing de Candida que cuando se agrega a la piel de los pacientes con dermatitis atópica impide o elimina la formación de biopelícula, logrando la mejoría o sanación de los pacientes. La dermatitis atópica comienza con la oclusión del ducto de la glándula sudorífica ecrina por la biopelícula formada por S. aureus y la severidad de la enfermedad está estrechamente relacionada con la producción de biopelícula por S. aureus.
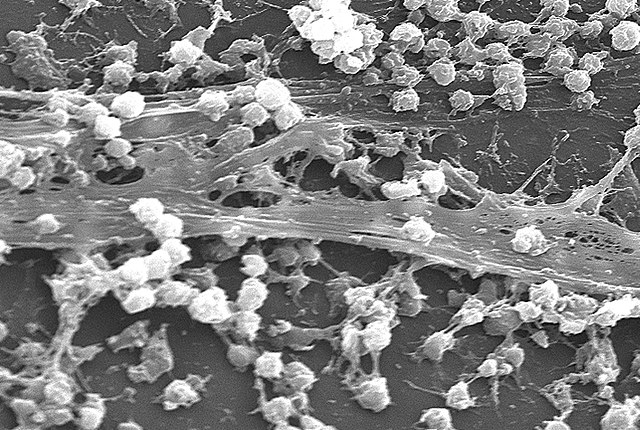
Imagen es biopelícula de Staphylococcus aureus en un catéter permanente. La imagen esde dominio público, realizada por los Centros para el Control y la Prevención de Enfermedades, Departamento de Salud y Servicios Humanos de los Estados Unidos.
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998


El Microbioma humano ha estado relación con la salud de cada individuo desde siempre y ahora ha llamado la atención e iremos asombrándonos de los detalles y como podremos modificar esta interacción entre el organismo y su microbioma para la detección de enfermedad, la respuesta a tratamientos y el desarrollo del organismo en forma inmunológica, física y mental.
Gracias Dra Lorena por volver a tocar un tema tan fascinante. Aunque parezca una perogrullada, el problema del microbioma se controla modificando el sustrato. por ejemplo la tinea Pedis es un problema de humedad y calor, si lo obviamos solucionamos el problema. Personalmente indico soluciones antitranspirante con alto porcentaje de cloruro de aluminio
Saludos
jaime piquero martin