Uraga María Verónica * Uraga Enrique ** Briones María Cecilia * Garcés Juan Carlos *** Morán Annette****
* Médicos del Centro Privado de Piel ¨ Dr. Enrique Uraga Peña ¨
** Jefe del Departamento de Dermatología, Hospital Luis Vernaza
*** Dermatopatólogo del Departamento de Dermatología, Hospital Luis Vernaza
**** Residente 3 del Posgrado de Dermatología de la UCSG
Resumen: El xantogranuloma juvenil (XJ) es una histiocitosis de células no Langerhans, que ocurre predominantemente en la niñez, con carácter benigno. El diagnóstico del XJ es generalmente clínico y recientemente se está utilizando la dermatoscopia como ayuda diagnóstica. Se presenta un caso clínico de XJ con evaluación dermatoscópica e histopatológica. Realizamos una breve revisión de la bibliografía al respecto y se adecúa el caso a los patrones expuestos por otros autores.
Palabras Clave: Xantogranuloma juvenil. Patrón dermatoscópico.
Summary
Juvenile Xanthogranuloma (JXG) is a non Langerhans cell histiocytosis, occurring predominantly during infancy and childhood with a benign course. The diagnosis of JXG is usually made on clinical grounds; recently, dermatoscopy is being used to aid the diagnosis. We present dermatoscopic and histopathologic examinations of a JXG clinical case. We performed a brief review of the literature on this topic and applied the dermatoscopic patterns described by other authors in the evaluation of this case.
Key Words: Juvenile xanthogranuloma. Dermatoscopic pattern.
Introducción
El xantogranuloma juvenil (XJ) es un cuadro que pertenece al grupo de las histiocitosis cutáneas de tipo II de acuerdo con la clasificación de la ¨Histiocyte Society¨ propuesta en 19871. Corresponde a una histiocitosis de células no Langerhans, de carácter benigno, generalmente autoresolutiva en un período de 6 meses a 6 años. Se presenta más frecuentemente en niños pequeños, por lo común al nacimiento o dentro de los primeros dos años de vida; ocasionalmente se observa en adultos y se caracteriza por la presencia de múltiples macrófagos cargados de lípidos sin que se encuentre asociación con alteraciones del metabolismo de los lípidos u otras anormalidades metabólicas2.
En 1912, McDonagh lo nombra nevoxantoendotelioma por considerarlo derivado de las células endoteliales3 y lo ubica dentro del grupo de los xantomas. Posteriormente, Helwig y Hackey introducen el término de XJ. Existe un acuerdo general de que el XJ es una proliferación de dendrocitos o macrófagos dérmicos4.
Cuenta con dos variantes clínicas principales: una forma de pequeños nódulos o micronodular, con lesiones de <10 mm y otra de grandes nódulos o macronodular, con lesiones de >10 mm5.
La forma micronodular se caracteriza por la presencia de múltiples pequeñas lesiones (por lo general más de 100), duras, hemiesféricas, brillantes, inicialmente de color rojo café que rápidamente se tornan de un tono amarillento. Por lo común de tranquila evolución, se encuentran diseminadas a través de la piel sin tendencia a agruparse y se ubican especialmente en la parte superior del cuerpo, siendo la localización palmo-plantar extremadamente rara6.
Por el contrario, la forma macronodular, se presenta con menor frecuencia y está caracterizada por uno o pocos nódulos. Las lesiones son redondas u ovales, hemiesféricas, en ocasiones exofíticas, de 1-2 cm de diámetro, brillantes, con tonalidades que varían del rosado al amarillo y café rojizo y con eventual presencia de telangiectasias en su superficie. En ocasiones, las formas micro y macronodular pueden combinarse dando origen a una forma mixta7.
Se han descrito variantes menos frecuentes, entre ellas, el XJ gigante, en la cual se observan lesiones mayores de 2 cm, usualmente solitarias y que pueden ulcerarse focalmente6. La forma en placas, describe la presencia de un grupo de nódulos agrupados en una placa como manifestación única del cuadro8-9. La forma subcutánea se manifiesta como una lesión profunda, solitaria, congénita o de aparición perinatal y de ubicación preferencial en la cabeza10.
La forma micronodular del XJ, ha sido descrita asociada con manchas café con leche de la neurofibromatosis11, al igual que con leucemia12, en especial, con la leucemia mieloide crónica juvenil e incluso, las tres enfermedades combinadas13-14. El XJ en su forma de grandes nódulos se ha reportado asociado a la enfermedad de Nieman Pick.
Con poca frecuencia se puede observar compromiso extracutáneo, siendo el ojo el órgano más comúnmente comprometido (0,4%) pudiendo determinar glaucoma o ceguera15. Las lesiones musculares de ubicación profunda pueden reproducir la imagen de tumores malignos de la infancia. Se ha reportado ubicación de lesiones en otros órganos como pulmón, bazo, hígado, pericardio, SNC, hueso temporal, testículos, senos maxilares e incluso raramente lesiones solitarias intracraneales e intracerebrales16.
Histopatológicamente, se observa un infiltrado compuesto especialmente por histiocitos acompañados de células espumosas, fibroblastos, linfocitos, eosinófilos y células gigantes de tipo Touton17. Estas células expresan vimentina, CD68, HAM56, factor XIIIa, Ki M1P, KP1y anticatepsina B mientras que, la negatividad para CD1a y S100 permite diferenciarla de la histiocitosis de células de Langerhans18.
El curso de la enfermedad es benigno y de regresión espontánea pudiendo dejar como secuelas atrofia o lesiones que semejan anetodermia.
Generalmente no requiere tratamiento y la extirpación quirúrgica se hace con fines diagnósticos o en caso de severas lesiones. Capítulo aparte corresponde a las localizaciones sistémicas o las raras complicaciones que han sido reportadas.
Reporte del caso
Caso clínico:
Paciente de 18 meses de edad, con cuadro clínico de 9 meses de evolución, quien presenta lesión nodular solitaria ubicada en región sacra, de aproximadamente 0,5 cm de diámetro, aspecto cupuliforme y coloración amarillo-rosada observándose la presencia de neoformación vascular.
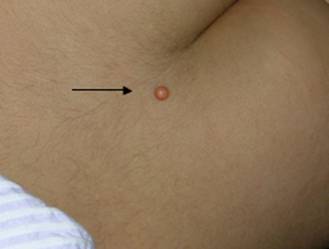
Figura 1.- Lesión hemiesférica amarillo-rosada
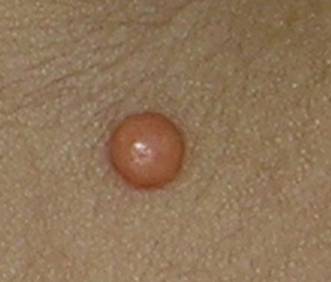
Figura 2.- Mayor acercamiento que permite observar anillo periférico pigmentado, centro con tonalidades variables y neoformación vascular.
Dermatoscopia
El examen dermatoscópico pone de manifiesto la presencia de un anillo periférico pigmentado que rodea una zona central caracterizada por un color que varía entre el rosado y el naranja amarillento, clásico en estas lesiones. Se insinúa la presencia de vasos puntiformes en esta última zona (Figura 3). Jugando con la imagen digital se obtiene una coloración que permite visualizar en mejor forma estas lesiones vasculares puntiformes (Flechas [Figura 4]).
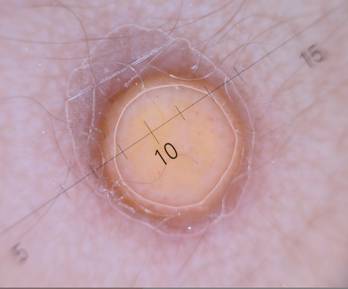
Figura 3.- Patrón dermatoscópico que revela: Anillo periférico más oscuro, zona central naranja-amarillo y vasos puntiformes en la misma.
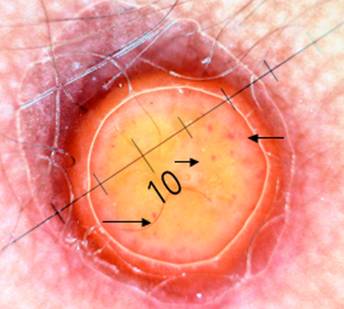
Figura 4.- Imagen que permite visualizar en mejor forma las estructuras vasculares y la diferencia de colores.
Histopatología
Los cortes histológicos muestran estructura de piel con neoplasia benigna que ocupa totalmente la dermis papilar y reticular, compuesta por una proliferación de células mononucleares macrofágicas (flechas), muchas de citoplasma espumoso. Algunas multinucleadas de tipo Touton. Se acompañan de un infiltrado inflamatorio mixto linfocitario, con algunos neutrófilos y eosinófilos dispersos. La epidermis suprayacente adelgazada y con elongación de las crestas interpapilares (Figuras 5 y 6).
Diagnóstico: Xantogranuloma juvenil
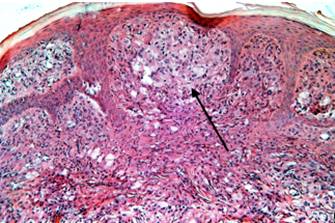
Figura 5.- Histopatología
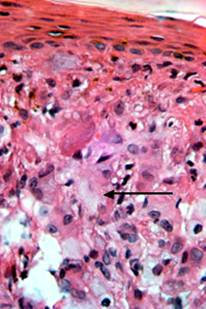
Figura 6.- Histopatología
Comentario
Si bien el diagnóstico del XJ tradicionalmente ha sido clínico con comprobación histopatológica cuando se la ha considerado necesaria, no es menos cierto que en ocasiones se debe tener en cuenta otros diagnósticos en relación al aspecto papulo-nodular o especialmente con el peculiar color amarillento que comparten algunas lesiones, como es el caso del reticulohistiocitoma o del dermatofibroma xantomatoso, que Cavicchini y col. diferencian del xantogranuloma basados en los hallazgos dermatoscópicos19 y son este tipo de hallazgos los que igualmente permiten diferenciar otras lesiones que dermatoscopicamente semejan estructuras lobulares tambien amarillas como las hiperplasias sebáceas, el nevo sebáceo de Jadassohn o el adenoma sebáceo, en los cuales histopatológicamente encontramos cúmulos dérmicos de glándulas sebáceas20.
Con este objetivo diversos autores intentan ya esbozar un patrón dermatoscópico del XJ. Palmer y col 21 estudian tres casos de XJ y señalan la presencia de un color amarillo-naranja, con nubes de color amarillo pálido característico y con apariencia de ¨sol poniente¨ en el examen dermatoscópico21. Rubegni y col 22 por su parte confirman el color amarillo-naranja reportado por Palmer y reportan la observación de vasos lineares y ramificados que corren de la periferia hacia el centro de la lesión y atribuyen la ausencia de reporte de este hallazgo en el trabajo de Palmer, al hecho de la presión ejercida por el dermatoscopio en el momento del examen, ya que ellos observan que los vasos desaparecen ante una ligera presión del dermatoscopio, lo cual podría causar isquemia22.
La imagen dermatoscópica de nuestro caso confirma el patrón enunciado por Palmer con un color naranja amarillento que alterna con zonas rosa, al mismo tiempo que, observamos la presencia de vasos puntiformes (figura 4), pero no encontramos vasos arborizantes posiblemente por la presión ejercida con el dermatoscopio como lo señala Rubegni.
Conclusiones:
Consideramos que la dermatoscopia una vez más demuestra su utilidad como ayuda diagnóstica en lesiones no melanocíticas, en este caso específico, en el XJ.
Resaltamos las características señaladas como son el color naranja-amarillo que contrasta con el tono rojo-amarillento que se visualiza a simple vista, la apariencia de ¨sol poniente¨ señalada por Palmer y la presencia de vasos, bien puntiformes, como lo señala Cavicchini, o bien ramificados, que dan origen a un patrón dermatoscópico lesional propio del XJ.
Bibliografía
1) Writing group of the Histiocyte Society (Chu T, D´ Angio Gj, Favara B et al. ). Histiocytosis syndromes in children. Lancet 1987;i:208-209.
2) HarperJ, Oranje A, Prose N. Textbook of pediatric dermatology. Second edition. Blackwell Publishing, 2006: 1699-1721.
3) McDonagh JER. A contribution to our Knowledge of the naevoxantoendothelioma or juvenile xantoma. Br J Dermatol 1912;24:85-99.
4) Fonseca Capdeville E. Dermatología Pediátrica Tomo IV. Madrid. Aula Médica. 2001:1321-1369.
5) Paller AS, Mancini AJ. Hurwitz Clinical Pediatric Dermatology. Trird Edition. Elsevier Saunders 2006: 250-251.
6) Caputo R. A text Atlas of Histiocytic Syndromes. A Dermatological Perspective. Londres. Martin Dunitz. 1998:39-58.
7) Caputo R, Grimalt R, Gelmetti C et al. Unusual aspects of juveline xanthogranuloma. J Am Acad Dermatol 1993;29:868-870.
8) Clayton TH, Mitra A, Holder J, Clark SM. Congenital plaque on the chest. Clinical and Experimental Dermatology. 2007;32:613-614.
9) Mowbray M, Schofield O. Juvenile xanthogranuloma en plaque. Pediatric dermatology 2007;24:670-671.
10) Sanchez E, Requena L, Villegas C. Subcutaneous juvenile xanthogranuloma. J Cutan Pathol 1995;22:460-465.
11) Cambiaghi S, Restano L, Caputo R. Juvenile Xanthogranuloma Associated with Neurofibromatosis 1: 14 Patients without Evidence of Hematologic Malignancies. Pediatric Dermatology 2004;21:97-101.
12) Aparicio G, Mollet J, Bartralot R et al. Eruptive juvenile xanthogranuloma associated with relapsing acute lymphoblastic leukemia. Pediatric Dermatology 2008; 25: 487-488
13) Hsiao PF, Liu HC, Wu YH. An infant with juvenile xanthogranuloma. multiple café aut lait macules, acute myeloid leukaemia: an incomplete, rare form of triple association? JEADV 2008;22:1365-1401.
14) Morier P, Merot Y, Paccaud D. Juvenile chronic granulocytic leukemia, juvenile xanthogranulomas and neurofibromatosis. J Acad Dermatol 1990;22:962-965.
15) Si L, Yue-Hua L, Fang K. Juvenile Xantogranuloma with ocular involmente Pediatric Dermatology 2009;26:232-234.
16) Chang MW. Update on Juvenile Xanthogranuloma: Unusual Cutaneous and Systemic Variants. Seminars in Cutaneous Medicine and Surgery. 1999;18:195-205.
17) Bianchi OJ. Dermatopatología. Principios básicos. Buenos Aires. Editorial Actualizaciones Médicas. 2007:256.
18) Posada C. Flórez A, Pardavila R, Cruces MJ. Xantogranuloma juvenil múltiple. Piel. 2009;(2):114-6.
19) Cavicchini S, Tourlaki A, Tanzi C et al. Dermoscopy of Solitary Yellow Lesions in Adults. Arch Dermatol 2008;144:1412.
20) Kim NH, Kolm I, Oliviero M et al. The Dermoscopic Diferential Diagnosis of Yellow lobularlike Structures. Arch Dermatol 2008;144:962.
21) Palmer A, Bowling J. Dermoscopic Appearance of Juvenile Xanthogranuloma. Dermatology 2007;215:256-259.
22) Rubegni P, Mandato F, Fimiani M. Juvenile Xanthogranuloma: Dermoscopic Pattern. Dermatology 2009; 218:380.
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
