Drs. Daniel Beniamini, Guillermo Planas-Girón (Centro Clínico Profesional Caracas),
Carmen López (Servicio Anatomía Patológica del Hospital Vargas) y
Dr. Harry Jack Goldsztajn (Hospital de Clínicas Caracas).
Ponente: Dr. Guillermo Planas Girón. Caracas-Venezuela. 25, Enero de 2010.
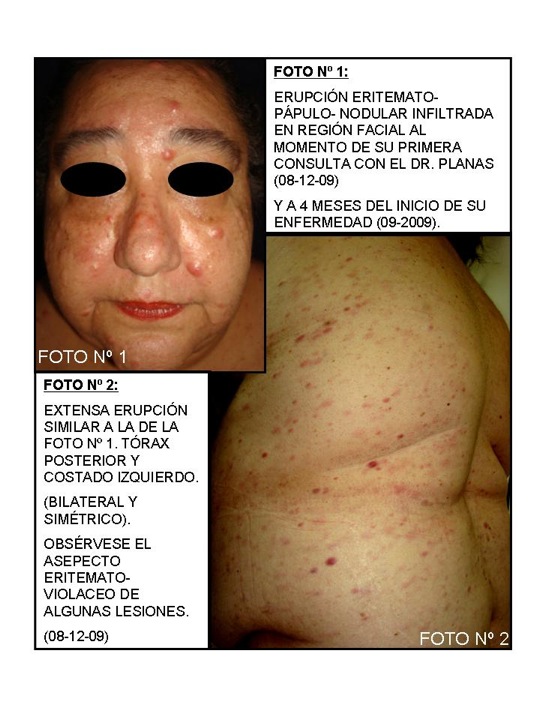
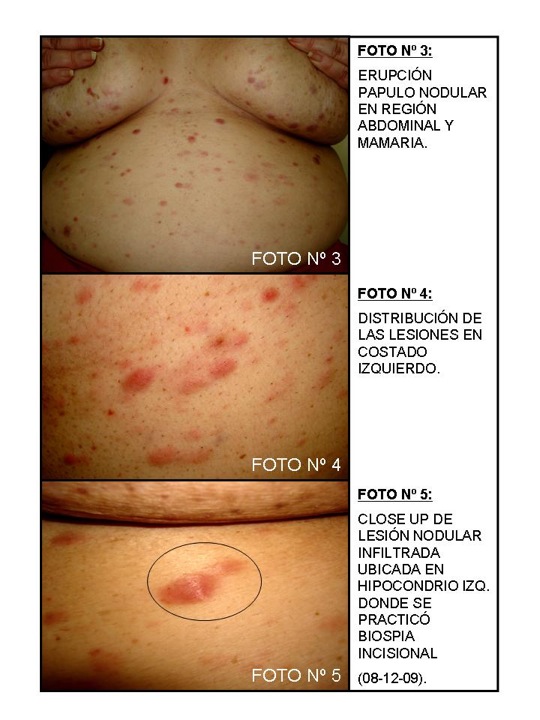
Paciente sexo femenino de 54 años de edad quien me es referida por el Dr. Daniel Beniamini para su estudio e investigación dermatológica el 8 de Diciembre de 2009. Refiere el inicio de su EA en Septiembre de 2009, cuando presenta erupción eritemato-violácea-pápulo-nodular, lesiones que varían de 0,5 a 1 cm. de diámetro, infiltrada, indolora, discretamente pruriginosa que se distribuyen profusamente en la cara anterior y posterior del tórax, abdomen, y región facial (Fotos Nº 1-Nº 5: correspondientes a la primera visita el día 08 de Diciembre de 2009). Escasas lesiones en MIs. Y MSs.
A pesar de su aparatoso cuadro cutáneo, se observa una paciente en buenas condiciones generales de salud con 98,5 Kgs de peso y estatura de 1,54 cm, No adenomegalia, no hepatomegalia ni adenopatías periféricas, afebril y con apetito conservado. Solo refiere histerectomía simple, niega alergias, no fuma ni ingiere alcohol. Acusa cuadro depresivo por la imagen facial progresivamente desfigurante, pero rechaza todo tipo de tratamiento antidepresivo y apoyo psicológico.
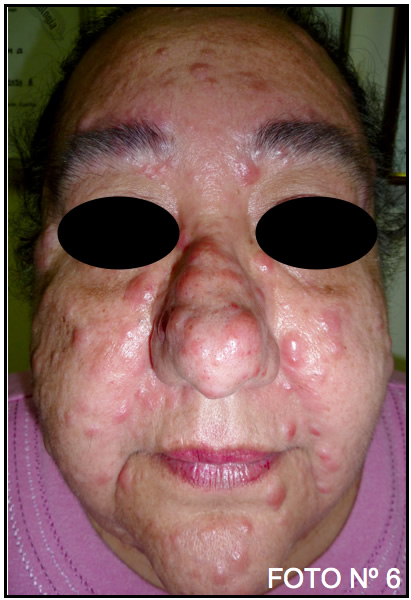
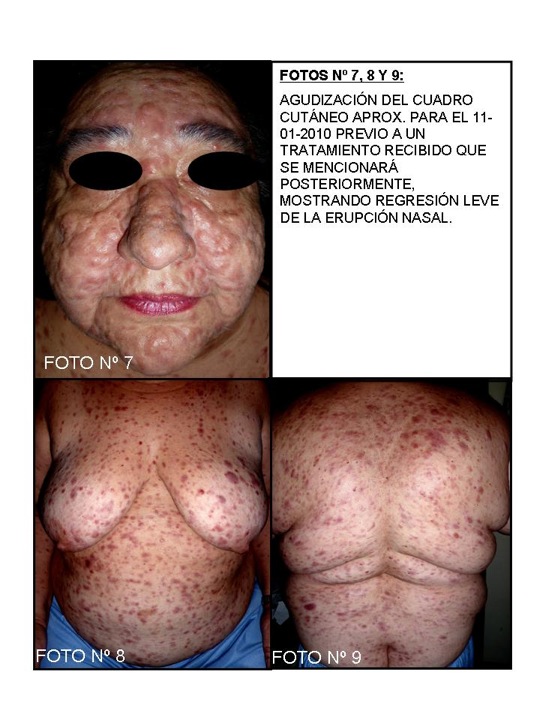
Durante el 1 ½ meses que fue examinada por mí, y mientras se practicaban todos sus exámenes complementarios incluyendo biopsia incisional de una de la lesiones nodulares de hipocondrio izquierdo (Foto Nº 5), experimentó agudización de su erupción en lo que pudiera considerarse brote de su erupción pápulo-nodular, tanto facial como en tórax y abdomen (Foto Nº 6 – Nº 10).
Me voy a permitir presentarle un conjunto de fotografías clínicas y posteriormente algunas histopatológicas de modo de armar el cuadro progresivamente con las posibilidades diagnósticas que Uds. puedan aportar. Posteriormente en el transcurso de la discusión, iré agregando otros exámenes especializados que nos aproximen al diagnóstico.
Foto Nº 6: Comienza a experimentar brote pápulo-nodular profuso en dorso nasal y región facial en general, en el interin, mientras se realizaban sus estudios complementarios. Este brote duró prácticamente desde el 15 de Diciembre hasta el 11 de Enero de 2010.
Puede visualizar y descargar el archivo original en formato word haciendo clic aquí.
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998

Voy a iniciar la discusión solo con la impresión clínica, como cuando el enfermo nos llega el primer día al consultorio, ya veremos que aportará posteriormente el Dr. Planas para seguir el caso. Lo conduciría pensando en un reticulohistiocitosis multicéntrica vs la variante cutánea generalizada de la enfermedad de Rosai-Dorfman. Esperaremos el estudio histológico.
Dr. Joé R. Sardi B.
Dermatólogo. Caracas.
Yo… agrego: Papulosis Linfomatoide y Lepra Histioide de Wade.
un saludo,
Jairo Mesa Cock
Manizales, Colombia
Pienso que los leprocomios en el pasado estuvieron llenos de este tipo de pacientes. Por la confusion clinica con L.Lepromatosa. Para mi es un Micosis Fungoide tumoral, pongamosle luegola coletilla que nos de el estudio histologico
Mis posibilidades de diagnóstico al ver la iconografia son linfoma de células B o linfoma de Hodgkin, leucemia cutis, sarcoidosis, lepra lepromatosa e incluso descartaría leishmaniasis, caso muy interesante, gracias por compartir.
Agradecido a los colegas J.R Sardi, Jairo Mesa Cock, Jaime Piquero M y Eduardo Marín Hernández, por sus interesantes aportes. Como este caso, siguiendo el esquema de exposición seleccionado para esta Sección, puede tomarse 15 días o más según el interés que revista, a finales de esta semana enviaré las fotos histológicas para una mayor aproximación diagnóstica y copia de algunos exámenes complementarios especializados.
Un saludo cordial,
Dr. Guillermo Planas Girón
Caracas-Venezuela
Estoy de acuerdo con los diagnosticos diferenciales de trastornos linfoproliferativos como Linfomas T tipo micosis fungoides, Linfocitomas cutis generalizadas, papulosis linfomatoide y agragaría Mastocitosis cutánea. Además de descartar lepra.
Por lo tanto tendría la precaución de como infiltrar el anestesico local al momento de la biospia.
Saludos
El aspecto clínico que presenta la paciente puede prestarse a plantear diversas posibilidades clínicas como las señaladas anteriormente por los diversos participantes. El aspecto eritemato-pápulo-nodular infiltrativo que presenta la erupción, incluyendo la facie leonina que mostró en un momento dado de su evolución (foto clínicas Nº 7-9) -facie que por cierto pueden presentar otras afecciones- pudiera en un momento dado hacer pensar en Hansen. Pero la histología que luego veremos orientó hacia otras posibilidades. Recuerden que esta afección se inicia en Septiembre de 2009, con una evolución clínica muy aparatosa en 5 meses, pero curiosamente sin mayor toque al estado general. Gracias Dr. Pino, por su interesante aporte.
Un saludo cordial
Dr. Guillermo Planas Girón
Caracas-Venezuela
Dx clinico. MF
Dr. Pino, agradezco ampliar su comentario sobre la infiltración de anestesia al tomar la biopsia.
Dado que dentro de la hipótesis diagnóstica planteo mastocitosis cutánea (por este color eritemato violáceo casi purpúrico y múltiples lesiones de rápida progresión) es que me refería a tener la precaución de no infiltrar directamente en el sitio a biopsiar sino que realizar una anestesia de campo con un anillo periferico al sitio de toma de biopsia con el objeto de no degranular los mastocitos y facilitar la interpretación histológica.
Saludos
Guillermo Pino
En realidad cuando se me presenta una erupción de estas características cuyo diagnóstico está en investigación, procuro -como se hizo- en practicar biopsia excisonal de una lesión representativa, si es posible no ulcerada (en el caso de la paciente, no presentó ulceración en ningún momento de su evolución),de pequeño a mediano tamaño (6 mm a 1 cm), previa anestesia local periférica a la lesión y por debajo de ella. De esa forma se trata de no modificar sus características histológicas, válido para el caso de tratarse de una mastocitosis como apunta el Dr. Pino. Luego divido la pieza en dos o tres secciones transversales, según lo que se tenga pensado investigar, de modo que el tejido se fije integralmente en formalina al 10%. En estos casos es preferible dejarlo fijando unos dos o tres días, para luego procesarlo en el laboratorio. Agradezco que me excusen porque en la descripción general de la foto Nº 5, por un error se habla de biopsia incisional cuando en realidad fue excisional, como cuando se reseca un tumor íntegramente y se sutura con Dermalón 4-0. Con la premura de dar con el diagnóstico en plenas fiestas decembrinas y en el umbral de mis vacaciones, la primera biopsia señalada en la Foto Nº 5, presentó defectos de fijación, por lo que a mi regreso decidí tomar una lesión de menor tamaño y la dejé varios días fijándose en formalina al 10%, previa sección transversal. Por ello Uds. verán fotos histológicas de diferentes calidades.
Voy a tratar de enviar hoy mismo el material histológico para ser publicado, de modo que esté expuesto el fin de semana, luego a comienzo de la semana entrante, el resto del material.
Un saludo cordial,
Dr. Guillermo Planas Girón
Caracas-Venezuela
Realmente es un caso apasionante (obviamente que no para el pobre paciente) y todos los diagnosticos presuntivos mencionados son vàlidos aunque, de ùltima, serà la histopatologìa la que definirá. Respecto a que se trate de una mastocitosis me llama la atención el escaso prurito; en cuanto a que se trate de una lepra me parece que es una progresion muy rápida de las lesiones en relativamente poco tiempo; en cuanto a que se trate de un linfoma (con lesiones tan extensas) me impresiona el poco compromiso del estado general de la paciente.
Personalmente me inclino mas por una reticulohistiocitosis multicentrica.
Un afectuoso saludo y gracias por compartir sus conocimientos.
Me permito enviarles unas 11 fotografías histológicas HE de una lesión nodular cutánea a diferentes aumentos para que puedan apreciar:
1.- Características morfológicas del infiltrado y su densidad celular.
2.- Relación con el epitelio superficial
3.- Extensión del mismo y relación con la grasa peri-anexial, TCS y anexos, especialmente con trayectos nerviosos.
4.- Patrón de infiltración en dermis: superficial, reticular y profunda.
5. Agradezco vuestras observaciones al respecto y dejar sus comentarios, si piensan que con la ayuda de la histopatología, puede haber una mayor orientación del cuadro clínico-patológico.
Un saludo cordial,
Dr. Guillermo Planas Girón
Caracas-Venezuela
con estos hallazgos me parece reticulohistiocitosis, pero esperaría a la realización de IMHQ, gracias por compartir
Guillermo: veo edema subepidérmico, granulomas, mucina granulosa, histiocitos y linfocitos entre bandas de colágeno degenerado; no veo los histiocitos en vidrio esmerilado de las reticulohistiocitosis,
Mi diagnóstico es Dermatitis Granulomatosa Intersticial… para mí, variedad del granuloma anular.
un saludo,
Jairo Mesa Cock.
Manizales, Colombia
Manizales, Colombia
veo plasmocitos, por lo que no dejaría de hacer el VDRL y decastar la sífilis,
Jairo
Desde luego que la histología dista mucho de lo que se espera ver en una reticulohistiocitosis, no pretendo hacer de dermopatólogo pero el diagnóstico de linfoma es ahora apropiado, y para tratar de unificar mi interpretación clínica con lo que muestra la biopsia, me atrevo a sugerir un linfoma de células B, hay una entidad conocida como retículohistiocitoma de Crosti, que se localiza de preferencia en la espalda y que tuve la oportunidad de presentar como diagnóstico (afortunadamente no confirmado) en una enferma que manejé el año pasado junto con la Dra. Ball. La otra posibilidad sería un pseudolinfoma de células B inducido por fármacos. Esperamos por Guillermo.
Dr. José R. Sardi B.
Dermatólogo. Caracas.
Hola, el cuadro clinico y la histopatologia me parece que podria corresponder a un scleromyxedema y la paciente desde antes tiene fascies de hipotiroidea. me gustaria saber como esta la TSH y saber ademas si esta asociada a paraproteinemia, dentro del Dx diferencial tendria la Nephrogenic systemic fibrosis, pero al parecer esta paciente no tiene antecedentes de enfermedad renal, pero no estaria nada mal si lo esta, realizar immnunostains para CD34 y CD68, no me parece una lepra, una metastasis cutanea y tampoco un cuadro de lymphomay tampoco una reticulohistiocitosis multicentrica ni un Rosai-Dorfman cutaneo
Gracias por este caso.
veremos que nos presenta y cual es el Dx final el Dr Guillermo Planas Giron
En mi opinion este es un Linfoma Cutaneo de celulas B, probablemente primario de piel.
1) Zona de Grenz notoria
2) celulas neoplasicas en fila india entre haces de colageno
3) Infiltrado celular mononuclear pleomorfico con ciertas caracteristicas plasmocitoides (inmunocitoma?).
4) Celulas linfoides pequeñas mezcladas con celulas de tamaño mediano pero con nucleos pleomorficos, grandes, irregulares y ocasionalmente con escotaduras.
Descartados Crosti, Hansen, Mastocitosis y Reticulohistiocitosis Multicentrica.
Inmunohistoquimica necesaria al igual que valoracion de extension de la enfermedad.
Gracias extaordinario caso.
Jose M. OLlague
Agradecido a los colegas participantes que han intervenido una vez expuestas las fotos histopatológicas: Drs. Eduardo Marín Hernández, Jairo Mesa Cock, José Rafael Sardi, Luis Fernando Cárdenas C y José M. Ollague. Voy a solicitar los buenos oficios del Ingº. José Hernández para que inserte en la columna:
1)INFORMES (Nº 1 a Nº 7-B)
2) Fotos Inmunocitoquímicas del material obtenido de Médula Ósea (Foto 12 a Foto 17)
3)Comentario-resumen de pre-cierre del caso elaborado por el Dr. G. Planas G.
Queda abierta la sesión para nuevas inquietudes e intervenciones.
Un saludo cordial,
Dr. Guillermo Planas Girón
Caracas-Venezuela
1) INFORMES :
INFORMES_LABORATORIOS.pdf (3Mb)
INFORME_HISTOPATOLOGICO.pdf
2) FOTOGRAFIAS INMUNOCITOQUIMICAS DE LA MEDULA OSEA
FOTOGRAFIAS INMUNOCITOQUIMICAS.pdf (1,9Mb)
3) COMENTARIO DE PRE-CIERRE ELABORADO POR EL DR. G. PLANAS G
Comentario_de_precierrre.pdf
Un saludo cordial,
Dr. Guillermo Planas Girón
Caracas-Venezuela
Que lamentable la perdida de la paciente. Agradeciendo al Dr Planas por compartir este tipo de casos asi como al comite editorial que son para el dermatologo clínico la sal de la vida, ya que nos preocupan, nos ocupan y nos despiertan la pasión en nuestra especialidad. Aprendí bastante y sobre todo una posibilidad mas de dx para mis casos futuros. Gracias por compartir. Saludos
Como clínico mantengo el enfoque realizado por mi en el primer comentario «Para mi es un Micosis Fungoide tumoral, pongamosle luego la coletilla que nos de el estudio histologico», ya que siempre, bajo un enfoque clínico adecuado no perderemos el norte en la investigacion de la paciente.
Que luego los nuevos procedimientos de inmunocitoquimica y rearreglo genético hayan podido pulir el diagnóstico «Linfoma no Hodkin de inmunofenotipo TS T IV», muy bien, porque ello nos dara la pauta para una terapia oncológica lo mas cercana a la «bala mágica» en Cáncer que deseamos que algún dia podamos tener.
Felicito al Dr. Planas por presentar tan excelentet caso, el cual quedara en los archivos de Piel latinoamericana como documento histórico de como debe ser llevado. Lo insto a mantener la discusion durante la edicion 265
Impresionante este caso.Agradezco mucho se haya compartido.Agradezco al Dr Guillermo Planas Giron.
Un cuadro muy agudo y con un desenlace lamentablemente fatal para la paciente.Aprendi mucho
Espero el proximo caso
Me uno a los colegas que felicitaron al Dr. Planas en la presentación del caso. Generalmente estas patologías las manejamos en el hospital, por lo dificil que resulta agrupar en un solo grupo profesional los recursos para hacer el diagnóstico. Lamentablemente es una patología casi siempre fatal, bien por la enfermedad misma y por sus complicaciones, o por el efecto de las terapias usadas.
Dr. José R. Sardi B.
Dermatólogo. Caracas.
Este caso lo he seguido desde que apareció por primera vez en Piel-L, agradeciendo al Dr. Planas Girón por compartir este caso. Aprendí mucho y cada vez me interesa más la dermatología clínica y este caso es una muestra de todo lo que se debe hacer por un paciente, sea cual sea el desenlace del mismo. Nuevamente gracias por compartir. Saludos
Luz Marina Aular
Agradecido por los comentarios Nºs. 22, 23, 24, 25 y 26, de los colegas Eduardo Marín Hernández, Jaime Piquero Martín, Luis Fernando Cárdenas C, José Rafael Sardi y Luz Marina Aular M, respectivamente. Sus palabras de aliento y apoyo son realmente estimulantes. Quisiera detenerme un tanto sobre los aportes de Jaime y José Rafael.
Partiendo de la premisa que escribí en mi comentario de precierre del caso, donde decía….. “Debo destacar que todas las proposiciones planteadas por los distinguidos participantes, a quienes agradezco su interés por el caso, son desde el punto de vista clínico perfectamente factibles, salvo algunos bemoles como tiempo de evolución y características de progresión de la enfermedad, que harían descartar algunas de ellas”, me anima a analizar la proposición de Jaime Piquero y otros colegas que asomaron la posibilidad de Micosis Fungoides.
En la anamnesis que se practicó a la paciente, no hay referencia de etapas evolutivas donde su piel fuese afectada por erupciones previas como manchas, placas, dermatitis inespecíficas liquenoides o no, etc. de modo que en la hipótesis de una sospecha de MF, la presentación clínica que exhibía la paciente, no se pudiera clasificar en algunas de las formas clásicas conocidas para esta enfermedad. Por tanto debido a su rápida evolución presentando nódulos infiltrados, habría que pensar que se trataba eventualmente de una MF tumoral D´emblee, forma descrita por Bazin en 1876, y conocida por otros autores como la variante Vidal-Brocq, atendiendo a que en su corta evolución (5 meses), la afección no experimentó la evolución de manchas, placas y tumores que suele observarse en el transcurrir de años e inclusive décadas, en la forma clásica descrita por Alibert-Bazin.
Ahora bien, esta rara y agresiva variante biológica (variante d´emblee), no es reconocida por muchos autores y se piensa que no está bien caracterizada. Más aun, se estima que cuadros clasificados como tales, pudieran tratarse de pacientes que padecen de otras formas de malignidades de células “T”, como pudiera ser, por ejemplo, la leucemia/linfoma de células “T” del adulto.o como un linfoma T periférico no MF. Por otra parte, esta presentación no está registrada en la clasificación sobre linfomas de la WHO-EORTC (publicada por Rein Willemze, Elaine S. Jaffe, Günter Burg et al. WHO-EORTC Classification for Cutaneous Lymphomas. Blood. 2005;105:3768-3785). No obstante, ésta importante guía de clasificación clínica, de investigación y tratamiento de linfomas, respaldada por el “matrimonio práctico de dos gigantes” (Slater DN) como son WHO-EORTC si aceptan subtipos y variantes de MF como la MF foliculotrópica, la reticulosis pagetoide con su variante localizada (Enfermedad de Woringer-Kolopp), la generalizada (tipo Ketron-Goodman), y la forma Granulomatosa de Piel Laxa.
Una de las características que distingue la MF/SS es justamente la presencia de epidermotropismo individual y/o formando microabscesos de Pautrier en menor o mayor grado. En las formas foliculotrópica y siringotrópica -por cierto variantes de rara ocurrencia- asociadas o no a mucinosis, el epidermotropismo puede ser escaso o ausente en contraste con la Reticulosis Pagetoide (Enfermedad de Woringer-Kolopp) donde el epidermotropismo generalmente es marcado. En abono al planteamiento de Jaime y otros colegas sobre la hipótesis de que al menos clínicamente pudiera tratarse de una MF, se ha descrito una rara forma de MF no epidermotrópica, caracterizada histológicamente por un epitelio adelgazado y rectificado, la banda de Grenz separando el epitelio del denso infiltrado dérmico y la presencia de células linfoides con las características de las células de MF, infiltrando la dermis en forma nodular e intersticial, separando los haces del colágeno con patrón en “fila india”. De modo que este patrón infiltrativo, (como igualmente lo presentó nuestra paciente), no es definitivamente patognomónico de ninguna patología linfomatosa en especial y no permite diferenciar a ciencia cierta, cuando se trata de linfomas conformado por linfocitos atípicos de uno u otro linaje (T o B)., donde la ayuda de inmunohistoquímica es vital.
Por otra parte pudiésemos especular el origen donde se generó este linfoma. Acaso se trata de una Linfoma primario cutáneo ?. Todo parece indicar, por los hallazgos “aparentemente” simultáneos de patología cutánea y en médula ósea, que se trata de un linfoma secundario a piel, partiendo de médula ósea, a través de vía sanguínea venosa y arterial. Luego se pudiera formular una segunda pregunta: Entonces porqué no se encontraron alteraciones en sangre periférica.y porqué la paciente gozaba de tan buena salud. (sin anorexia, peso conservado, afebril, sin adenopatías, ausencia de hepato-esplenomegalia, al menos durante los dos escasos meses que la pude controlar, antes de derivarla al oncólogo-hematólogo) Dónde está el límite entre Linfoma y Leucemia ?. Estas son inquietudes que le planteo al Dr. Goldsztajn, para que nos ilustre al respecto. Obviamente la discusión está abierta para la intervención de nuestros distinguidos lectores.
Sobrada razón tiene mi amigo José Rafael Sardi al plantear que el estudio de estas afecciones tan complejas, donde se requiere la intervención multidisciplinaria el complejo hospitalario sería el ambiente más apropiado para el desarrollo de estas investigaciones, por la facilidad que brinda las interconsultas, los equipos y laboratorios diponibles, y por el costo que significa para el paciente estudiarse en otro ámbito., sobre todo si se tendría que recurrir a la quimioterapia como obviamente lo ameritaba esta paciente.
Un saludo cordial,
Dr. Guillermo Planas Girón
Caracas-Venezuela
Gracias Guillermo por tan documentada respuesta la cual amplia mucho el enfoque didáctico que le has impreso al foro dermatopatologico. Es asi como el comite editorial de Piel latinoamericana ideo la aparicion de este foro de discusion en nuestras paginas.
Mi comentario con respecto a engoblar desde el punto de vista clínico (al paciente que ustedes presentan), con el nombre generico de Micosis fungoide , tenia como finalidad realizar implicaciones prácticas y de ejecucion de planes de investigación dirigidos.
Cuando hablo de micosis fungoide no estoy siguiendo la primogénita descripción que realizo Albert Bazin en 1861 cuando describe a aquel linfoma que en sus periodos iniciales tenia un aspecto fungoso. Ni siquiera estoy adscribiendome a la terminología del libro de Allen cuando a mediados del siglo pasado separa los linfomas en (no Hodkin y Hodkin). Lo que estoy tratando de englobar son todos aquellos linfomas (en donde el subtipo más común es el células T (CTCL)). Y de donde muchos casos de este linfoma difieren sustancialmente entre si, por lo cual se las llama formas o variantes atípicas o inusuales que muchas veces simulan otras enfermedades dermatológicas.
La idea es que cuando el clínico vea una lesión de aspecto CLINICO como el que presentaste piense en la Micosis Fungoide es decir linfoma no Hodkin de linfocitos T y que solo tome otros diagnósticos diferenciales (expuestos por otros colegas en los diversos comentarios), como lo que son, diagnósticos diferenciales bajo una idea primigenia y el tratante se dedique a pulir el diagnóstico hasta que por fin éste recale en:Linfoma no Hodkin de inmunofenotipo TS T IV” (por ejemplo)
Es decir, desde el punto de vista práctico el diagnosticador y luego tratante irán por una línea mas recta que la de tomar desvíos para concluir en el mismo final pero con mayor gasto de tiempo y economico.
Espero al dar este comentario no entrar en polemicas esteriles como las sufridas por otros suscriptores en ediciones anteriores
No Jaime, tu aporte me pareció perfectamente razonable y entiendo claramente cual fue tu idea de pensar en MF, como línea de investigación primaria, sobre todo que estadísticamente, los dermatólogos y dermatopatólogos, lo que vemos con mayor frecuencia entre los LCCT es la MF/SS.
Acabo de recibir por una gentileza del Dr. Luis Fernando Cárdenas Cardona (USA),la última revisión sobre la clasificación de Linfomas cutáneos de Kempf & Sander (2010)que me gustaría insertar en la columna para que estemos al día sobre la materia. Hablaré con el Ingº. José Hernández, para el apoyo logístico.
Un saludo cordial,
Dr. Guillermo Planas Girón
Caracas-Venezuela
DESPUES DE TODAS LAS INTERESANTES INTERVENCIONES QUE APORTARON LOS PARTICIPANTES, ES IMPORTANTE DECIR QUE ESTE CASO NO FUE FACIL NI EN SU HISTOPATOLOGIA NI EN SU INTERPRETACION INMUNOHISTOQUIMICA. LA MORFOLOGIA DE LA CELULA REALMENTE ATIPICA, NO ERA LA USUAL DE LOS LINFOMAS CUTANEOS B O T. LA CELULA EN ALGUNOS FOCOS PARECIA DE ESTIRPE MIELOIDE. TUVE LA OPORTUNIDAD DE HACERLE LOS MARCADORES Y SOLO DIO POSITIVO PARA ESTIRPE T. REVISANDO LA CLASIFICACION ACTUAL DE LOS LINFOMAS, ES DIFICIL ENCASILLARLO EN UNA DE LAS PATOLOGIAS CONOCIDAS, NO SE SI ENCASILLARLO DENTRO DE LOS LINFOMAS CUTANEOS DE CELULAS T PERIFERICO,NO ESPECIFICADO.
DENTRO DE ESTOS , HUBIERA SIDO UTIL DESCARTAR LOS LLAMADOS LINFOMAS T GAMMA/DELTA, PERO AQUI NO SE CONTABAN CON DICHOS MARCADORES.
RELAMENTE CONSIDERO QUE FUE UN CASO COMPLEJO Y POCO USUAL DENTRO DE LOS LINFOMAS.
SALUDOS, CARMEN LOPEZ
Estimados lectores: Me permito enviarles la última revisión sobre «Classification of cutaneous lymphomas- an update»publicado por Kempf W & Sander CA (2010) en Histopathology56.57-70. Esta referencia me fue enviada hoy gentilmente por el Dr.Luis Fernando Cárdenas Cardona
Dermatologo-DermPath Fellow
Department of Dermatology and Pathology
Wake Forest University Baptist Medical Center EEUU.
Descargar documento a continuación:
Classification of cutaneous lymphomas.pdf (1,2Mb)
Gracias Luis Fernando. Será muy útil para todos nosotros.
Guillermo Planas Girón
Apreciado Dr. Planas la presentación y el seguimiento de este caso y en general la coordinación del Foro Dermatopatológico ha sido MAGISTRAL.
Mi respeto y admiración
Saludos
Juan Antonio
Agradecido a la Dra.Carmen López por su interés y dedicación en el estudio IH del caso presentado. Para el momento en que se estaba investigando a la paciente,los hallazgos IH aportados por la Dra. López (14-12-09) a nivel cutáneo y los IH correspondientes a médula ósea (16-12-09) Laboratorio de Anatomía Patológica (HCC), permitieron orientar el caso hacia un Linfoma No Hodgkin de Inmunofenotipo T ST IV, por lo cual le fue indicado su primer ciclo de quimioterapia el 11-01-10. Espero por la intervención del Dr. Harry Jack Goldsztajn para el enfoque del tratamiento y la respuesta de la paciente a la medicación indicada, en el entendido que no se pudo cumplir con el resto de sesiones de quimio planificadas. En relación al interesante comentario de la Dra López, la ubicación definitiva y la clasificación exacta de esta neoplasia, dependerá obviamente de la disponibilidad de toda una batería de marcadores IH, que hoy día por los costos y las dificultades de importación, es una tarea verdaderamente ciclópea. Llama la atención que en la última revisión sobre clasificación de linfomas (2010) que les envié, aun permanecen algunos subtipos de linfomas clasificados como «provisionales», quizás esperando mayor aporte de las investigaciones IH y genéticas. La posibilidad asomada por la Dra López, de una posible rotulación en el grupo de los linfomas del grupo de células T- periféricos, es bastante razonable por el desarrollo violento de múltiples nódulos sin etapas previas de manchas o placas como en MF. Además es coincidente con la negatividad de expresión a CD30.
Agradecido a Luis Fernando por la referencia enviada. Mañana comienzo a estudiarlas comparativamente con la del año 2006, 2005 y la publicada por WHO (4th edn) (2008).
Igualmente agradecido a Juan Antonio Chassaigne por sus expresiones inmerecidas con mi persona, Recuerda Juan Antonio que éste es un trabajo en equipo y como tal todos aportamos nuestros modestos conocimientos para beneficio de nuestros pacientes.
Reciban un cordial saludo,
Dr.Guillermo Planas Girón
Caracas-Venezuela
.Felicito a los integrantes de FORO DERMOPATOLÓGICO y especialmente a su coordinador Dr. Guillermo Planas Girón por la forma excelente de presentación de éste difícil caso que gracias a su experiencia y conocimiento lo hicieron didáctico y de gran enseñanza para todo el foro. A todos los participantes muchas gracias en su interés.
Saludos
Rolando Hernández Pérez
Barinas/Venezuela