Ana Graciela Angulo, Pedro Navarro, María Ana Rivas, Jose R. Sardi B
Caso clínico:
- Masculino de 55 años de edad
- Procedencia: La Guiara, edo. Vargas
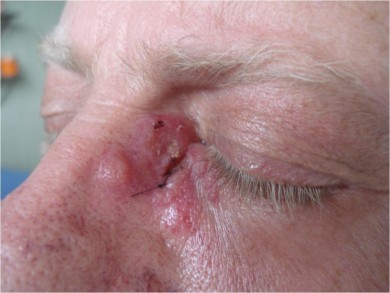
- Placa en cara interna pirámide nasal izquierda de 5 meses de evolución. Indolora, bordes elevados, fondo limpio.
- Acude a dermatólogo. Biopsia : granuloma por agente vivo, presencia de leihsmanias
- Referido a la consulta de Endemias Rurales de Medicina Tropical
- Leishmanina y anticuerpos fluorescentes anti-leishmania positivos.
- Recibe tratamiento con:
– meglumina im. : 3000mg OD 10 días / Descanso 10 días / 3000mg OD 10 días
Previo a tratamiento
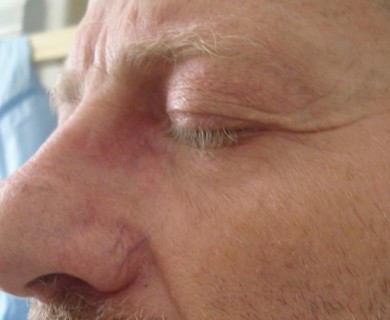
Posterior a tratamiento (1 mes)
DISCUSIÓN
El diagnóstico integral de leishmaniosis tegumentaria, que se realiza en la consulta de endemias rurales, ha sido recomendado por la Cátedra de Medicina Tropical durante sus más de 85 años de existencia (4). Comienza con la sistematización de las manifestaciones clínicas que tiene el enfermo y su relación con el entorno epidemiológico de procedencia, bien sea como residente o viajero (5). La relación clínico-epidemiológica permite la presunción diagnóstica, para luego continuar con el diagnóstico de certeza o comprobación etiológica (4). La vigilancia de la enfermedad que efectúa Medicina Tropical continúa basándose en la experiencia acumulada de muchos años.
La leishmaniosis tegumentaria americana (LTA) es una enfermedad infecciosa parasitaria, granulomatosa y de evolución crónica, no contagiosa, que ocasiona un protozoario intracelular flagelado del género Leishmania. Se transmite de reservorios vertebrados al hombre o del hombre al hombre, por la inoculación de insectos (vectores) de la familia Phlebotomidae del género Lutzomya (1,2)
La variedad cutánea localizada representa más del 95% de las presentaciones clínicas, siendo las variedades cutáneo-mucosa y cutáneo-difusa de apariciones esporádicas en niños y adultos (3).
El caso inicialmente se plantea como un carcinoma a/d, por las características clínicas, sin embargo al realizar la biopsia se evidencia un granuloma por agente vivo y es referido para evaluación y seguimiento el la consulta de endemia rurales. Se presenta el caso por ser una presentación clínica poco frecuente de esta patología y la importancia del diagnostico integral clínico – epidemiológico.
REFERENCIAS
1. H Reyes Romero H, Navarro Rojas P, Ruiz Montufar H, Semidey Chávez B. Leishmaniasis tegumentaria americana. Ant e Inf 2010; 15:13-21.
2. Wiser M. Vectors of protozoan parasites. Medical Protozoology, Tulane University. Disponible en:http://www.tulane.edu/wiserprotozoology/ notes/vector.htmlƒqcontents Accesado el 13 de Julio de 2004.
3. Navarro P, Belfort E, Martín A, García J, Garrido E, Delgado O. Evaluación terapéutica del antimoniato de meglumina en niños con leishmaniosis tegumentaria americana. Arch Venez Puer Pediatr 2004; 67:63-66
4. Pifano F. Veinte años en la Cátedra de Medicina Tropical. Arch Venez Med Trop Parasitol Med 1961; 4:185-199.
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998

Buenos dias. Felicitaciones por un caso interesante e ilustrativo. Quiero hacer un comentario respecto al manejo:
Hoy, mas de 70 años despues de la introduccion de los antimoniales pentavalentes, seguimos teniendo opiniones muy diversas en cuanto a su mejor forma de administracion. A este paciente, de acuerdo con las fotografias, le fue muy bien con el esquema empleado de dos «ciclos» de 2 ampollas diarias por 10 dias con un intervalo de «descanso» de 10 dias. Si revisamos las recomendaciones oficiales de los paises latinoamericanos encontramos una amplisima variedad de esquemas: dosis de 10, 15 o 20 mg de SbV/ dia, sin dosis tope o con dosis maxima de 2 o 3 ampollas, con duracion de 10 a 20 dias continuos o con «ciclos» (como en el caso presente).
Cual es, entonces, el esquema correcto? Es una pregunta facil con una respuesta dificil que debe consultar muchos aspectos: especie del parasito (identificada o sospechada segun lugar posible de infeccion), experiencia y resultados previos con los medicamentos disponibles en cada region o pais, acsesibilidad al tratamiento, estado general de salud e inmunologico del paciente, etc, etc, etc.
Hace unos años deciamos que ser «leishmaniaco» era sencillo pues una vez comprobado el diagnostico, solo teniamos que formular antimonial pentavalente y listo.No habia mas opciones; era eso o eso. Pero en los ultimos 15 años se nos complico la vida: disponemos de otros medicamentos, hemos aprendido que no todo lo que es leishmania responde igual a los antileishmaniasicos, hemos tenido que enfrentar la escalada de efectos adversos (muchos de ellos serios) por el aumnto de las dosis empleadas… En fin, hoy la ecuaciacion LEISHMANIASIS = GLUCANTIME dejo de ser, para dar paso a un proceso mucho mas complejo de seleccion, aplicacion, resultado y seguimiento.
Desde hace mas de un año un grupo de interesados en el tema ha estado bajo la coordinacion de OPS dedicados a revisar el tratamiento de las leishmaniasis en America. Fruto de ese trabajo es una guian que aun esta en proceso de revision editorial y que, en su momento, sera difundida por la OPS. Pero baste decir que quienes ayer considerabamos un exabrupto digno de excomunion el empleo de terapias locales, hoy aceptamos (e incluso desarrollamos protocolos clinicos de investigacion) para aportar mejor conocimiento sobre esas opciones terapeuticas. Opciones como la inyeccion intralesional de antimoniales que siguen desatando polemica, vienen usandose desde hace mas de 60 años, lamentabelemente sin un protocolo de investigacion riguroso que permita un analisis critico de los resultados. Algo similar pasa con cremas de diversas sustancias, con medicamentos orales y con distintos procedimientos fisicos. Estamos entonces en la tarea de generar conocimiento sobre alternativas trapeuticas en leishmaniasis pero eso se debe hacer bajo estrictas condiciones de investigacion clinica para que sus resultados tengan el eso y la solidez que permita recomendarlos o rechazarlos pero luego de un ejercicio cientifico coherente.
Debemos tener la mente abierta y aguzar nuestro sentido critico para lograr tratamientos mas logicos desde todo punto de vista: efectividad, seguridad, costo, accesibilidad y adherencia.
Excelente. Comentario realizado Dr Soto,pero tengo algunas interrogantes en cuanto a las terapias en relacion con esta enfermedad, nosotros los Dermatologos iniciamos tratamientos en muchas ocasiones empiricos (entiendase el valor estricto de la palabra) basados en nuestra propia experiencia,pero desconocemos un verdadero metaanalisis de todo lo que representa la eficacia ,efectividad y seguridad de las terapias utilizadas ,ademas no hay reportes de efectos adversos serios que nos permitan reflexionar sobre cual es la mejor alternativa terapeutica.Por este motivo los Dermatologos estamos en la necesidad de realizar verdaderos estudios de investigacion con reporte de casos-control y no basarnos en nuestra propia experiencia.
Buenas tardes Dr Briones.
Efectivamente el tratamiento antileishmaniasico debiera basarse en evidencias cientificas resultantes de ensayos clinicos controlados. Sin embargo, al revisar la bibliografia se encuentra que hay muchisimas publicaciones pero que son pocas las que resisten el analisis critico, la mayoria de las veces por fallas en el diseño, otras veces por el tamaño de la muestra o por una pobre definicion de los criterios de calificacion de cura o falla terapeutica. Hay varios metaanalisis recientes al respecto (links al final de esta nota). Ahora que, afortunadamente, disponemos de diversas opciones terapeuticas en America (antimoniales pentavalentes, pentamidina isetionato, miltefosina, diversas formas de anfotericina B) debemos ser muy cuidadosos al momento de tratar un paciente. Aun corriendo el riesgo de repetir cosas que son muy obvias, esta es una lista de lo que debieramos hacer ANTES de escribir la receta:
1. Obtener confirmacion parasitologica por directo o biopsia (menos frecuentemente por cultivo o PCR)
2. Hacer una buena historia clinica (asi el paciente sea joven y «aparentemente» sano) para verificar su estado de salud y que no existan circunstancias que contraindiquen el tratamiento.
3. Ordenar examenes de laboratorio (Y REVISAR LOS RESULTADOS)si la historia asi lo indica.
4. En mujeres en edad fertil establecer la fecha de la ultima regla y verificar si emplea metodos anticonceptivos considerados efectivos. Hacer la recomendaciones pertinentes.
5. Pesar al paciente pues TODOS los antileishmaniasicos se deben recetar de acuerdo con el peso del paciente.
6. Medir la lesion y anotarlo en la historia clinica pues el seguimiento y la determinacion de una eventual falla terapeutica debe basarse en datos objetivos.
7. Saber cuales medicamentos estan disponibles en la zona donde trabajamos.
8. Conocer la experiencia previa con tales medicamentos (seguridad y efectividad)en esa region
9. Como por ahora es practicamente imposible saber en forma inmediata la especie involucrada (pues los examenes que determinan especie no estan disponibles en el campo y pueden tardar dias o semanas), es util saber cual o cuales especies circulan en la region para tener una idea de con que nos estamos enfrentando.
10.Recordar que, de acuerdo con los estudios clinicos locales y regionales, los Antimoniales Pentavalentes deber ser los elegidos cuando sospechamos una infeccion por L. brasiliensis y L. mexicana, Miltefosina para L. panamensis y L. guyanensis, Pentamidina para L. guyanensis y que anfotericina B esta mas indicada en leishmaniasis visceral y en leishmaniasis mucosa que no haya respondido a otros medicamentos.
11. Finalmente, debemos consultar las Guias Oficiales de nuestros respectivos Ministerios para saber la experiencia consolidada en nuestros paises.
Un comentario final: entre el esquema rigido que se imponia hace unos años al no disponer sino de los antimoniales pentavalentes, a lo que esta pasando hoy (varios medicamentos con multiples esquemas de dosificacion, oferta de tratamiento locales con medios fisicos, etc)hay una enorme diferencia. Por un parte es bueno que dispongamos de opciones pero debemos ser cuidadosos para evitar el desorden y la definicion terapeutica «basada (exclusivamente) en mi experiencia personal».
Saludos
Jaime Soto
Aqui estan algunas referencias de revisiones sistematicas (para algunas de elas los links llevan al docuento completo):
1. Advances in the treatment of cutaneous leishmaniasis in the new world in the last ten years: a systematic literature review. An Bras Dermatol. 2011;86(3):497- 06
http:// http://www.scielo.br/pdf/abd/v86n3/en_v86n3a12.pdf
2. Current diagnosis and treatment of cutaneous and mucocutaneous leishmaniasis Expert Rev. Anti Infect. Ther. 8(4), 419–433 (2010). http://www.expert-reviews.com/doi/pdf/10.1586/eri.10.19
3. Interventions for American cutaneous and mucocutaneous leishmaniasis. The Cochrane Library. http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD004834.pub2/pdf/standard
4. Miltefosina 2012 http://www.ncbi.nlm.nih.gov/pubmed/2248979
5. Recent advances in leishmaniasis treatment.Int J Infect Dis 2011. http://www.ijidonline.com/article/S1201-9712(11)00086-5/abstract
6. Systematic review of the adverse effects of cutaneous leishmaniasis treatment in the New World. Acta Trop. 2011. http://www.ncbi.nlm.nih.gov/pubmed/21420925
7. Cutaneous and mucocutaneous leishmaniasis: emerging therapies and progress in disease management. Expert Opin Pharmacother. 2010 Mar;11(4):557-69. http://www.ncbi.nlm.nih.gov/pubmed/20163267
8. Designing and Reporting Clinical Trials on Treatments for Cutaneous Leishmaniasis http://cid.oxfordjournals.org/content/51/4/409.full.pdf+html
Estimados Colegas!!!
Gracias por sus comentarios!
En cuanto al tratamiento son muy ciertas sus observaciones.
Actualmente , pienso que lo mas importante es individualizar cada caso y brindarle el paciente los mayores beneficios.
Este caso fue evaluado en la Consulta de Endemias Rurales del Instituto de Medicina Tropical de la Universidad Central de Venezuela. Esta consulta es efectuada por los profesores Pedro Navarro , Luis Alfonso Colmenares y mi persona. Fue fundada hace 70 años por el maestro Felix Pifano.
El esquema utilizado de 3000 mg de meglumina diarios durante 10 días y con descanso de 10 días y luego un nuevo ciclo , ha sido utilizado en la consulta con buenos resultados; con este esquema se reducen los efectos secundarios .
Una vez mas gracias
Ana Graciela Angulo M
Esta es una de las publicaciones al respecto
Navarro Pedro, Silva Sylvia, Quijada Saúl, Ramírez Oriana, Rodríguez María, Coraspe Virginia et al . Leishmaniosis tegumentaria americana: Efectividad del antimoniato de meglumina en series terapéuticas de 10 días. RFM [revista en la Internet]. 2009 Dic [citado 2012 Dic 31] ; 32(2): 101-106. Disponible en: http://www.scielo.org.ve/scielo.php?script=sci_arttext&pid=S0798-04692009000200004&lng=es.