El caso cuya solución mostramos esta semana corresponde al de la foto 22 que corresponde a un paciente de 62 años de profesión ingeniero petrolero, que presenta una historia de exposición solar crónica importante por haber trabajado por muchos años en los paises árabes y por tener como hobbies la pesca y los deportes de nieve.
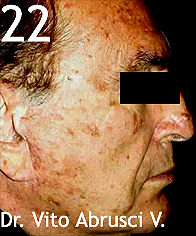
Presenta, en las zonas fotoexpuestas de la cara múltiples lesiones maculares eritematosas o de color marrón y otras levemente papulares y carrasposas a la palpación.
DIAGNÓSTICO CLINICO: daño actinico severo. Queratosis actínicas y léntigos solares múltiples.
PROCEDIMIENTO EMPLEADO: El paciente fué tratado en Italia en el 2001. Se le sugirió tratamiento mediante peeling medio focalizado a las lesiones mediante ácido tricloroacético (ATCA) al 50%, teniendo en cuenta las alternativas menos invasivas disponibles para ese entonces y el hecho de que en unas 2 semanas regresaba a Arabia Saudita donde se quedaría unos 4 meses ininterrumpidos por motivos laborales.
Se le explicó que las alternativas posibles eran un peeling con ácido Tricloroacético al 50% en toda la cara, a excepción de los párpados donde se aplicaría al 30% o un laser resurfacing mediante láser CO2 seguido por láser Erbium, posibilidades que ofrecerían excelentes resultados pero improponibles siquiera teniendo en cuenta lo arriba planteado.
Se le dijo que el peeling medio focalizado a las lesiones mediante ácido tricloroacético al 50% produciría una mejoría notoria de las lesiones pero que, sin embargo, idealmente sería hacer tratamientos similaresa posteriori en las eventuales lesiones residuales.
Convinimos en tratar las queratosis actínicas clinicamente más evidentes o de mayor tamaño.
Preparamos un recipiente de capacidad aproximada de 1 litro, en donde colocamos un fondo con bastante hielo y poca agua.
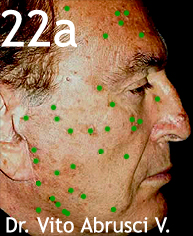
Desgrasamos la piel de la cara, frotando en modo enérgico con una gasa y alcohol y a continuación procedimos a pintar con un marcador las lesiones a ser tratadas como se muestra en la foto 22a.
Se le pide al paciente tener los ojos cerrados durante todo el procedimiento para minimizar la posibilidad de lesión corneal accidental. Se le explica que habrá un ardor tolerable de muy breve duración que va a ser minimizado por la aplicación de compresas frías.
Inmediatamente después tratamos cada lesión aplicando el ácido tricloroacético al 50% empleando un hisopo de algodón que, una vez mojado en el ácido es aplicado contra la pared interna del frasco que lo contiene con el fin de eliminar el exceso de ácido que pudiera correrse lateralmente sobre tejido en el que no deseamos aplicarlo. La sustancia es aplicada hasta producir un frosting intenso (típico color blanquecino observado posterior a la aplicación del ATCA).
Después de tratar cada lesión se aplica compresas frías que son cambiadas aproximadamente cada minuto por cinco minutos y luego cada 2 minutos hasta que desaparece completamente el ardor que dura no más de 7 a 10 minutos cuando se trata de zonas tan pequeñas.
En vista de no haber fotografiado las lesiones tratadas, mostramos en la foto 22b lo que sería un aspecto aproximado de lo que serín las zonas tratadas después de aplicar el ATCA al 50%.
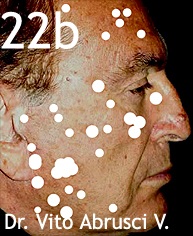
Se le explicó al paciente que la coloración blancuzca desaparecería progresivamente en unos 30 minutos, para dar paso a un eritema asintomático y que el día después cada lesión tratada presentaría un color marron claro que en 48 a 72 horas se transformaría en un color marrón más oscuro.
Le sugerimos aplicar una capa muy delgada de corticosteroide en unguento no fluorado de muy baja potencia, mañana y noche, por 3 días y sombrero de ala ancha desde el día después del post op y por no menos de 3 meses. Luego protector solar en la mañana y vaselina en la noche, hasta que se desprenda espontanemente el espesor de piel necrosado por el ATCA, que incluye todo el espesor del epitelio y dermis papilar, y luego se sugiere aplicar por 1 semana, en la mañana, una capa muy delgada de corticosteroide no fluorado en crema de muy baja potencia y al secar un protector solar con factor de protección alta y en la noche una capa muy delgada de corticosteroide en unguento no fluorado de muy baja potencia.
Luego por otra semana, en la mañana el protector solar con factor de protección alta y en la noche una capa muy delgada de corticosteroide en crema no fluorado de muy baja potencia.
Finalmente, se sugiere aplicar en la mañana el protector solar con factor de protección alta por no menos de 2 meses.
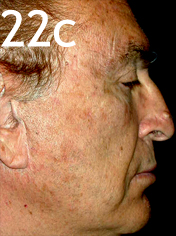
En la foto 22c vemos los resultados a los meses del post op, después de una única sesión de tratamiento.
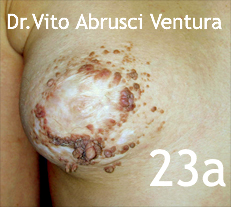
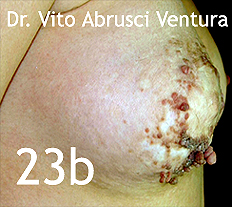
A continuación se muestran las fotos 23a y 23b que corresponden a una médico internista de 31 años, que presenta desde el nacimiento una lesión verrugosa en placa, extensa que ocupaba pezón, areola y buena parte de la porción anterior de la mama derecha. La paciente refiere que 18 meses antes le habían tratado la lesión en el hospital donde trabaja. en las zonas foto expuestas de la cara múltiples lesiones maculares eritematosas o de color marrón y otras levemente papulares y carrasposas a la palpación.
¿Cuál es tu diagnóstico?
¿ Cuál sería tu conducta?
¿ Cuál crees que es tratamiento más eficiente?
¿Cómo lo tratarías?
….en la próxima entrega el COMO LO HICE.
Cordiales saludos,
Vito Abrusci Ventura
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998

Estimado Dr:
Pienso que corresponde a una HIPERQUERATOSIS NEVOIDE DEL PEZON
Levy-Franckel (Levy-Franchel A: Les hiperkératoses de l’areola et du mamelon. Paris Médical 1938; 28:63-66) las clasifico en 3 grupos: el primero es una forma de Nevus
epidérmico que pudiera corresponder a este caso ya que es congenita; el segundo grupos se asocia a la Ictiosis congénita o la enf de Darier y la tercera, es la forma nevoide adquirida, la cual se presenta más frecuentemente entre segunda y tercera década de
la vida, asintomática, simétrica, bilateral y sin trastorno hormonal evidente.
Como esto es un nevus necesita un tto destructivo y esperare el proximo capitulo para ver su truquito magico.
cordial saludo
ANGELA SEIDEL
Apreciado Vito: Un saludo afectuoso con motivo del año que se inicia, en unión de todos los tuyos.
Voy hacer dos comentarios referentes a los dos puntos que presentas en tu interesante columna.
Comenzemos por la patología de la región mamaria, es decir «HIPERQUERATOSIS DEL PEZON Y DE LA AUREOLA», entidad sumamente rara, cuyo primer caso reportado corresponde a Tauber en 1923, en una mujer de 36 años con toque a la aureola y pezón y asociado a Ictiosis.
De acuerdo a la clasificación de Levy-Franckel (1938), mencionado por la Dra.Seidel, tu caso puede ubicarse en la forma congénita, de modo que las otras presentaciones como las de aparición tardía y las ligadas a ictiosis, pudieran ser descartadas.
A mi modo de ver, creo que estas son variantes benignas de tumores epidérmicos superficiales, congénitos o de aparición tardía, uni o bilateral, asociadas o no a otros cuadros epidérmicos verrugosos como la ictiosis , la ictiosis hystrix, los nevus comedónicos, nevus unius lateris, etc. Más aún, algunos autores la aceptan como variante de nevus verrugoso, lógicamente con algunas características clínicas peculiares como su ubicación y algunas variantes histológicas. incluso algunos autores llegan a clasificarla histológicamente como una variedad de queratosis seborreica adenoidea.
En relación a la clasificación de que algunas presentaciones sean nevoides o no, creo que queda al juicio del observador clínico.
Por la forma nevoide clásica se entiende aquellas lesiones verrugosas, papilomatosas, abigarradas, compactas, hiperpigmentadas, generalmente simétricas que toman tanto el pezón como la aureola y «borran» por así decirlo, sus respectivos perfiles anatómicos pudiendo extenderse a la piel circunvecina, pero por ejemplo el caso que presentas tiene una aspecto nevoide (aunque se aleje de la descripción clásica), porque tiene reminiscencias clínicas con un nevus sebáceo de Jadassohn, aunque sabemos que no es localización habital de este hamartoma. De allí la importancia de un buen estudio histopatológico.
Diera la impresión de un hamartoma en «remolino» que ha afectado, pezón, aureloa y unos cuantos centímetros de la piel circunvecina, elementos que sumados a las lesiones cicatrizales por tratamientos recibidos, ha afectado seriamente la porción cutánea de la glándula mamaria presentada en la fotografía.
Tu caso presenta características que hablan a favor de lesiones nevoides o al menos de «hamartoma verrugoso pediculado en remolino», un término que se me acaba de ocurrir, pero que es bastante descriptivo.
De acuerdo a la publicación de dos (2) casos por Mehregan AH & Rahbari H, de Detroit (Arch Dermatol 113:1691-1692, 1977), para la época se habían publicado solo 13 casos que unidos a los aportados por los autores, sumaban 15. Hasta el 2004, se habían reportado 50 casos.
En nuestro medio, los Drs. Fleury M, Piquero J, y Reyes, O, en 1979, publicaron un caso en una paciente de 31 años, bilateral y simétrica, con clínica e histología típica de la afección.
Por último, a pesar de que esta afección se inicia con el nacimiento, siempre es bueno explorarla sistémicamente, ya que algunos autores, la engloban como marcador de Neoplasis internas del mismo modo que la pseudoacantosis nigricans, inclusive se
han publicados casos asociados a linfomas cutáneos de células T.
En relación al tratamiento, creo que te llegó como anillo al dedo, porque es un caso que puede mejorar sustancialmente con el Laser CO2 pulseado, donde eres experto, pero tomando en cuenta que nuevas lesiones pueden aparecer, sobre todo si la lesión está determinada geneticamente.
El segundo comentario lo resumiría así: En las lesiones de carcinomas epidermoides superficiales in situ y algunos léntigos, utilizo el ATA al 35% aplicado con hisopo. Al tornarse la piel blancuzca e iniciarse el ardor natural con el uso de esta sustancia, aplico de inmediato alcohol, que puede ser isopropílico, para neutralizar y evitar que el ATA siga produciendo la necrosis coagulativa que produce a nivel epidérmico, la cual busca destruir la lesión, Y que es la base del escarchamiento o frosting.
Un abrazo.
Dr. Guillermo Planas Girón
Ccs-Vzla
Estimado Vito:
En primer lugar mis mejores deseos para tí y tu familia en el año 2009. Muy interesantes tus dos casos. Con el primer paciente con daño solar severo y múltiples queratosis actínicas, ofreces un tratamiento clásico, efectivo, con un costo menor a las nuevas terapias (Imiquimod, terapia fotodinámica, etc) y con una mejoría importante para el paciente. Mi pregunta es la siguiente: cuál es el motivo del uso de corticosteroides tópicos durante 3 semanas, con disminución gradual?. Me pregunto si se trata de disminuir probabilidad de hiperpigmentación postinflamatoria . Te agradezco mucho tu respuesta.
Leí todo el número de piel:me llamó la atención la parte que escribió Vito Abrusci ,por lo didáctico.Todo hemos usado TCA para tratar queratosis.No obstante el éxito o el fracaso dependen de los detalles.Lo más fastidioso con el TCA es el «chorreo»,lo más grave las lesiones en los ojos. Vito explica con mucho cuidado medidas de prevención .Yo uso parches de ojo(a veces de los de niños)para evitar caídas de ácido en esos órganos y suelo rodear las lesiones con un poco de leche de magnesia pintada con un hisopo para prevenir los daños producidos por un eventual chorreo.
Gracias Vito
Mauricio Goihman
Gracias a todos por los vuestras intervenciones y comentarios.
Creo que hay alternativas que, desde hace mucho tiempo, son y siguen siendo alternativas vàlidas. Un ejemplo es el caso del ATCA focal, por lo sencillo y fàcil de aplicar y tambièn por lo muy econòmico y altamente eficiente en el tratamiento de tantas patologìas y condiciones…..incluìdo el tratamiento de queratosis actìnicas aisladas.
Lo mismo podemos decir de por ejemplo del àcido retinòico tòpico que, empleado en diferentes vehìculos y concentraciones, es una alternativa extraordinaria y mucho màs econòmica y eficiente, en tantos casos, que tantas otras sustancias de uso tòpico y de otros tratamientos cosmèticos realizados con equipos sofisticados y costosos.
A menudo, tambièn inducidos por la fuerza y atracciòn enormes que induce la publicidad y mercadeo de la industria, nos olvidamos de emplear tècnicas, modalidades y/o instrumentos que son altamente eficientes, fàciles de conseguir y sumamente econòmicos.
Es indiscutible que los intereses comerciales pagan artìculos y conferencistas que tratan de vender hielo a los esquimales, cosa que se repite pràcticamente en todos los espacios de nuestro quehacer cotidiano como dermatòlogos. Nos tratan de hacer comprar esteroides tòpicos que cuestan 3 a 5 veces màs que otros que, empleados con conocimiento de causa, no son menos eficientes.
Nos hacen usar escleroteràpicos que son mucho màs costosos, que pueden emplearse en cantidades màs reducidas, que arden mucho màs, que tienen màs riesgos que la soluciòn salina hipertònica… y porquè muy pocos dermatòlogos usan soluciòn salina?…porquè en pràcticamente todos los libros de texto y artìculos aparece que duele y arde mucho màs: !es todo lo contrario!…es mucho màs eficaz, tiene menos riesgo de pigmentaciones y no es que cuesta mucho menos, es que pràcticamente no cuesta nada!
Y lo mismo vale con el uso de ciertas suturas….y que decir de los aparatos electromedicales, làseres y luces pulsadas….sàben cuantos equipos, que cuestan un ojo de la cara, no sirven sino para muy poco que no se puedad hacer con tècnicas y materiales «clasicos» sencillos, econòmicos y eficientes? la respuesta es la mayorìa!
Saben cuantos làseres -y equipos similares- no ablativos no producen resultados superiores a los producidos con àcido retinòico tòpico aplicado por el paciente en casa?….muchos.
Eso no significa que en la tecnologìa o entre las propuestas de «la modernidad» no se encuentren productos y/o equìpos extraordinarios.
Còmo hace el no experto para decidir comprar un equipo para depilaciòn làser si todos los tipos de làseres y luces pulsadas sostienen que sus equipos son fàciles de usar y los resultados son excelentes y duraderos?
Còmo decidirse en un congreso donde hay infinidad de conferencistas y expositores que financian la venta de equipos que no sirven para mucho pero que ofrecen resultados extraordinarios con tratamientos minimamente invasivos?
He visto un mismo conferencista (de prestigio internacional) mostrar las mismas fotos y decir que esos resultados los obtuvo con làser de CO2, luego con Erbium cuendo apareciò el Erbium y despuès las presentò diciendo que lo hizo con làseres no ablativos, no invasivos. Es vergonzoso pero todo lo que digo arriba es cierto y lo peor es que no les tiembla la mano al vendernos un equipo que cuesta màs de $100.000 que ofrece mucho pero sirve para poco.
Todo esto para decir que si saben que el ATCA funciona bien y no estàn 1000% seguros sobre comprar un equipo para sustituirlo, que cuesta mucho….sigan usando el ATCA.
Eso no significa que la tecnologìa moderna no es ùtil….ya veràn el resultado de la lesiòn de la arèola empleando làser de CO2 seguido por làser Erbium.
La reflexiòn pretende ayudarles a tener presente de que antes de que compren cualquier equipo: infòrmense bien con alguien serio y responsable, si es posible vìsitenlo y vèanlo trabajar para que ademàs discutan sobre el antes, durante y despuès….y luego decidan.
Desde que los materiales y equipos cuestan tanto, la palabra sincera, la ètica y la dignidad se han visto muy afectados por los enormes intereses econòmicos.
En respuesta a la Dra. Elizabeth Ball (a quien envìo un cordial saludo) el motivo por el cual uso los esteroides tòpicos despuès del tratamiento focal con ATCA es tanto para minimizar la posibilidad de hiperpigmentaciòn postinflamatoria como para acortar la duraciòn del eritema al caerse el estrato de piel necrosado por el àcido.
Saludos sinceros,
Vito Abrusci V.