Presentado por Lolimar Velasquez (medico internista e intensivista), Carmen Bastidas Montilla (médico dermatólogo), Rolando Hernández Pérez (médico dermatólogo), Marisela Acosta Casanova (médico Anatomopatólogo)
Yajana Reyes H **, Ada Anguinetti **, Gustavo Perez. **
** Estudiantes del 6º año de medicina, Facultad de Medicina Universidad de los Andes (Emergencia de Adultos)
Hospital General “Dr. Luis Razetti” Barinas/Venezuela
Motivo de Consulta: Dolor de garganta y lesiones en piel
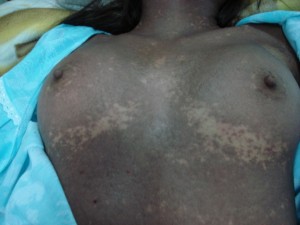
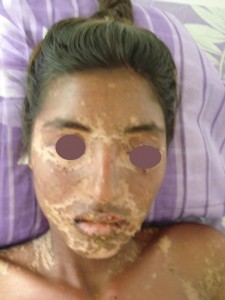
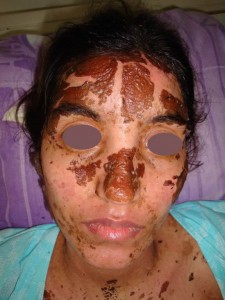
Enfermedad actual: Paciente femenina, de 19 años natural y procedente de “La Mula”/ Edo. Barinas, quien inicia enfermedad actual una semana antes de su ingreso (viernes 16/01/2009), caracterizada por fiebre continua no cuantificada, odinofagia y malestar general, motivo por el cual se automedicó con “Adolen” (Acetaminofen 250 mgr, ácido acetilsalicílico 250 mgr y cafeína 65 mgr), el cuadro no respondió, por lo que acude a un centro asistencial local (CDI), en donde le administraron Dipirona intravenosa, posterior (dos días después) a la administración de dicho fármaco, presentó, lesiones tipo máculas rojas oscuras y placas eritematosas, muy pruriginosas, que progresaron rápidamente a la formación de vesículas y ampollas centrales, con ruptura de las mismas y aparición de pequeñas zonas o áreas de piel desprendidas o decoladas, simétricas, en miembros superiores, tronco y cara, principalmente; (FAVOR VER FOTO CLÍNICA Nº DSC02314.jpg-DSC02315.jpg) signo de Nikolsky positivo (desprendimiento de la epidermis cuando se hace presión digital y deslizamiento); hay claro compromiso de cavidad bucal, conjuntivas, mucosa genital y anal, con marcado dolor y formación de costras hemorrágicas que impiden abrir la boca y los ojos , así como deglutir y manifestaciones sistémicas.

AP: Epigastralgia. Alergia novo Dipirona. Asma.
HP: No refiere
AF: no refiere
Examen físico de ingreso: TArt. 110/70 mmHg FC: 90 Temp. 36.5 ºC
Muestra de ampolla: numerosas esporas
RX de tórax dentro de la normalidad.
Impresión Diagnostica:
1 Reacción de hipersensibilidad Medicamentosa (Farmacodermia)
2 Síndrome d de Steven Johnson VS. Necrolisis Epidérmica Tóxica
3 Shock tóxico por Estafilococo.
Laboratorio
Leu::4.6 SEG: 88.6% AST :66
Hgb: 10.8 gr/dl MON: 3.4 % ALT: 82
Hcto: 30.5 % GRAN 8 % BUN 20
Plt: 166 mil GLU= 110mg/dl Creat: 1.1
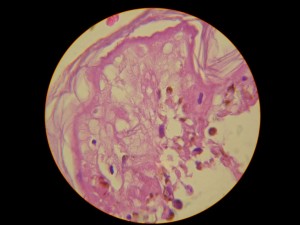
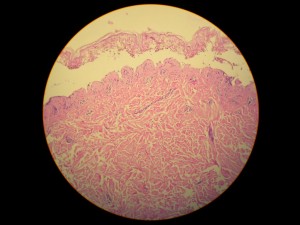
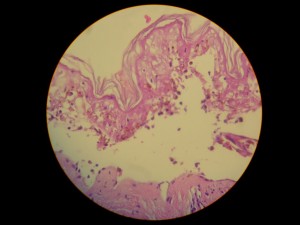
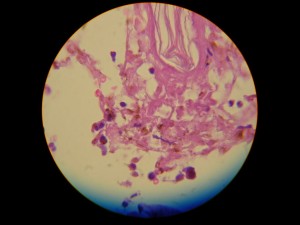
Se toma muestra para estudio histopatológico: Favor ver foto histopatológica DSCN4337.jpg,DSCN4332,jpg-DSCN4334.jpg-DSCN4335.jpg-DSCN4336.jpg): Necrosis total y extensa del epitelio, con queratinocitos apoptósicos, clivaje subepidermico, infiltrado inflamatorio mixto moderado.

Tratamiento: (Deperatamento de Emergencia)
- Hidratación Parenteral:250cc de Sol 0.9% alternada con Sol 0.45% para 24H a razón de 28 gt`min
- KCL 15 mEq en frascos 1 y 3
- Vancomicina 1gr EV c/12H
- Dexametasona 8gr EV c/8H
- Clorotrimetron 1 ampolla EV c/12H
- Acetaminofen 500mg VO OD SOS fiebre
- Garasone solución oftálmica
- Fluconazol 400mg EV c/12H
- Gammaglobulina 2.5gr EV en infusión en 12 horas por 5 días
- Baños con manzanilla y colocación de compresas en parpados
Evolución:
Paciente quien es valorada por el Servicio de Dermatología, plantea el diagnostico de ERITEMA POLIMORFO MEDICAMENTOSO MAYOR VS. STEVEN JOHNSON VS. NECROLISIS EPIDERMICA TÓXICA (Síndrome de Lyell) medicamentoso y se recomienda omitir antibióticos , analgésicos y esteroides sistémicos y se plantea el uso de Ganmaglobulina humana intravenosa (400 mg/Kg/peso/día/6 días) . Se sugiere subir a Terapia Intensiva e interconsulta con Oftalmología, ORL, Medicina Interna, Nutrición y extremar los cuidados de enfermería. Localmente soluciones débiles jabonosa para la limpieza de la piel, antibiótico tópico oftálmico, solución fisiológica para la limpieza de las cavidades.
La paciente permaneció en Emergencia de adulto en ambiente aislada.-
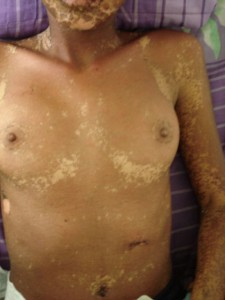
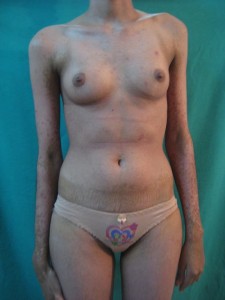
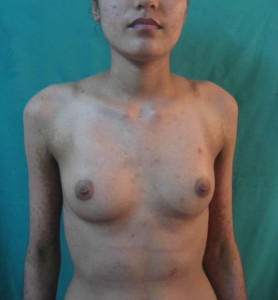
Paciente evoluciona satisfactoriamente evidenciándose 27 días (Favor ver foto clínica convalecencia: ( DSC02322.jpg-DSC02324.jpg- DSC00390.jpg-DSC00389.jpg)
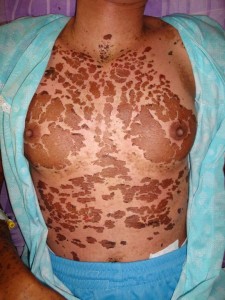
Dos últimas fotos tomada el 12/2/02/2009) :
Comentarios: Pensamos en un Síndrome de Superposición (Sind. Steven Johonson – Necrolisis Epidérmica Tóxica) por presentar una cuadro clínico de Síndrome de Steven Johnson (lesiones con aspecto en diana atípicas color rojo oscuras, confluente en cara y tronco superior, otras lesiones difusas en miembros superiores e inferiores, con compromiso del 40% de la superficie corporal, afectación intensa y severa de mucosas, principalmente de la boca y ojos. Desprendimiento de pequeñas zonas de piel . Histopatológicamente: una dermatitis de interfase intensa, con necrolísis, numerosos queratinocitos apoptósicos, éste aspecto histopatológico habla a favor de necroísis epidérmica tóxica.(NET O Sindrome de Lyell). Manifestaciones sistémicas de moderadas a severa: deshidratación, fiebre, dificultad para tragar, lesiones exudativas y erosionadas en boca, genitales y ano; conjuntivitis purulenta, fotofobia y pegamiento de las pestañas. Estomatitis, costras hemorrágicas en labios y mucosa bucal. Por otra parte la evolución satisfactoria relativamente rápida de 27 días (ver secuencia fotográfica; última foto tomada el jueves 12/02/2009) son características de Síndrome de Steven Johnson; de esta forma concluimos que por haber características clínicas, histopatológicas, laboratoriales y evolutivas de ambas entidades, concluimos en un Síndrome de Superposición.
Pensamos que el medicamento desencadenante fue la Dipirona.
¿Cuál es su comentario?
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998

Este es un caso interesante,per NO es un caso de superimposición..es un caso de Lyell.Uno puede discutir si el Lyell y el Stevens Johnson son dos sindromes individuales o facetas de un mismo sindrome..pero esta es otra discusión.
El paciente sobrevibió(generalmente el pronóstico es mejor en los jóvenes) .A priori no parece lógico el empleo de esteroides sistémicos y de inmunoglobulina.La mayoría de las series(entre ellas las de Roujeau) contraindican el uso de esteroides sistémicos. Yo sí estoy de acuerdo en usarlos pero en forma de bolo y si no mejoran en tres a cuatro días suspender..Mi experiencia con IVIG no es buena,pero fué en casos de pacientes ancianos.Hay muchos trabajos publicados que sí la recomiendan. La parte más importante es la del equilibrio hidroelectrolítico y prevención de infección.
Mauricio Goihman
.Gracias Dr. Goihman por su comentario.
Este paciente tenía un importante toque de las mucosas (bucal, genital y anal) y predominaba las máculas color rojo oscuro, con formación de vesículas (vesiculación sobre las máculas) y ampollas, discreta zonas de decolamiento o desprendimiento (tronco/submamario) manifestaciones sistémicas numerosas, pero no intensas; histopatología con necrolisis de toda la epidermis. Evolución satisfactoria en tiempo relativamente corto (27 días)
El síndrome de superposición es ese límite impreciso entre estos dos síndromes (Steven Johnson y Leill) es un espectro tipo arcoíris, de transición..
La introducción de IVIG IV se basa en un criterio clínico y mientras más rápido es mejor y efectiva, para neutralizar el ligando FanL localizado en las superficie de los queratinocitso de los pacientes , la IVIG los neutraliza por su alto contenido en anticuerpos naturales que unen y bloquean la función del receptor Fas. Las dosis son elevadas diariamente entre 4-5-6 días.
Las alteraciones sistémicas (hidratación, electrolítos, nutrición, hipotermia, cuidados de enfermería, interconsultas, fueron manejadas por el equipo de Emergencia
Rolando Hernández Pérez
Barinas/Venezuela
La necrosis total de la epidermis es una característica importante en esta entidad, que puede ser de Lyell o de Superposición.
Rolando Hernández Pérez
Barinas/Venezuela
En mi opinión, creo que el razonamiento de Rolando y su grupo médico de Barinas, relacionado con los aspectos clínicos e histológicos presentados por la paciente, son bastante congruentes y dan suficiente base para la posibilidad de un sindrome de superposición, con clínica predominante de Stevens Johnson, -primo-hermano del eritema multiforme- e histología predominante de Necrolisis Epidérmica Tóxica, es decir una patología que interesó predominantemente el epitelio con muy poca afectación de la dermis superficial, como lo demuestra la recuperación ad integrum post-tratamiento, sin secuelas aparentes.
Un saludo cordial,
Dr. Guillermo Planas Girón
Ccs-Vzla
Yo creo en un «abanico» de gravedad en cuanto a esta patología, cuando la etiología es por la ingesta de algún fármaco. Va de lo más localizado- el eritema fijo medicamentoso, hasta lo más grave-la necrolisis epidérmica tóxica, pasando por todas las otras fases, y más peligroso es el síndrome de hipersensibilidad (RFESS). Como bien dice Mauricio Gohiman, lo importante es mantener el equilibrio hidroelectrolítico, en oprtunidades solo con ésto se sale del cuadro, pero se alarga en el tiempo, cosa que se acorta indudablemente con el uso de los esteróides. Ahora, hoy en día con la inmunoglubulina, la respuesta terapéutica es brutal, en 72-96 horas el paciente cambia dramaticamente, los valores del «Scorten» revierten rápidamente, la piel se seca materialmente. El riesgo sigue siendo la sepsis, de modo que podemos discutir el uso de los esteróides, pero los antibióticos siempre se deben usar. El caso que presenta Rolando lo etiqueto como una necrosis epidermica tóxica (Lyell). Si no estan de acuerdo, discutámos.
Dr. José R. Sardi B.
Derrmatólogo. Caracas.
.Las razones clínicas, histopatológicas y evolutivas que nos hicieron pensar en un Síndrome de Superposión fueron expuestas anteriormente; hay razones suficientes para pensar en la Dipirona como la droga desencadenante del proceso.
En El SSJ: hay dos (2) o más territorios mucosos comprometidos (en nuestro caso boca-ano y genitales) Las lesiones cutáneas eran máculas rojas oscuras con vesiculización central y ampollas. Presentaba una zona muy pequeña de decolamiento o desprendimiento epidérmico. En NET: lo que predomina son zonas cutáneas denudadas o desprendimiento de piel extensa (no es nuestro caso)
Histopatológicamente, en SSJ: hay una dermatitis de interface con zonas (focos) de necrosis. En el NET hay necrosis de toda la epidérmica (como en nuestro caso).
La evolución del SSJ es más rápida que en el NET, cuya recuperación es de dos y tres meses.
En conclusión paciente con cuadro cínico de SSJ e histopatología de NET, concluimos en S. Superposición.
Solo se usó IVIG IV a dosis alta, aislamiento y manejo con internista y emergenciológos. (reposición hidroelectrolítica, nutrición parenteral, control de temperatura (cuidado con la hipotermia) y estricto cuidado de enfermería. Interconsulta con ORL, Oftalmología, Medicina interna, Neumonología. Nosotros no usamos esteroide de entrada, cada día empleamos más la IVIG IV temparana, a las pocas horas.
El uso de antibiótico y esteroides no debe ser un patrón, de acuerdo a la evolución se decide su uso.
Estas afecciones deben ser manejadas con varios especialidades.