Dres Jaime Piquero Martin, Edgar La Rotta Clinica de la Piel Caracas Venezuela
Paciente femenina de 49 años con tumoración de unos dos cm de diámetro con áreas de superficie pigmentadas y otras exulceradas sangrante, pediculada localizada en flanco izquierdo.
Se toma biopsia incisional, apreciándose bloques celulares redondeados de melanocitos pagetoides y epitelioides atipicos que no maduran adecuadamente, ocupando toda la dermis representada. Presencia de 2 mitosis en 10 campos de 40X. Proliferación vascular e infiltrado inflamatorio linfomononuclear discreto a moderado de fibroblastos y melanofagos. Breslow de 2 – 3 mm Clark IV.
Se refiere a cirujano oncólogo a fin que haga la extirpación completa y el resto del manejo
Pregunta: Un tumor como este que es clínicamente un Melanoma
¿Debe hacersele extirpación con amplio margen desde el inicio, o solo biopsia incisional a fin de corroborar para luego enviarlo a cirujano oncólogo para que proceda a la extirpación amplia, mapeo etc. ?, ello con la finalidad de no modificar el drenaje linfático local
¿Histológicamente podria ser un Melanoma metastático?
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998




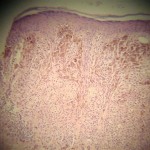



Estimados Jaime y Edgar : Cuando chequeaba las histologías de los 2 casos que presenté en la edición anterior, me encuentro con este MM nodular que tiene algunos rasgos importantes:
1) Se trata de un MMN , Breslow (2 ) o (3) mm ?. , ulcerado (que puede ser por efecto de la presión exofítica del componente tumoral sobre el epitelio,o bien por el trauma. Estaría según la clasificación de la TNM en el estadio T3b (grosor 2.01-4.0) y con un pronóstico de supervivencia según la «Final Version of the American Joint Committee on Cancer Staging System for Cutaneous Melanoma (Balch CM et al, 2001) de 63.0 % (+-) 1,5 a los 5 años y de 50,8 % (+-) 1,7 a los 10 años. De modo que si nos acogemos a las estadísticas de 17.600 pacientes de ese estudio, el pronóstico no es bueno.
2) Alguna vez leí que este tipo de MM «pediculado» y el «verrugoso» tenían un peor pronóstico, que las otras presentaciones, pero tendría que buscar el apoyo referencial.
3) Hay que recordar que la ulceración se define como la ausencia de la integridad epidérmica cubriendo la porción mayor del MM primario, basada sobre examen microscopico de secciones histológicas e implica un riesgo más alto, comparado con MM primarios a igual grosor, NO ULCERADOS. Por cierto que en las fotos no vi la ulceración.
4) Con motivo de mi entrenamiento en Dermatopatología, reforzado por el ejercicio privado y ahora que estoy enviando casos de interés didáctico a los Blogs, he llegado al convencimiento que la clave de un diagnóstico más preciso tanto en Micosis Fungoides, como en MM, radica en los cortes seriados, independientemente de la calidad del procesamiento del material, ya sea para buscar un microabsceso de Pautrier en MF o bien para localizar una microinvasión en MM. Con las fotos presentadas no me atrevería a aseguarar que estamos en presencia de un MM primario. El epitelio luce muy limpio, sin presencia de tecas y hay una banda delgada de conjuntivo en la unión dermo-epidérmica, entre la población melanocítica y el epitelio, que podría inducir a pensar que pudiera tratarse de una metástasis. Habría que revisar con detenimiento el componente inflamatorio, si es que existe, el vascular, etc. En síntesis, solicitaría nuevos cortes.
5) Creo que Uds comparten conmigo el criterio de que no estamos en la época cuando el ilustre cirujano W. Sammpson Handley, utilizaba 5 cm. de márgenes quirúrgicos y profundizaba hasta la fascia(1907), ya que estadísticamente se ha comprobado que la sobrevida no aumenta con mayores márgenes de resección. Hoy día se utiliza márgenes estrechos para la resección de MM primario. Inclusive el Profesor Ackerman, quien dedicó gran parte de su vida al estudio de este tumor, recomendaba inclusive resecar los MM, como si se tratara de un CBC o un CEC, por las razones mencionadas anteriormente.
6) En mi opinión esta lesión debido a su grosor de Breslow y a la ulceración, es bastante probable que haya dado Mts. por vía linfática o hematógena. Lo del ganglio centinela es un tema que aun hoy día es muy discutido, y no hay total acuerdo con los beneficios que nos pueda aportar, dado que la migración linfática de las células atípicas es irregular y puede saltar a diferentes niveles ganglionares. Ya el Dr. Sardi en el Blog Piel-L, ha hablado reiteradamente sobre sus reservas en el método, así como el Dr. Miguel Zárate en Asocolderma. Esta lesión a mi modo de ver, la puede resecar quirúrgicamente un cirujano dermatologo o un dermatólogo que tenga alguna práctica quirúrgica.
Un saludo cordial
Dr. Guillermo Planas Girón
Ccs-Venezuela
Gracias Guillermo, el DR. La Rotta me había planteado algo similar a lo que tu comentas. La pregunta mia tiene que ver con una discusion entre dermatologos que oi hace unos días. La de que si esta lesion es clinicamente un melanoma nodular, el hacer uno como dermatologo o un cirujano dermatologo la extirpacion y luego referir a un cirujano oncologo para vaciamiento o ganglio centinela ¿no estaríamos modificando la apreciación macro del tumor que deberia tener el oncologo? y el ¿debido drenaje linfatico?
Gracias por tu didactico comentario
El problema es creer que el cirujano oncólogo tiene una vatita mágica que permite hacer mayor la sobre vida. Nada, desgraciadamente si el Breslow es grueso, ni que lo opere «babarito», se nos mueren igual a todos. Todavía el tratamiento del Melanoma no se ha conseguido, no es la cirugía. Si el dermatólogo no tiene práctica quirúrgica, por que tiene dos manos izquierdas, debe referir el enfermo a quien lo haga mejor. Este hacer bien lo puede realizar el cirujano general, el cirujano oncólogo o el cirujano dermatólogo. El pronóstico del enfermo no variará en nada, hágalo quien sea. Claro, siempre que lo que se haga sea lo adecuado para el caso.
Dr. José R. Sardi B.
Dermatólogo. Caracas.
Decidí tomarme un tiempo para opinar este posteo, tratando de evitar hacerlo desde una óptica meramente relacionada con mi especialidad, me cuesta cree que el 2009 estos planteamientos, cuando la tendencia mundial es el Tratamiento Multidisciplinario, querido amigo el 90% de las cirugías son tan fáciles de resolver que cualquier cirujano, obviamente la cirugía representa el método de elección para el tratamiento curativo del Melanoma y merced a la aplicación de mejores conocimientos presenta un panorama más optimista de lo que se observaba hace 30 años atrás, en la que se consideraba como: “NOLI ME TANGERE”.
Soy un convencido de que prevención nace como consecuencia directa de la información. Solo se puede prevenir aquello que se conoce y por tanto, intentar que el médico tenga una información suficiente y clara sería el primer paso para lograr una actitud positiva frente a el problema y máxime sobre el Melanoma.
A cuanto que la enfermedad precisa de múltiples especialidades, tanto a nivel diagnóstico como a nivel terapéutico, las terapéuticas combinadas se acompañan por lo general de mejores resultados que terapéuticas aisladas.
En los últimos 20 anos las ventajas de la Medicina Nuclear en el manejo del Melanoma son incuestionable, en este caso debe ser indicado la Linfocintigrafía preoperatoria por el patrón de drenaje ambiguo para decidir la conducta. El uso del Ganglio Centinela debe ser indicado solo para pacientes estadios IB y II, es decir sin ganglios palpables clínicamente y Breslow mayor a 1 mm, en lesiones entre 0,75 mm a 1 mm su uso es controversial.
Que bueno que aparezca la controversia, por que nos salimos de la rutina, nos enteramos de otros pareceres y al final aprendemos todos. Lo ideal en medicina es el diagnóstico precoz, y son los médicos generales, los de primera línea, los que están en los dispensarios desasistidos, los que fallan más en los diagnósticos; hacia ellos es que queremos enfilar la batería para que sepan pensar en el melanoma y en otras patologías cutáneas de las cuales no tienen ni “puta idea”, solo son micosis y pare de contar…Espero que el Dr. Wilmer Castro no se haya molestado por lo de la “varita mágica”, lejos de mí el querer ofender.
El problema es que mucha gente cree que la patología tumoral de la piel no la deben manejar los dermatólogos, y eso ha cambiado bastante, el que se dedica a la oncología cutánea hoy día esta a la altura de cualquier otro oncólogo y cuidado que más. Lo comprobamos en este tumor en especial, pero también lo vemos en otras patologías, como los linfomas cutáneos.
Yo no creo que hoy estemos mejor en cuanto a terapia “curativa” del melanoma que hace 30 años como dice el Dr. Castro, los enfermos siguen muriendo si el grosor del tumor es mayor de 1.5 mm. La controversia en cuanto al ganglio centinela se mantiene, unos piensan que el procedimiento es útil, otros difieren, y consideran que solo sirve para “estadiar”. Los que se aferran a la practica parten de un principio que dice: “el proceso metastático es ordenado, secuencial y predecible” y esto es completamente incorrecto. Es una falacia creer que las células melánicas malignas llegan primero al “ganglio centinela”, allí se multiplican, crecen y luego se diseminan. Todos los que trabajamos con estos enfermos hemos comprobado que casos con ganglio centinela negativo, luego aparecen metástasis cutáneas (en tránsito) o en el mismo grupo ganglionar testado, o viscerales. Otra discrepancia ocurre con la terapia adyuvante, no beneficia en nada al enfermo. Como decía con su característico sarcasmo el Dr. Bernard Ackerman: beneficiaba a los médicos y a los laboratorios pero no al paciente. La sobrevida de los pacientes con melanoma metastático es la misma con o sin Interferón.
Hay que dejar que el tiempo nos diga que tiene realmente valor. Hace muchos años, nuestros maestros, los cirujanos, practicaron la disección ganglionar profiláctica, por que un cirujano Inglés (Snow,H.: The Lancet.872-874-,1.892) dijo que cuando un ganglio regional era palpable en un paciente con melanoma, ya la enfermedad estaba diseminada, y entonces había que hacer el vaciamiento antes de que ocurrieran las metástasis regionales, esto se practico por más de 100 años. Después de mucho tiempo se dieron cuenta que este proceder no beneficiaba a los enfermos, entonces, se presentó la época de Clark, y cuando el tumor tenía más de 0.75 mm. se disecaba profilácticamente y los otros se dejaban en observación. Posteriormente aparece el concepto del ganglio centinela, y así va evolucionando todo. Esperamos vivir para ver el desenlace, mientras tanto los que consideran que la practica del ganglio centinela es beneficiosa, la seguirán practicando y los que esta en el otro grupo no lo harán, igual con lo del Interferón y lo que vaya apareciendo. Gracias por soportarme, pero es que el tema me apasiona.
Dr. José R. Sardi B.
Dermatólogo. Caracas.
Estoy regresando de Roma donde acabo de presentar exàmen ayer (teòrico) y pràctico hoy para revalidar la especializaciòn en dermatologìa….por eso no me habìa manifestado.
Respondiendo a la pregunta del Dr. Piquero, considero que si la lesiòn inicial es clìnicamente un melanoma «de librito» (como decìan nuestros queridos Jaime Battàn y JJ Henrìquez) y ademàs teniendo en cuenta que està situado en una zona de muy fàcil excisiòn, no hay motivo para no extirpar la pieza con un margen de piel sana alrededor de la lesiòn de 1 cm. de diàmetro…y con ello facilitamos enormemente la posibilidad al dermopatòlogo o al patòlogo general con mucha experiencia en lesiones pigmentadas de analizar mucho màs comodamente, sin inflamaciòn reactiva postbiopsia, etc.
A menos que la lesiòn inicial sea tan grande que no sea resecable ambulatoriamente con anestesia local y/o troncular ( y en ese caso, a menos que se trate de un LMMel pronòstico es peor que pèsimo), cualquier MM debe ser preferiblemente extirpado «in toto»…y tengamos presente que los cirujanos dermatològicos en todas partes del mundo realizan en su consultorio extirpaciones que, por su tamaño, a menudo otros especialistas, por razones que nadie puede discutir, realizan en quiròfano. Cada quien debe realizarla segùn su equipameinto y entrenamiento, mientras lo haga teniendo presente los criterios actualizados. La ventaja de hacerlo ambulatoriamente en el consultorio, por supuesto que con todas las medidas de seguridad pertinentes, entre otras cosas es que es menos angustiante y mucho màs econòmica que en pabellòn.
Si la lesiòn es muy grande, o si el diagnòstico clìnico no es muy claro se sugiere tomar una o mas biopsias preferiblemnte de una porciòn de la lesiòn muy pigmentada o nodular.
Creo que no solo es «muy sano» el discutir sobre estas cosas sino que es una de las funciones principales del blog….asì todos aprendemos y compartimos experiencias y a menudo nos damos cuenta que a veces puede haber uno màs mètodos o procedimientos diferentes para hacer las cosas. Lo importante es que las cosas se hagan bien, con la menor angustia posible, ayudando a evitar gastos innecesarios,con buena intenciòn y con conocimiento y experiencia de lo que se hace.
Saludos sinceros,
Vito Abrusci V.
Recuerdo la predicción de Ackerman… que por el 2020 la práctica del ganglio centinela sería desterrada por su «ningún valor» para los pacientes…
un saludo
Jairo Mesa Cock.
Manizales, Colombia
Siempre es un placer discutir con alguien de su experiencia Dr.Sardi, la biopsia del ganglio centinela es una técnica mínimamente invasiva que se utiliza en la selección de pacientes con metástasis ocultas en ganglios que pueden beneficiarse con el tratamiento sistémico. Para comprender la importancia de la técnica, sus ventajas y desventajas . Desde el siglo XVII se enunciaron diversas hipótesis para explicar la diseminación del cáncer a partir de un tumor primario, que apuntaban a la terapéutica oncológica quirúrgica. Uno de los más notables y significativos avances en el ganglio centinela descrita por Morton en 1992 (Arch Surg 1992;127:392-9) basándose en los estudios de Riveros y Cabañas en 1977. El ganglio centinela es el primer ganglio (o ganglios) que recibe el flujo linfático aferente desde el tumor primario.
La técnica de detección y biopsia selectiva del ganglio centinela es especialmente útil en melanomas malignos cutáneos hasta estadio II (pacientes con riesgo intermedio de metástasis). Las vías de drenaje linfático y el ganglio centinela deben localizarse antes de la cirugía para tener una mayor certeza en la localización del ganglio en el acto quirúrgico.
Morton y su equipo fueron los primeros en demostrar que la biopsia del GC representa una alternativa válida a la ofrecida por la linfadenectomía electiva. El método empleado por estos autores consistía en el mapeo linfático intraoperatorio mediante inyección de colorante azul vital por vía intradérmica perilesional y biopsia del ganglio que primero se tiñe. Si el ganglio resulta negativo, la incidencia de metástasis en el resto de los ganglios regionales es estimada en 1-2%. Esta técnica aporta información pronostica con morbilidad mínima o nula y evitar las disecciones tradicionales.
Este caso quizá no tenga indicación del GC, mas si de linfocentellgrafia pre tratamiento para donde va es flujo linfático.
Dr. Mesa Cock, creo que la predicción de Bernnie Ackerman esta errada…antes del 2020 nuevos métodos no invasivos serán el Gold Strand art en el estadiamiento el Melanoma.
Como dijo es Dr. Planas Girón, no vi la ulceración. Este caso lo único fácil es la cirugía , en la descripción dice que es Clark IV, en capitulo de Melanomas pediculados de Clark pg.84-85 deben ser clasificados por su dificultad como Clark III, el Breslow en estos caso hay que tener muchas experiencia veo melanocitos pagetoides y epitelioides atípicos , proliferación vascular e infiltrado inflamatorio linfomononuclear discreto a moderado de fibroblastos y melanóforos, con un prominente componente in situ…Quiera la opinión de Ud. Dr. Planas.
PD: Dr. Sardi, mi apellido es Ramos.
Gracias a todos.
Dr. Ramos Muchas gracias por su detallado análisis del caso y las implicaciones del uso de ganglio centinela.
En una reunión de dermatologos oi recientemente a un experimentado dermatologo decir que con un tumor de este tamaño e invasion si él lo tuviera se sentiria mas seguro con un vaciamiento ganglionar total que con la extirpacion de solo los ganglios marcados bajo la tecnica del ganglio centinela.
En la edicion de la proxima semana pondremos a la disposicion de los lectores de piel latinoamericana un articulo que acaba de salir en la revista Cancer sobre un metanalisis que se realizo sobre la utilidad de la realizacion del linfo-nodo centinela en melanomas con breslow igual o menor a 1 mm y como concluyen los autores de que en esos casos la tecnica no es de valor
Creo crucial en la discusión, tener en cuenta que Ackerman basó su convincente predicción -para mí- en hechos biológicos y no en técnicas quirúrgicas.
Ref:
Sentinel node biopsy has no benefit for patients whose primary cutaneous melanoma has metastasized to a lymph node and therefore should be abandoned now.
Medalie N, Ackerman AB.
Br J Dermatol. 2004 Aug;151(2):298-307. No abstract available.
un saludo,
Jairo Mesa Cock
Disculpe Dr. Ramos por haber confundido su apellido. Seguimos en la lucha, para el beneficio de nuestros enfermos
Dr. José R. Sardi B.
Dermatólogo. Caracas.
Tiene razón el Dr Ramos cuando dice «antes del 2020 nuevos métodos no invasivos serán el Gold Strand art en el estadiamiento el Melanoma.»… esos nuevos métodos no serán quirúrgicos y ya, desde 2007-9 están apareciendo,… los entrrarán, así como se enterró el vaciamiento ganglionar, porque no aumentan la sobrevida del paciente.
Desde hace años vivo convencido de que la única cirugía que amerita el paciente con Melanoma es la de la lesión original.
Ref:
Quantitative magnetic resonance and optical imaging biomarkers of melanoma metastatic potential. Proc Natl Acad Sci U S A. 2009 Apr 6.
ENTERING A NEW ERA OF RATIONAL BIOMARKER DISCOVERY FOR EARLY DETECTION OF MELANOMA METASTASES: SECRETOME ANALYSIS OF ASSOCIATED STROMA CELLS. J Proteome Res. 2009 Feb 17.
un saludo,
Jairo Mesa Cock