Presentado por Rolando Hernández Pérez (médico dermatólogo), Carmen J. Bastidas Montilla ( médico dermatólogo), Marisela Acosta Casanova (médico anatomopatólogo)
Clínica Ntra. Señora del Pilar Barinas/Venezuela
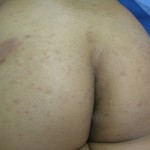
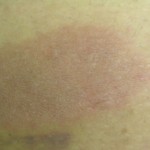
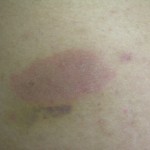
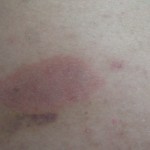
Paciente femenina, de 42 años, médico gastroenterólogo pediatra, quien consulta por placa eritematosa, ovalada, (10 x 4 cm) infiltrada, discretamente descamativa, pruriginosa, recidivante, localizada en piel de la región glútea izquierda, con 2 años de evolución. Refiere que desaparece con cremas de esteroides.
Fotos clínicas:
 |
 |
 |
 |
Hay una primera biopsia tomada hace un (1) año que fue reportada como eritema fijo medicamentosa .VS. Erupción por droga
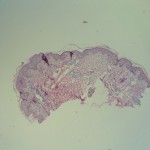 |
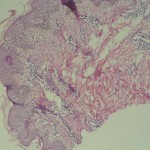 |
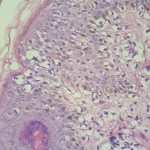 |
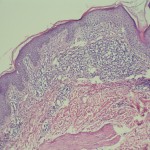
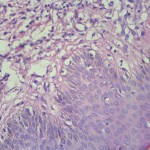
Observen la gran espongiosis.
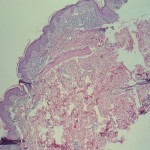
Se toma muestra de piel nueva (BIOPSIS ACTUAL) para estudio histopatológico
 |
 |
 |
 |
 |
 |
 |
 |
LAUDO HISTOPATOLOGÍA
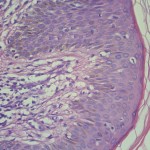
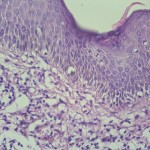
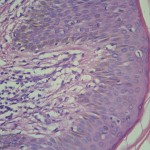
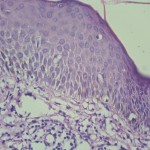
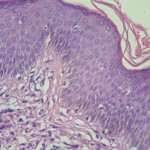
Ortoqueratosis laminar y en cesta. Tendencia a la formación de tapones córneos
Acantosis marcada
Infiltrado inflamatorio mononuclear liquenoide en dermis papilar.
Exocitosis epitelial de linfocitos.
Linfocitos epidérmicos con atipias citológica; linfocitos con halo claro perinuclear; linfocitos epidérmicos de mayor tamaño de los dérmicos.
Algunos linfocitos en franca disposición lineal o en fila en capa basal.
ID: Linfoma Cutánea de Células T (LCCT) localizada .Micosis Fungoide en placa aislada
Parapsoriais en placa grande aislada.
Erupción fija medicamentosa (Farmacodermia)
Preguntamos: tiene ésta paciente un LCCT aislada o localizada?
Se solicitó inmunohistoquímica
Se trató con Tacrolimus (Protopic 0,1% crema) aplicar dos veces al día, refiere mucho prurito en la placa y alrededor , pero la misma desapareció prácticamente después de III semanas de tratamiento
Inmunohistoquímica:
 |
 |
Descripción Macroscopica:
Se reciben dos (2) bloques de parafina y dos láminas histológica identificadas con el Nº1980-09 procedente del Laboratorio de Anatomía Patológica de UNICIT de Barinas.
Descripción Inmunohistoquímica:
Mediante la técnica de Avidina_Estreptavidina y utilizando el método de recuperación de antígenos se realizó la investigación de ALC; CD45ro, S100, CD43. / CD45ro, CD43 y ALC marcaron linfocitos T neoplásicos con epidermotrofismo. S100 inmunomarcó abundante células dendríticas : Se realizó controles adecuados.
Diagnóstico:
Piel de glúteo:
MICOSIS FUNGOIDE
Comentarios :
La presencia de un infiltrado de linfocitos con atipias moderadas y epidermotrofismo que compromete todo el espesor de la epidermis, linfocitos con halo perinuclear, algunos alineados en capa basal habla a favor de LCCT (Micosis Fungoide) localizada o circunscrita que fue ratificada con el inmunomarcaje (CD45ro-CD43 y ALC marcando linfocitos T epidermotróficos) ; sin embargo el número de atipias creemos que no es suficiente para pensar en este caso en una Micosis Fungoide como tal.
Preguntamos:
1) Que piensan ustedes?
2) Usted solicitaría otro examen
3) Como lo trataría
4) Usaría esteroides tópico de alta potencia en forma oclusiava.
5) Usaría mostaza nitrogenada, tacrolimus o electron beam, etc.
Gracias a todos
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998


Estimados colegas:
Este caso es interesante por la forma de presentación y las imágenes histopatológicas. De lo mostrado puede resumirse que el estudio histopatológico sugiere MF localizada (Woringer-Kolopp o unilesional?) y el estudio inmunohistoquímico lo confirmaría.
En mi opinión no están todos los elementos morfológicos e inmunohistoquímicos para favorecer MF en este caso. La HE muestra espongiosis con epidermotropismo leve; no hay acúmulos de linfocitos atípicos en las imágenes mostradas y la dermis papilar muestra edema y no fibrosis y los infiltrados son predominantemente perivasculares. El estudio inmunohistoquímico confirma que los linfocitos intraepidérmicos son linfocitos T, pero es necesario subtipificarlos: los de la MF son CD4+ CD8-CD7-(?) y en la forma localizada pueden ser CD4-CD7-CD8+. Finalmente, si aún persiste la sospecha de MF, es recomendable un análisis de clonalidad mediante PCR para reordenación genética del receptor de linfocitos T (TCR). Lo ideal sería mediante microdisección del tejido de la biopsia para seleccionar así los linfocitos más sospechosos. Creo que es imporante precisar el diagnóstico en este momento, ya que se están considerando tratamientos adicionales variados que no son inocuos
Sergio González,
Dermatopatólogo, Universidad Católica de Chile, Santiago.
A pesar que disponemos de una descripcion de la biopsia orientada al dx de micosis fungoide, no comparto ese diagnostico, estoy de acuerdo con el dr Sergio, faltan elementos que lo apoyen no solamente inmunohistoquimico si no tambien en la H-E. Tanto clinico como histologico puede plantearse un Eritema figurado el cual es dx diferencial en micosis fungoide. En las fotos que muestran no logro ver si hay otro tipo de celulas en el infiltrado y si la parte media y profunda de la dermis esta respetada.En conclusion no creo se trate de Micosis fungoide.
Ismery Cabello
UDO.Ciudad Bolívar Venezuela
Este es otro caso que nos permitira una amplitud de opiniones que finalmente enriqueceran nuestro conocimiento como lo pretende la educacion continuada en este blog.
Clinicamente cumple con lo referido por «pimpinelli» como una placa ligeramente infiltrada cronica y recidivante en area no fotoexpuesta, pero histologicamente creo que hay demasiada espongiosis y el infiltrado es de distribucion perivascular importante y por supuesto faltaria lo ya dicho por el Dr gonzales, la subtipificacion como el CD7 que se puede hacer en parafina y la determinacion de anticuerpos por citometria de flujo en biopsia en fresco del tejido( lo hacen en el banco de sangre segun Dra Carmen Lopez).
Por la primera biopsia y la clinica me inclino mas hacia una erupcion medicamentosa y por la segunda biopsia una dermatitis por contacto.
En otro caso similar la Dra Ball sugeria por unos meses usar emolientes y antipruriginosos; es decir manejo sintomatico, sin usar modificadores del curso biologico, (por supuesto incluye no usar esteroides) y luego de unos meses tomar una biopsia par ver elementos mas asentadosde MF y tomar una muestra para la tipificacion de anticuerpos por citometria de flujo .
Edgar La Rotta, Caracas; Venezuela.
Estimados colegas:
Subscribo las opiniones de Sergio González, Ismery Cabello y Edgar La Rotta. No veo elementos histológicos y hasta clínicos de micosis fungoides.
El proceso es eczematoide, altamente sugestivo de dermatitis de contacto (¿usa la paciente blue-jeanes con remaches metálicos cuprosos rojizos, frecuentemente insertados en las esquinas de los bolsillos de atrás?).
Los linfocitos, a veces insolitamente «bravos» citologicamente (esto es, atípicos), son las moscas de la piel microscópica. Unos cuantos se esperan en practicamente todas las epidermis de casi todas las dermatosis. Aún si fuesen parte de un «mosquero», el diagnóstico de micosis fungoides no se garantiza solo por sus altos números. El conjunto debe sumar y las más de la veces, la suma es de cambios cualitativos específicos más que de incrementos cuantitativos de cualquier parámetro.
Propongo control conservador de la paciente. No excluyo la conveniencia de búsqueda de clonalidad de linfocitos-T pero no lo veo imperativo.
Atento queda,
Aldo González-Serva
Dermatopatólogo
Boston, USA
Mi sugerencia a los amigos de Barinas, es que me da la impresión de que se están procesando las biopsias con ciertos defectos en el procesamiento (Fijación ?, deshidratación ?, tinción,?etc.)., que impiden formarse un criterio claro sobre el caso. En ediciones pasadas se presentó un caso similar, creo que era de melanoma maligno pagetoide, que tenía afectación en epitelio superficial, y habían células similares en dermis superficial y perianexial, vacuoladas, algo similares a las presentadas en este caso, dond se observa la «vacuolización intracelular», tanto en dermis como intraepiteliales.
Con mucho respeto, voy a disentir de mis queridos y apreciados colegas, sobre lo que estamos observando.
1) La enfermedad de Woringer- Kolopp (W-K) fue descrita por estos autores como una placa solitaria pero psoriasiforme en una pierna , si mal no recuerdo cerca de la rodilla o el talón, en un joven adolescente, con «abundantes» y casi exclusivamente linfocitos atípicos pagetoides, tanto que la epidermis presentaba una proliferación epidérmica muy acentuada con hiperqueratosis marcada (psoriasiforme), simulando un tumor epidermoide. Se le denominó Enfermedad de W-K para diferenciarla de la forma similar diseminada (reticulosis Pagetoide de Ketron-Goodman). En mi opinión, no estamos en presencia de ninguna de ambas presentaciones.
2) Estoy convencido que si bien es cierto que la MF se presenta en mayor proporción Sin Espongiosis, este signo no invalida para nada la posibilidad del diagnóstico. Me da la impresión que lo que estamos observando a nivel epitelial es un halo claro perinuclerar y no verdadera espongiosis. La espongiosis como la entiendo es un edema intercelular y yo lo que observo es una suerte de «vacuolización intracelular» (por favor aumenten el zoom, para observarlo mejor), que según algunos autores es probable degeneración mucinosa (?)intracelular, perinuclear. Muchos núcleos, (si acaso no están deformados por el procesamiento), son hendidos en en media luna, algo hipercromáticos, rodeados del halo descrito.
Ahora bien pienso que la MF como otras dermatosis pueden ser parte de un espectro clínico-patológico. En todas sus presentaciones podemos encontrar diversos grados de alteración nuclear linfocítica según el clon expresado ( es decir variado grado de pleomorfismo). Pueden existir escasas células linfocitarias atípicas, como por el contrario una presencia masiva de células linfoides atípicas intraepitelial. Pueden presentar microabscesos de Pautrier (MP) o estar ausentes. Por su puesto que se puede hacer el Dx de MF sin la presencia de MP.
3) Entiendo perfectamente que el Dx. preciso de MF, como el caso que presenté en la antepenúltima edición del Blog, a veces no lo logramos en una primera biopsia o en un tiempo evolutivo determinado. En este caso el tiempo y el seguimiento estrecho, marcará la pauta. Y si es necesario ampliar los estudios de IH y rearreglo genético, pues todo será en beneficio del paciente.
Les transcribo la opinión que ya le había enviado al Dr. R. Hernández Pérez, con relación a este caso, sin pretender tener el monopolio de la verdad y repito , respeto en alto grado las opiniones de los distinguidos dermatopatólogos que han intervenido.
«Rolando: En mi oponión, la placa grande oval, eritemato-infiltrada es lo que correspondía en la vieja nomenclatura como Parapsoriasis en Placas Grandes, que en realidad es una MF en placas. La histología lo confirma. Ahora bien, hay una serie de lesiones pigmentadas residuales, como secuela de antigua foliculitis en glúteos, alternando con lesiones activas. Podría tratarse de una simple foliculitis oclusiva propia de la zona anatómica, pero yo le tomaría biopsia a una de esas lesiones activas con un punch. de 3 mm, para descartar MF-folicular. Le inidicaría PUVA en la placa grande. No se si se estará usando Mostaza Nitrogenada, pero es muy irritante».´´
NOTA ADICIONAL: La presentación unilesional o solitaria está más que publicada, inclusive tengo dos casos que presentaré próximamente en el Blog. Las placas pueden desaparecer sin tratamiento para reactivarse despúes, si se tiene en cuenta que ese es un compartimiento muy dinámico y de fuerte intercambio entre las células presentadoras de antígenos y los linfocitos hospedadores cutáneos (“The Pathogenesis of mycosis Fungoides” N Engl J Med (2004); 350:1978-88 de Girardi M, Heald PW and Wilson LD,
Un saludo,
Guillermo Planas Girón
Caracas-Venezuela
Clínicamente la lesión podría corresponder a una placa única de micosis fungoides. Se trata de una lesión persistente, recidivante a pesar de los tratamientos y localizada en una zona no expuesta. Desde ese punto de vista cumpliría con el criterio clínico de micosis fungoides temprana (Pimpinelli et al J am Acad Dermatol 2005; 53: 1053-63).
Desde el punto de vista histológico en mi opinión no se trata de micosis fungoides. Hay mucha espongiosis y los linfocitos epidérmicos son muy escasos. En el estrato superior de la epidermis se observan algunas células mononucleares con halo claro perinuclear que en mi opinión son células dendríticas. Se observan algunas células monucleares rodeadas de un halo claro perinuclear en el estrato basal (una hilera no mayor de tres). Clinicamente la lesión es una placa, si fuera MF esperaríamos encontrar un epidermotropismo mucho mayor.
En la dermis, aunque el infiltrado es moderamente denso, los linfocitos lucen pequeños y sin atipa. No observo fibroplasia de la dermis papilar. De modo que me suscribo a las opiniones de los doctores Sergio González, Ysmery Cabello y Aldo González.
Por último, la inmunohistoquímica. Como lo he dicho en otras oportunidades en este blog y en algunas de mis conferencias, para el diagnóstico certero de MF se requiere realizar marcadores adicionales a CD3 y CD45Ro. Estos marcadores sólo indican que son linfocitos T activados. La dermatitis de contacto, atópica, liquen plano, pitiriasis liquenoides y otras dermatosis inflamatorias son también CD3+ y CD45Ro positivas. Se requiere realizar CD4 que es positivo en la mayoria de las MF, CD8 que es positivo en Woringer-Kolopp, algunas MF hipopigmentadas y linfomas epidermotrópicos agresivos y por último debe realizarse CD5 y CD7, que son marcadores de pan-linfocitos T que pueden ser negativos en MF. De hecho en el artículo antes mencionado de Pimpinelli se le da importancia a la pérdida de expresión de CD7 en los linfocitos neoplásicos.
Por último sería de ayuda el estudio de clonalidad para determinar si hay rearreglo monoclonal del gen del receptor de linfocitos T. Aunque este estudio es auxiliar y no es más importante que la clinica y la histopatología. La técnica ideal, como lo menciona el Dr. González, es hacerla con microdisección del tejido, pero no creo que esta técnica la tengamos disponible en Venezuela.
Estoy de acuerdo con Aldo en investigar en esta paciente un contacto y en hacer seguimiento.
En mi opinión, el estudio inmunohistoquimico (al igual como lo comenta Dra. Ball y Dr. Gonzalez) estaría incompleto..faltaria, como se acoto anteriormente, CD5, CD7 y TdT…e inclusive nueva biopsia (segûn evoluciôn de la paciente). El rearreglo clonal por microdiseccîon de tejido no se realiza actualmente en el pais, desfortunadamente..Creo, que como acotô Elizabeth, el seguimiento de la paciente es imperativo..
Saludos,
Carmen Lôpez.
Hace mas de 25 años trate un paciente ( y lo sigo viendo), medico anestesiologo con una placa eccematosa en el mismo sitio que la paciente de Rolando.
En aquel tiempo no habia la inmunocitoquimica ni el rearreglo celular ni nada de eso.
La biopsia la vio el Reyes Flores y un patologo morfologo de mucha experiencia de la epoca ( Dr. Rosas Uribe), le hice histoquimica con la Dra. Campo-Aasen, le realice microscopia electronica con el Dr. Bretaña. Todos teníamos dudas. Al final le coloque esteroides topicos y poco a poco se aclaro. Con el tiempo ha vuelto con reactivacion de la placa, le he aplicado de nuevo los esteroides topicos de alta potencia y por ahí anda vivito y coleando
(recientemente asisti a sus 80 primaveras)
He leído las diversas opiniones de los prestigiosos colegas.
Mi humilde opinion es que podría tratarse de un Eczema Numular o Neurodermatitis. En este caso creo debe indagarse aspectos psicosomaticos.
Rolando: Es vista de que es otro caso controversial, como a veces ocurre con esta caprichosa enfermedad, te propongo que me refieras a la colega, pero explicándole que hay que tomar una nueva biopsia para fijar bien el especimen, y procesarlo con mi técnica, pero a partir del 10 de Enero, ya que salgo de vacaciones el 15 de Diciembre. Omítele todo tipo de tratamiento local, y si acusa prurito, solo bloqueadores por vía bucal. Estoy a la orden para partir de cero, con HE, IH (que la pudiera realizar la Dra Carmen López) y rearreglo genético. Hablaría con
la Dra López, -en caso de aceptar lo que te propongo como colaboración-, la semana próxima.
Un saludo cordial,
Dr. Guillermo Planas Girón
Ccs-Vzla
Rolando: entonces tal parece que ha sido bien importante para todos, llamar la atención sobre el simple hecho de que ver esos infiltrados de linfocitos «raros» en grandes o pequeñas placas eritematosas, puede que si, o puede que no, terminen en MF…. no creo que todos los examenes que se propongan en este momento, lleguen a una conclusión definitiva… ya lo había dicho en al caso de Guillermor Planas que tanto se discutió …en la MF empezando, la inmunohistoquímica y los rearreglos de genes no ayudan mucho…quiero decir, es un posible MF en «remojo» y la paciente debe saber que hay que hacerle vigilancia periódica a la espera de que la investigación descubra otra ayuda mayor.
un saludo,
Jairo Mesa Cock
Manizales. Colombia
Muchas gracias a todos los colegas, Sergio, Aldo, Edgar, Ismery, Carmen, Guillermo, Elizabeth, Jaime, Esther, por sus comentarios y sugerencias.
Realmente cada vez que estamos frente a estas placas eritemato descamativa y moderadamente infiltradas, con prurito, en zonas del cuerpo cubiertas, con 1.5 a 2 años de evolución y planteamos el diagnostico clínico de LCCT (Micosis Fungoide) habitualmente surge una gran discusión que al final con la histopatología y la inmunohistoquímica no logramos en forma clara, definir la entidad. En las últimas ediciones hemos presentado (Guillermo Planas) casos controversiales y atípico, así como un caso con parches, placas y tumores desde el inicio presentado por nosotros (grupo de Barinas); entre estos dos extremos hay un gran espectro de difícil delimitación e identificación.
Al final, hasta ahora, tenemos a una paciente femenina de 42 años de edad, con una lesión clínica compatible con muchas cosas y entre estas una Micosis Fungoide localizada o circunscrita, es un buen diagnostico clínico. Histopatológicamente según la mayoría de los participantes hasta ahora hay pocos elementos histológicos para pensar en ella e inmunohistoquímicamente faltarían algunos inmunomarcadores indispensables para diagnosticar este linfoma.
Creemos prudente esperar por la participación de otros colegas que muy posiblemente intervendrán en los próximos días (el caso estará hasta el viernes 11/12) e ir pensando por nuevos cortes y nuevos inmunomarcadores y hasta el rearreglo genético .
Nosotros por ahora decidimos suspender toda medicación y solo usaremos emolientes y observaremos y ofrecerle a nuestra paciente/colega mucha tranquilidad y optimismo.
Muchas gracias a la Dr. Planas Girón por su excelente ayuda y sugerencia, la cual apreciamos especialmente.
Saludos
Rolando Hernández Pérez
Barinas/Venezuela
Insisto queridos colegas de este foro y sin compliques, en mi punto de vista … hasta el día de hoy y dígase lo que se diga… una placa eritematosa sospechosa por clínica e histología de MF, no es MF, hasta que por su evolución termine en MF o en otra cosa… pensando así, estamos en «pelota»… puede ser, o puede no ser.. y hoy, sólo sirve la observavción que le hagan el clínico y el patólogo… es para lo que pueda servir, mi aporte después de haber conocido el tema -creo yo- a profundidad.
Lo que exploran hoy, es si hay cosas histológicas y molelculars diferentes a los microabscesos de pautrier, los linfocitos atípicos cerebriformes, los rearreglos de genes y la inmunohistoquímica que ayuden al diagnóstico de MF empezando… y la conclusión HOY… es que no… que aún nada se conoce.
un saludo,
Jairo
Estimados colegas y amigos,
Muy interesante el caso y sobre todo la discusion que se ha generado. Esta es la mejor forma de enriquecernos y compartir experiencias. En mi opinion, la clinica me sugiere el diagnostico de Micosis fungoides en etapa temprana vs. Eritema fijo medicamentoso. Me inclino hacia MF por la caracteristica de la lesion infiltrada, recidivante en zona no expuesta. Es importante tener en cuenta que la micosis fungoides es una enfermedad que en etapas tempranas puede simular enfermedades inflamatorias como Dermatitis por contacto, Erupcion medicamentosa, Eritema fijo medicamentoso, entre otras. Histologicamente, el caso es controversial. La presencia de espongiosis no me descarta una MF en esta etapa (vemos espongiosis como expresion de una dermatitis por contacto sobreagregada) pero otros hallazgos son de mayor valor como la presencia de linfocitos atipicos y epidermotropismo, en este caso creo que solo hay pocos linfocitos atipicos y leve epidermotropismo. La ausencia de microabscesos de Pautrier tampoco me descarta una MF temprana. Las caracteristicas del infiltrado dermico, linfocitario denso pero no atipico y la ausencia de fibrosis dermica no estan a favor de una MF. En este caso yo sugiero el diagnostico de una posible Micosis fungoide en etapa temprana pues con estos hallazgos histologicos no podriamos llamarlo MF.
Todos estamos de acuerdo que en estos casos cuando la clinica y la histopatologia es sugestiva pero no definitiva, es importante el estudio inmunohistoquimico (CD4, CD8, CD3, CD5, CD7, CD45Ro). En mi experiencia el analisis de clonalidad con PCR para reordenacion genetica (TCR) en etapas tempranas no es muy contributorio. Si es negativo no me descarta que esa placa en el futuro no sea una MF.
Yo recomiendo, seguir el plan de Rolando y el Dr. Planas, descontinuar tratamiento, tomar una nueva biopsia para completar el estudio inmunohistoquimico, de acuerdo a los resultados, si todavia estan pensando en una posible MF, hacer el estudio de clonalidad. Si es negativo, hacerle seguimiento y tomar una nueva biopsia en 6 meses o antes si se presenta una nueva lesion. El tratamiento que propongo en este caso es Tacrolimus 1 vez al dia, no considero necesario usar Mostaza nitrogenada o PUVA .
Muchos saludos,
Rita Pichardo
Universidad de Wake Forest, NC. USA
Dr Rolando Hernández Pérez:
Le envío imágenes adicionales del caso CONSULTA A UN COLEGA Nº 1 de la edición Piel-L Latinoamericana edición Nº 255.
Le informo que estando consciente de que hay varias entidades similares por el inmunomarcaje dermatitis de contacto, liquen plano, dermatitis atópicas, etc. Les ofrezco información adiccional con H&E como la presencia de espongiosis ( con CD34+ en ella ) y la infiltración evidente aunque muy localizada con linfocitos T (CD43+) y ciertamenet como lo señala la Dra Elizabeth Ball, el epidermotropismo con células T debería ser mayor.
La discusión creo resulta interesante y no es la primera vez que se nos presentan dificultades con los resultados ella IHQ al no disponer de otros anticuerpos como los sugeridos (CD7 podría ayudar como marcador de linfocitos T periféricos, pero la negatividad no es concluyente en IHQ ), CD5 no creo nos ayude pues inmunomarca células muy inmaduras B y T.
Reciba un saludo.
Jorge García Tamayo
Profesor Titular, UCV,
Laboratorio de Patología Molecular NOVAPATH, Maracaibo, Venezuela.
ARCHIVO ADJUNTO:
caso_Blog_Dermat_1631-09.pdf
Despues de haber leido todos los comentarios tan interesantes y con mi humilde experiencia en casos similares, lo mejor es lo que están haciendo. Tranquilizar a la paciente, colocar emolientes y en caso de prurito antihistamínicos por vía oral, evitar el roce con ropas apretadas (he visto algunos casos, sobre todo en mujeres pasaditas de peso que usan ropas apretadas en las que aparecen parches que parecen MF y que no lo son) y en unos meses repetir la biopsia. Estoy de acuerdo también con la doctora Pichardo de que cuando el infiltrado es poco denso como en este caso, el rearreglo clonal no es confiable, ya que pueden aparecer falsos negativos. ‘Por último yo creo que la enseñanza más importante es que la clínica y el seguimiento es muchas veces lo que nos dará el diagnóstico de MF y que tan malo es no diagnosticar una MF como sobrediagnosticarla, porque estos son diagnósticos que le cambian la vida a un paciente. Saludos a todos y Feliz Navidad.
Mi comentario es para agradecer a los autores del caso y a los colegas y amigos que han participado en esta interesante discusion. El intercambio de opiniones nos permite dar a conocer diferentes puntos de vista que contribuyen a las actividades educativas, tanto de profesionales en formacion como la actualizacion de conceptos y nuevas tendencias en Dermatologos ya establecidos. Todo esto realzado por un excelente trabajo en equipo por los coordinadores de este Blog. El esfuerzo ha valido la pena, la excelencia en Dermatologia en nuestro pais y Latinoamerica es el fruto mas preciado.
Feliz Navidad!
Un abrazo,
Rita Pichardo
Si bien se dice que la micosis fungoide es la «gran simuladora» de la actualidad, las fotos de la clinica me sugieren un eritema toxico fijo provocado por algun farmaco. No obstante, y como la mayorìa de los colegas, creo que el seguimiento y el tiempo nos daran la repuesta. Mientras tanto continuaria indicandole corticoides topicos de alta potencia alternandolos y reemplazandolos paulatinamente con algun inhibidor de las calcineurinas para disminuir el riesgo de atrofia y repetirìa las biopsias y la inmunomarcacion ante cada rebrote de las lesiones.
Muy feliz Navidad para todos.
Queridos amigo: muchas gracias por vuestra gentileza al responder sobre este interesante caso, apreciamos mucho sus opiniones y agradecemos la orientación del mismo.
Hemos decidido suspender toda medicación y solo dejar con emolientes y suspender cualquier desencadenante.
En seis (6) meses tomaremos una nueva muestra para estudio histopatológico y en su momento oportuno retomaremos el caso para su discusión nuevamente.
Gracias.
Rolando Hernández Pérez
Barinas/Venezuela
Comparto la opinion de varios de los que me precidieron. Es importante calmar la ansiedad que pueda tener la colega y explicarle lo importante del seguimiento y probablemente amerite nuevas biopsias. Histologicamente es una Dermatitis de interfase liquenoide «leve» con espongiosis en la cual no se puede concluir MF. Cuando el infiltrado es escaso la IHQ puede que no sea de ayuda.