Presentado por:
Dra. Mercedes Morán, Dra Lisette Bravo, Dra. Kati Lozano, Dra Infante, Dra Drihka, Dra Nunes
Se plantean diferentes casos clínicos tratados por nuestro Servicio de Dermatología del Hospital Central Universitario “Antonio María Pineda” de Barquisimeto, Edo Lara.
Caso #A: Se trata de paciente masculino, preescolar de 2 años de edad, procedente de la comunidad rural El Tostao, Estado Lara; quien presenta una lesión típica de Leishmaniasis. Es una lesión ulcerada, redondeada, de borde bien definido eritematovioláceo, brillante, infiltrado, cuyo fondo o centro de la lesión es granulomatoso, mide 2 cms de diámetro, ubicada en región temporofrontal derecha.
Caso #B: Paciente masculino, de 4 años de edad, de igual procedencia con lesiones con las mismas características ya descritas, en número de 4, ubicadas en región interescapular y hombro derecho.
A continuación 5 casos clínicos de presentación clínica inusual de Leishmaniasis
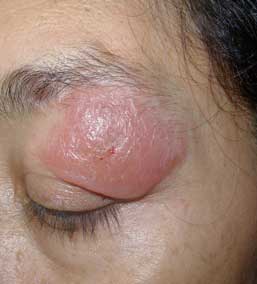
Caso #1: Paciente femenina, de 42 años de edad, natural y procedente del área rural de Rio Claro, Edo Lara; quien acude por presentar enfermedad actual de 2 meses de evolución caracterizada por una placa eritematoedematosa, infiltrada, de superficie lisa, brillante, que ocupa casi la totalidad del parpado superior izquierdo.
Es de notar que no presenta las mismas características anteriormente descrita.
Puede simular un Linfoma Cutáneo o un Absceso en parpado.
Caso #2: Paciente masculino, de 62 años de edad, natural y procedente de la ciudad de Barquisimeto, Edo Lara; quien presenta enfermedad actual de 3 meses de evolución, caracterizada por pabellón auricular izquierdo eritematoedematoso, liso, brillante, infiltrado, no doloroso.
Esta presentación puede simular Hansen. Además la afectación de pabellón auricular en Leishmaniasis a pesar de ser un área expuesta, no es frecuente.
Caso #3: Paciente femenina, de 27 años de edad, procedente de Sanare, Edo Lara; con enfermedad actual de 2 meses de evolución, caracterizada por la presencia de una lesión eritematocostrosa, de bordes definidos pero irregulares, cuyo centro está cubierto por una costra piógena muy adherida, con lesiones satélites eritematopapulosas. Es importante destacar en este caso la adenopatía regional.
Este caso puede simular Cromomicosis.
Caso #4: Paciente masculino, escolar, de 10 años de edad, procedente de Barquisimeto, Edo Lara; con enfermedad actual de 4 meses de evolución, quien presenta una placa eritematosa, en cuya superficie se aprecian vesículas, vesicoampollas, descamación y eritema, con un sector central ulcerado, cubierto por costras piohemáticas y hemáticas, ubicada en cara anterointerna de brazo derecho, el cual se encuentra edematizado.
Que pudiera hacernos pensar en un Proceso Piógeno.
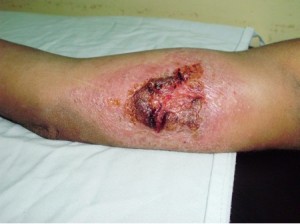
Caso #5: Paciente femenina, de 45 años de edad, procedente de Barquisimeto, Edo Lara, con enfermedad actual de 6 meses de evolución, quien presenta una ulcera de fondo granulomatoso, resumante, de borde eritematovioláceo; que asienta sobre una piel edematosa y eritematosa, ubicada en 1/3 inferior de cara anteroexterna de pierna izquierda.
Por su localización pudiera simularnos una Ulcera por Insuficiencia Vascular. E incluso pudiéramos pensar en Tuberculosis Cutánea o Pioderma Gangrenoso.
Es importante destacar, que esta paciente es la madre del paciente del caso #4.
A todos estos pacientes se les realizó su protocolo de plan de trabajo, que incuye Historia Médica, Foto Clínica, Frotis por aposición, Estudio Histológico, entre otros; con lo cual se corroboró el diagnóstico de Leishmaniasis Cutánea.
La Leishmaniasis es una enfermedad infecciosa provocada por un parásito llamado Leishmania. Es transmitida al humano por la picadura de la hembra del mosquito del género Phlebotomus. Tiene un periodo de incubación que oscila entre semanas y meses.
Afecta más al sexo masculino que al femenino.
Presente en todos los grupos etarios, con una incidencia en niños del 10 – 15 %.
A sido causa de un alta morbimortalidad desde hace muchos años en nuestro país. El primer caso fue reportado en Trujillo por Eudoro Gómez y Juan Iturbe en 1917.
Actualmente se siguen reportando entre 2500 y 3000 casos anuales, donde los estados mayormente afectados son: Lara de primero en la lista, seguido de Trujillo, Mérida, Táchira, Sucre, Miranda, entre otros.
Clínicamente se distinguen la Leishmaniasis Visceral y la Leishmaniasis Cutánea, la cual esta presente en los casos mencionados.
Es importante destacar que esta variabilidad de presentación en su forma de presentación, se debe a:
- A la cepa infectante de Leishmania
- A las condiciones ambientales del Huésped
- Y muy importante, a la Respuesta Inmune del Huésped.
Actualmente en nuestro servicio se manejan casos no solamente del área rural si no también del área urbana, además de casos de estados vecinos; de aquí la importancia de tener siempre presente que ante la presencia de una lesión ulcerada crónica y con características similares a las descritas, descartar siempre de que se trate de Leishmaniasis Cutánea.
Un diagnóstico certero, no permitirá realizar un tratamiento eficaz y oportuno.
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998






Muy interesantes sus casos clínicos, las feleicito. La Leishmaniasis es denominada como la gran simuladora de las enfermedades parasitarias, de ahí que existen diversas formas clínicas cutáneas y mucosas. El primer caso correspondería a una forma linfomatoide, el 2º Caso a una forma otofimatoide? se han descritio casos tipo rinofima, la forma Hansenoide presenta nódulos ó pápulas, IDR negativa, frotis altamente positivo, resistencia al tratamiento, sin afectación Mucosa, producida generalmente por Leishmania Amazonensis. El tercer caso correspondería a una Leishmaniasis cromomicoide, el Cuarto a una forma Impetigoide y el ultimo correspondería a una forma ectimatoide, que es la más frecuente por acá en Bolivia. Todas responderán muy bien a los antimoniales. Suerte!!!
Quisiera hacer algunas acotaciones sobre casos atípicos de Leihmaniasis:
1) En primer lugar felicitar a los ponentes Dra. Dra. Mercedes Morán y col. del Hospital Central Universitario “Antonio María Pineda” de Barquisimeto, Edo Lara por tan interesante recopilación.
2) El caso Nº 2 es lo que corresponde y se conoce como «oreja del chiclero» descrito en paises suramericanos y en los indios del Amazonas. Puede observarse la placa eritemato-infiltrada-turgente que señala la foto 2, así como en estado más avanzados, obeservarse deformación del cartílago de la oreja. La monografía publicada por Medina y Martin Vegas, es muy elocuente en estas investigaciones en los indios del Amazonas. Igualmente una publicada a principios de siglo XX, por Medina y Romero. Son monografías llenas de verdadero epíritu investigativo, de investigaciones epidermiológicas y clínicas realizadas en campo abierto, examinando humanos, resorvorios y animales domésticos que conviven con el hombre y con recursos muy limitados para la época que significan para nosotros u aporte científico-histórico realmente loable.
2) Es un hecho ya bien establecido que la Leishmaniasis selvática (frecuentemente más producida por la especie L. mexicana), afecta de preferencia al hombre adulto. Es el obrero que penetra a la manigüe para rescatar caucho, chicle, maderas preciosas, el que siembra cultivos y cultiva la coca, el té o el cacao el que se enferma de preferencia. Cuando predomina la infiltración de la lesión y se hace clínicamente más sólida,puede simular una sarcoidosis, lupus vulgar (aunque muy raro en nuestro medio), pero que afectan el cartílago como sucede en la Leishmaniasis tipo oreja de chiclero.
4) Se han presentado lesiones en genitales, probablemente en personas trabajadores que han penetrado las sectores selváticos y se han quedado dormidos desnudos en plena selva, tal vez bajo la influencia etílica. AGUILAR, C M y col reportaron un caso en 1999 en Medicina Cutánea Iberolatinoamericana.
Un saludo cordial,
Dr, Guillermo Planas Girón
Caracas-Venezuela
Dr. Guillerma Planas muchas gracias por la ilustración. Sucede que yo tenía toda la idea de que la oreja ó ulcera de los chicleros como su nombre lo indica, era una úlcera que generalmente terminaba por amputar el pabellón auricular, descrita por los mexicanos, observada en los obreros que recogían chicle ó goma de los arboles selváticos, producida por Leishmania mexicana. Gracias por el aporte!!
Un saludo
«Puede observarse la placa eritemato-infiltrada-turgente que señala la foto 2, así como en estado más avanzados, observarse deformación del cartílago de la oreja»…. Con esta frase quise señalar que toda leishmaniasis comienza con la picadura del insecto hematófago hembra flebótomo en la piel del mamífero suceptible y la introducción de las formas metacíclicas que serían fagocitadas por el sistema monocítico monuclear. Clínicamente comienza por una pápula, la cual con los fenómenos inflamatorios locales se infiltra, se edematiza, y como penúltima etapa se ulcera. Algunos casos no entran en etapas tan avanzadas y hasta se curan espontáneamente por la acción inmunológica del huésped. Es evidente que la foto 2 muestra una lesión en período de estado que luego de ulcerarse con el concurso de microorganismos bacterianos asociados, ataca el cartílago para producir en su última etapa la condritis, deformación y retracción del cartílago. En las monografías citadas observaron todas las etapas de esta peculiar forma de leishmaniasis.
Lo cierto Dra. Monasterios es que éste es un tema fascinante y de amplio campo para la investigación clínica(debido precisamente a las formas proteiformes que la caracteriza), epidemiológica, parasitológica y molecular.
Un saludo cordial
Dr. Guillermo Planas Girón
Caracas-Venezuela
La leishmaniasis no deja de sorprendernos; siempre hay una presentación atípica o una evolución que se sale de lo convencional. Y tan variadas como las formas clínicas son las respuestas al tratamiento que, ahora, se ha vuelto un poco complicado. Antes, quienes nos dedicábamos a esta enfermedad la teníamos fácil: leishmaniasis = Glucantime. Punto. No había mas qué pensar.
Ahora sabemos que hay una respuesta variable a los antimoniales que no sólo depende de la inmunidad del huésped sino que tiene mucho que ver con la especie infectante e, incluso, con la región geográfica en donde se adquirió la infección. Por eso ahora hay que hilar mas delgado y tener en cuenta la existencia de otros anti-leishmaniásicos como la pentamidina y la miltefosina. En Colombia, por ejemplo, de las siete especies que circulan mas frecuentemente, sabemos que en las regiones donde predomina L. panamensis puede ser mas útil la miltefosina, mientras que donde hay L. guyanensis lo ideal es usar pentaminidna y en donde circula L. braziliensis la elección incial debe ser antimioniales(Glucantime, Pentostam o sus genéricos). Pero eso es, apenas, una aproximación simplista dado que no disponemos de una forma rápida de identificar la especie infectante antes de empezar el tratamiento y, habitualmente los pacientes -que vienen de muy lejos- no esperan las varias semanas que actualmente se necesitan para identificar el parásito.
Debemos, entonces, conocer para nuestro país (e incluso para la región, zona o departamente en donde laboramos) los pormenores epidemiológicos y las especies que se han aislado para hacer un tratamiento mas dirigido y con mayores probabilidades de éxito.
Siempre la Leishmaniasis es interesante y a la vez importante !
Por el número de casos en Venezuela Aprox 3000 anuales y mundial 400.000, con 88 paises expuestos a sufrir la enfermedad, donde en muchos no es obligatorio su notificación, sumado a otros factores como desnutrición y Sida, vemos la relevancia de esta enfermedad.
La forma cutánea (LTA ) puede tener localización cutánea y 5 % pueden desarrollar lesiones mucosas, simultaneamente con la lesión de piel y hasta 45 años despues. Sabemos que hay dos grandes grupos de leishmanias ( subgenero Leishmania y Viannia, antes Mexicana y Brasilienzis ) cada uno con diferentes especies.
Recordar que existe un espectro o abanico de presentación, determinado por las especies, estado inmunológico del huesped, condiciones ambientales, infección secundaria, numero y localización dde lesiones. Las formas inmunocompetentes (Leihmaniasis cutánea localizada, aunque pueden ser varias lesiones ) responden bien a los tratamientos, incluso hasta 10 % puede curar espontaneamengte,generalmente son lesiones ulcerosas, única o múltiples, con a veces lesiones satélites y lifangiticas Diag dif Esporotricosis, Carcinoma, ulceras de cualquier etiología,LECC, psoriasis,(El Dr Pifano publicó unos terminos Esporotricoide, cromomicoide,piodermoide etc ) dependiendo de la forma clínica.Los pacientes son Patron de citoquinas TH1. En el lado opuesto están los casos anérgicos (leishmaniasis Cutánea difusa ) rebelde a los tratamientos, producidos por leishmanias del subgénero Leishmania. Se confunden con Lepra lepromatosa, Neurofibromatosis, xantomatosis Son TH2, en el centro los pacientes de la Zona intermmedia, recidivantes, crónicos se confunden con Cromomcosis, micetomas, Tuberculosis verrugosa.
La Forma Mucosa tiene un espectro solo lesión nasal, naso, paladar, naso paladar laríngeo Diagn dif principalmente con paracoccidiodomicosis,cocainomanía,tumores etc.
El diagnóstico es importante para iniciar un tratamiento específico. Siguen siendo los antimoniales pentavalentes la primera elección con todo y su toxicidad, la miltefosina es efectiva para algunas cepas,la inmunoterapia(promastigotes mas BCG ) ha sido reportada de utilidad. La anfotericina y Anfotericina liposomal son tambien de gran utilidad. en http://www.antoniorondonlugo.com hay varias conferencias que pueden ampliar el tema tan interesante que nos ocupa
Atte Rondón Lugo
Bellisima presentación, y extraordinarios los comentarios. Esta es la dermatologia que me apasiona!!!Al leer esta exposición, se fueron mis recuerdos a mi pasantía de dermatología sanitaria en el estado Aragua y quisiera mandarle todas las bendiciones y agradecimientos a quien fue mi querido profesor, el Dr Jorge Alvarado Romero, que tan desinteresadamente, y con tanto esmero me enseño Hansen, Leishmanisais y otras patologias tropicales. Jamás podré devolver tanto que me dió.Gracias Dr Alvarado… Doctorísimo!!!!!!
Dra. Raquel M Ramos M
Muchas Gracias a todos por sus comentarios y por los excelentes aportes realizados.
Me siento muy orgullosa de pertenecer a esta gran familia que es nuestra Escuela de Dermatologia del Hospital Central Antonio María Pineda.
Estos casos clínicos representan una muestra de lo que observamos en el día a día en nuestras consultas.
Nos debemos a estos y cada uno de los pacientes que tratamos, por ello nos esforzamos en prepararnos y gracias a la Reunión Itinerante tenemos la oportunidad de compartir con el resto del personal medico de la comunidad nuestras experiencias. De esta manera estamos haciendo un llamado para que estos casos no pasen desapercibidos.
Como ud muy bien lo menciona Dra. Heidy Monasterios, La Leishmaniasis es denominada como la gran simuladora de las enfermedades parasitarias, por ello consideramos importante que los medicos generales que laboran en los
ambulatorios (que generalmente son el primer centro donde consultan estos pacientes) tengan conocimiento no solamente de la importante incidencia de esta patología si no tambien de que se nos puede presentar en diferentes formas clínicas.
Dra Mercedes Morán
Que linda es la dermatología y que simuladora que sigue siendo la leishmaniasis, saludar a mi profesora la Doctora Heidy Monasterios y decirle que la semiología que refiere es la misma que recuerdo haber aprendido en la sala de residencia y ahora veo en esta bellísima tierra tropical de nuestro País, Guayaramerñin, donde tenemos aun indices elevados de esta enfermedad, por los motivos socio-culturales y económicos que es de conocimiento público.
Es muy interesante el caso, es muy importante conocerlo estas formas atipicas, estoy en una zona rural del estado sucre donde existe una gran cantidad de ríos pequeños atravesando los valles de poca pendiente y mal drenaje, estas condiciones generan lugares que son propicias para el desarrollo biológico de Lutzomyia spp produciendo leishmaniasis, y otros insecto incrementando la incidencia de otras enfermedades, tal como se ha venido viendo con la (malaria y el dengue).
Soy patóloga nicaragüense y he tenido casos de leishmaniasis cutanea de dificultad diagnostica que han resultado ser del tipo atípica presentándose en edad pediatríca y adulta , uno de ellos con antecedentes familiares de la misma enfermedad. hoy revisando información por un caso reciente he encontrado este reporte de casos y me place felicitarles por su interesante presentación y a quienes han opinado extiendo mi reconocimiento por compartir sus valiosos aportes ya que de esta forma nos retroalimentamos en el conocimiento medico atravez de la red en el mundo,Felicitaciones a todos.?