Dra. Yamil Morales, Soraima Pirela, MSc. Fernando Gómez Daza.
Servicio de Dermatología de la Ciudad Hospitalaria "Dr. Enrique Tejera". Valencia.
Tipo de piel: III/VI Fitzpatrick.
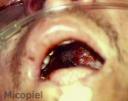
Motivo de consulta: Necrosis en paladar.
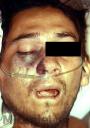
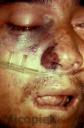
Enfermedad actual: Paciente masculino de 36 años de edad, quien ingresa con cuadro clínico de Cetoacidosis Diabética y concomitantemente dermatosis localizada en el paladar duro de una semana de evolución caracterizada por placa necrótica, de extensión progresiva y rápida a la región rino-orbitaria y cerebral, determinando el fallecimiento del paciente a los cuatro días posteriores a su ingreso.
Fig.3
Antecedentes familiares: No contributorios.
Antecedentes personales: Diabetes mellitus tipo 2.
Estudios paraclínicos:
-
Estudio micológico: Examen directo con KOH 20% se observan hifas hialinas no segmentadas gruesas ramificadas irregularmente. Cultivo en agar Sabouraud con Cloranfenicol a temperatura ambiente crecimiento a las 24 horas de colonias algodonosas color grisáceo que invaden el espacio del tubo, apreciándose en sus extremos estructuras color negro, en el reverso de la colonia no se aprecia ningún pigmento. Al examen microscópico: se observan largos esporangióforos ramificados los cuales terminan en grandes esporangios compatible con Mucor sp.

Fig. 4: Examen directo con KOH 20% (400x)
Fig. 5: Cultivo en agar Sabouraud a temperatura ambiente, 48 horas de incubación
Fig. 6: Detalle del cultivo apreciándose en sus extremos los esporangios color negro
-
Diagnóstico: Zigomicosis rino-cerebral por Mucor sp.
-
Tratamiento: Anfotericina B a dosis de 1 mg/Kg-peso/día.
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998



ME PARECIO MUY INTERESANTE SU CASO, PERO ME GUSTARIA SABER SI TUVIERON OPORTUNIDAD AUNQUE EL TIEMPO FUE CORTO, DE COMPROBAR LA EXISTENCIA DEL HONGO DE ESTA MISMA LESION O DE ALGUNA OTRA?
Esta forma de Zigomicosis rino-cerebral producidos por hongos oportunistas en individuos severamente inmunosuprimidos, como el caso el caso del paciente diabético cetoacidótico que se presenta, presenta una evolución violenta, sobre aguda y generalmente letal, independientemente del lugar donde se origine (cavidad nasal, senos paranasales con invasión a tejidos para-nasales y cerebral). Las formas rinocerebral y sitémica, tienen muy mal pronóstico,a diferencia de las cutáneas en las que se peuede observar restitución ad integrum con la utilización de Itraconazol o anfotericina B., eventualmente acompañada de complementación quirúrgica.
En las formas clínicas centro faciales cutáneo-mucosas de zigomicosis, hay que tener presentes el Dx. diferencial con leishmaniasis, granuloma mediofacil y neoplasias.
Comparto la inquietud de la Dra Leticia Sopo Prada, sobre la posible positividad del hongo en otras lesiones, pero presumo que de una iniciación focal mucocutánea centrofacial, de evolución violenta y con una inmunodepresión evidente, la afección se haga sistémica y por tanto su presencia positiva en cualquier órgano y sistema es probable, si es que la invasión virulenta al cerebro y el fallecimiento prematuro del paciente lo permiten.
Un saludo cordial
Dr. Guillermo Planas Girón
Dermatología-Dermatopatología
Caracas-Venezuela
Gracias Dra. Leticia Sopo Prada por recordarme ese detalle que omití, la toma de la muestra se realizó en paladar duro y fosa nasal derecha, en ambas se visualizaron las estructuras micóticas descritas en el caso, el dato clínico de esta micosis se evidencia al tomar la muestra y no haber sangramiento debido a la isquemia que produce el hongo. En la Edición 152‚ año IV. Abril, 27 – 2007 de este Blog se presentó un caso similar pero en un paciente con aplasia medular el cual se concluyó con estas palabras: ¨Por el hallazgo clínico y micológico el paciente presenta una zigomicosis aguda rino-orbito-cerebral. La identificación de la especie de este grupo de hongos es difícil, llegándose casi siempre hasta el género, en este caso el hongo aislado fue el Mucor sp. La zigomicosis, anteriormente conocida como mucormicosis o ficomicosis, comprende infecciones graves y con frecuencia mortales, causadas por mohos de crecimiento rápido, saprofitos de los suelos y materia en descomposición, pertenecientes a la división Zygomycota, Clase Zigomicetos, Orden Mucorales, entre los cuales los géneros implicados con mayor frecuencia son: Absidia, Mucor y Rhizopus. La puerta de entrada es la inhalatoria y la inoculación cutánea directa. Se reconocen distintas formas clínicas: pulmonar, gastrointestinal, cutánea, diseminada y rino-orbito-cerebral, representando ésta última la variante clínica más común y mortal. Cuando ocurre inoculación cutánea primaria las lesiones son inespecíficas y recuerdan al ectima gangrenoso. La zigomicosis afecta a pacientes inmunocomprometidos en especial los neutropénicos y diabéticos en situación de cetoacidosis (los cuerpo cetónicos son utilizados por el hongo como sustrato). La patogénesis está determinada por la invasión de los vasos sanguíneos por los hongos, condicionando la aparición de trombosis e infartos tisulares que provocan necrosis. La variedad rino-orbito-cerebral inicia en los cornetes superiores con secreción viscosa oscura, estrías sanguinolentas y áreas necróticas que se extienden hacia el tabique nasal, senos paranasales y órbita, cursando con sinusitis, fístulas, esfacelo del paladar duro, celulitis periorbitaria y parálisis del V y VII par craneal. A medida que la infección progresa en el área rino-orbito-cerebral, el hongo invade los grandes vasos sanguíneos, ocasionando infarto y necrosis cerebral que compromete el estado de conciencia progresivamente hasta el coma profundo y la muerte en un corto lapso. La existencia de una patología subyacente y la clínica sinusal y/u orbitaria deben hacer sospechar la enfermedad, la confirmación diagnóstica se realiza en la visualización del hongo en el examen micológico directo y cultivo o biopsias. Estos hongos se caracterizan por presentar hifas cenocíticas, es decir, hifas gruesas escasamente tabicadas, por lo que la visión de una hifa de estas características en un examen directo con KOH o una biopsia de tejido subcutáneo, pulmonar o cerebral puede ayudar a diagnosticar esta patología. Las técnicas serológicas no colaboran en el diagnóstico, aunque se están diseñando pruebas de detección de antígenos que quizá tengan utilidad en un futuro. El tratamiento de elección es controlar el factor predisponente (la neutropenia y la cetoacidosis), la cirugía radical temprana y la indicación de Anfotericina B intravenosa en dosis altas de 3-5 mg/kg/día o Posaconazol de reciente aparición en el mercado internacional. Debe destacarse, no obstante, que las zigomicosis diseminadas no responden al tratamiento si no mejora la enfermedad de base del paciente¨.
Msc. Fernando Gómez Daza
Lab. de Micología del Servicio de Dermatología
Ciudad Hospitalaria ¨Dr. Enrique Tejera¨. Valencia. Venezuela
[email protected]
58-241-8431360
58-416-7359639