Presentado por:
Dra. Evelissa Ramos, Dra. Ju Gin Huang, Dr. Marco Tulio Mérida, MSc. Fernando Gómez Daza.
Servicio de Dermatología de la Ciudad Hospitalaria “Dr. Enrique Tejera”. Valencia
Paciente: O.M.Tipo de piel: IV/ VI Fitzpatrick.
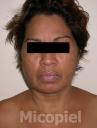
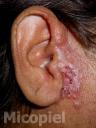
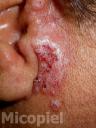
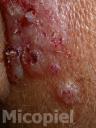
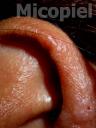
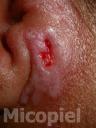
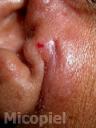
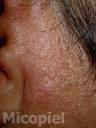
Motivo de consulta: Nódulos y placas en región preauricular derecha.
Enfermedad actual: Se trata de paciente femenino de 54 años de edad procedente de Los Guayos, Edo. Carabobo, Venezuela, quien inicia su enfermedad actual dos meses antes de su ingreso, cuando presenta dermatosis localizada en región preauricular derecha, caracterizada por pápulas eritematosas,
algunas con centro costroso que confluyen formando una placa de aprox. 2 x 3 cm de diámetro de bordes definidos e irregulares y nódulos en número de dos en pabellón auricular derecho, por lo que acude a facultativo quien indica antibioticoterapia vía oral sin mejoría, posteriormente presenta cefalea de moderada a fuerte intensidad, dificultad para movilizar el cuello y vómitos de contenido alimentario, por lo que acude a este centro y se ingresa con el diagnóstico de neuroinfección en el Servicio de Medicina Interna solicitando interconsulta con el Servicio de Dermatología.
Caso presentado previo consentimiento informado del pacienteAntecedentes familiares: Padre fallecido por cardiopatía. Madre fallecida por cáncer de cuello uterino.
Antecedentes personales: Hipertensión arterial diagnosticada al momento del ingreso. Colecistectomía hace tres años, por litiasis vesicular.
Estudios paraclínicos:
Laboratorio: Leucocitosis leve con neutrofilia. Química sanguínea: DLN. HIV y ADN proviral: Negativo. VDRL: No reactivo. ANA Western blot y Anticuerpos antinucleares: No contributorios.
Estudio micológico (placa preauricular): Directo KOH 20% y tinta Parker® azul se observaron abundantes blastoconidias gemantes algunas con material cristalino a su alrededor. Al examen directo con tinta china se observaron abundantes blastoconidias capsuladas. Cultivo en agar Sabouraud con Cloranfenicol a los tres días de incubación a temperatura ambiente crecimiento de colonias blanco-amarillentas lisas y brillantes. Se realiza prueba de ureasa-indol a 37ºC siendo crontributorio a las 24 horas de incubación. Se concluye que el hongo aislado es Cryptococcus neoformans.
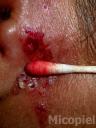
Fig. 6: Toma de muestra

Fig. 7: Examen directo con KOH 20% y tinta Parker® azul de la lesión preauricular se observan abundantes blastoconidias (100x)
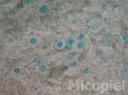
Fig. 8: Examen directo con KOH 20% y tinta Parker® azul de la lesión preauricular, detalle. Se puede apreciar la cápsula (1000x)

Fig. 9: Examen directo con KOH 20% y tinta Parker® azul de la lesión preauricular observado con condensador de campo oscuro, se puede apreciar la capsula. (1000x)
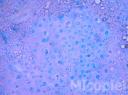
Fig. 10: Examen directo con KOH 20% y tinta Parker® azul de la lesión preauricular a las 24 horas. Se evidencia las formas en media luna características de género (400x)
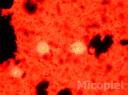
Fig. 11: Examen directo con tinta china de la lesión preauricular, se puede apreciar la cápsula (1000x)

Fig. 12: Cultivo en agar Sabouraud con Cloranfenicol a temperatura ambiente (8 días de incubación)
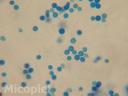
Fig. 13: Examen directo con solución salina fisiológica y tinta Parker® azul de la colonia (400x)

Fig. 14: Examen directo con tinta china marrón de la colonia, se puede distinguir débilmente la cápsula (400x)

Fig. 15: Prueba de ureasa-indol contributorio a las 24 horas de incubación a 37ºC (superior) vs. control negativo (inferior)
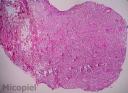
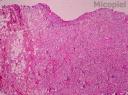
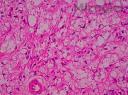
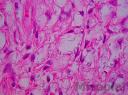
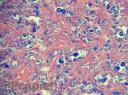
Estudio histopatológico: Biopsia cutánea coloreada con H-E se evidencia granuloma en dermis y tejido celular sub-epidérmico con infiltrado denso de células inflamatorias, células gigantes multinucleadas, acantosis y blastoconidias unigemantes rodeadas de un espacio claro. Se realizó coloración especial con mucicarmín de Meyer siendo contributorio para la identificación del hongo.
Pruebas citoquímicas de LCR: Leucocitos: 30 mm3, 66% polimorfonucleares neutrófilos, 34% mononucleares. Proteínas: 82 mg/dL. Glucosa: 12 mg/dL, presencia de levaduras en gemación: 2-3 x/c.
Estudio bacteriológico de LCR: Tinta china; blastoconidias capsuladas No se observo crecimiento bacteriano a las 72 horas de incubación.
PCR para EBV, CMV y toxoplasma de LCR: No contributorio.
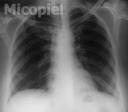
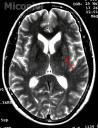
Estudio radiológico: Rx de tórax P-A DLN. RMN cerebral micro infartos en hemisferio cerebral derecho.
Interconsulta con Servicio de Inmunología: Sin hallazgo de inmunodeficiencia.
Tratamiento: Se inicia Anfotericina B 700 mg vía EV, OD, cumpliéndose solamente 12 días por hipocalemia severa cambiando a Fluconazol 200 mg EV, OD durante 21 días con evolución clínica satisfactoria.
Evolución:
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998

Interesante caso de criptococosis diseminada, la puerta de entrada debe haber sido pulmonar y probablemente asintomática como se observa en inmunocompetentes, desde pulmón probablemente diseminó a piel y SNC, la evolución es compatible con la ausencia de inmunosupresión. Gracias por compartir el caso, infrecuente en nuestro medio y generalmente sub-diagnosticado. Algún hallazgo epidemiológico contributorio?? A pesar de ser huésped inmunocompetente 21 días de tratamiento para una criptococosis diseminada no es muy poco???
Estimado Juan Antonio, la paciente reside en una zona populosa residencial e industrial. Ella estaba hospitalizada en el Servicio de Medicina pidiendo interconsulta con nuestro Servicio por las manifestaciones en piel que padecía desde hace varios meses diagnosticándole criptococosis diseminada y aunque se le indicó tratamiento ellos fueron los que la manejaron, la paciente colaboró con nuestro Servicio para el seguimiento fotográfico.
Estimados doctores:
Este es un caso muy interesante de Criptococosis meningoencefálica con toque cutáneo. Me llama la atención que la Rx tórax esté normal ya que generalmente la puerta de entrada de C. neoformans es el pulmón. La historia de sintomatología respiratoria con fiebre alta 39ª, tos y cefalea inespecífica aparentando cuadros «gripales» previos a los otros sintomas, es lo más frecuente.
Radiologicamente se observan imágenes de infiltración basal ó infiltrados peribronquiales semejantes a la TBC.
Tambien me llamó la atención la duración del tratamiento, todos los casos que ví en el Hospital José I. Baldó, usualmente en discusiones clínicas, no recuerdo haberlos visto coexistiendo con lesiones cutáneas, se les dejaba la Anfotericina B hasta que no había fiebre y el LCR era normal (usualmente 3 ó 4 semanas) y luego Fluconazol 200 mg/dia por 10-12 semanas en inmunocompetentes e indefinido en VIH positivos.
Algunos autores recomiendan Fluconazol oral de mantenimiento, por 2 años en inmunocompetentes, para la forma meningoencefálica (CID 28:297;1999)
Un cordial saludo,
Excelente presentación y fotografías
Amalia Panzarelli
Dermatólogo. Caracas.
Me siento tan orgullosa cuando veo un caso tan bien presentado. Es el verdaero sentido de la estetica al servicio de la etica.
Besos.
Raquel Ramos
Gracias Raquel por tus palabras de afecto y aliento. Se que son sinceras, tu también perteneces a está Escuela que es el Postgrado de Dermatología de la Universidad de Carabobo la cual nos ha enseñado tanto…
Es importante destacar que el Cryptococus neoformans Cn) puede generar dos cuadros histológicos diferentes. Una la forma gelatinosa y la segunda la forma granulomatosa.Ambos patrones pueden ser visto en la misma lesión. La variedad gelatinosa muestra numerosos organismos en agregados, con poca reacción tisular. En el otro patrón reactivo-granulomatoso- el aspecto es de un granuloma parasitario, con población de microorganismos escasos.
Otro aspecto interesante es que histopatológicamente, las esporas, pero no la cápsula se tiñe con tinción HE y PAS. La presencia de mucopolisacáridos ácidos, permite utilizar tinciones metacromáticas como el azul de metileno (púrpura), Alcian blue (azul) y rojo con Mucicarmin. El mucicarmín de Meyer, utilizado por el Dr. Gómez Daza, le quedó excelente (esporas azules)(Fig. 20). También se puede utilizar una combinación con PAS (espora se tiñe de rojo) + Alcian blue (cápsula se tiñe de azul)y si mal no recuerdo se ha utilizado en el Cn, coloración con Safranina.
Resulta curioso que el individuo inhala esporas de 3um, las cuales pueden adquirir un tamaño de 12 um y formar una amplia cápsula gelatinosa en sujetos bajo condiciones favorables de nutrición. La falta de reacción tisular, se explica porque el grosor de la cápsula en el Cn, impide el contacto con microorganismo con el tejido del huesped, evitando la fagocitosis.
Por otra parte existirá la Criptococosis cutánea primaria (CCP)?. En el año 1972, Noble RC y Fajardo LF, publicaron una revisón al respecto, la cual anexo.
Recuerdo que en el marco de Investigaciones conjuntas con otras secciones en el IB, en el año 1985 y 1986, el Dr.Tapia, otros autores y quien les escribe, acompañamos al investigador en formación (Celis, L) con dos trabajos de investigación sobre Cryptococosis, los cuales menciono al final.
Felicitaciones a Fernando y todo su equipo por la excelente presentación.
Ref.
1)Noble RC, Fajardo LF. Primary cutaneous cryptococoosis:review and morphologic study. Am J Clin Pathol 1972;57:13
2)Celis L, Albornoz MC, Ikeda R, Shinoda T, Planas Girón G y Tapia, FJ. Evaluación de la relación huésped-parásito en la Cryptococcosis Murina Experimental utilizando técnicas Inmunohistoquímicas y Ultraestructurales. (Host-Parasite Relationship in Murine Cryptococcosis). XXXV Convención de AsoVAC, Facultad de Ciencias ULA, 17-22 de Noviembre de 1985.
3)Celis L, Albornoz MC, Planas Girón G y Tpia FJ. Caracterización de la superficie celular del Crytococcus neoformans y su importancia en la relación hospedador-parásito. VIII Jornadas Científicas del Hospital Vargas , Caracas, Marzo 1986.
4)Sampaio SA y Rivitti EA. Criptococose (en) Dermatología. 3a. Edicao, 2007, pp750-751
5)Hinshaw M, Lomgley BJ. Fungal Diseases. Cryptococcosis (in ) Lever´s Histopathology of the Skin-9th ed. Ed. in Chief Elder DE; Associate editors Elenitsas R, Johnson Jr BL, & Murphy GF. 2005 Lippincott Williams & Wilkins, Ph, USA.
Excelente comentario histopatológico del Dr. Planas, ese es el propósito de este blog, los comentarios de ustedes van dirigido a profundizar en el tema. La criptococosis cutánea se presenta en raras ocasiones. Clasificamos este caso clínico como Criptococosis cutánea con diseminación al SNC en paciente inmunocompetente basado en que las lesiones cutáneas tenían dos meses de evolución antes de presentar manifestaciones neurológicas y el informe radiológico de tórax fue informada dentro de límites normales, aunque la Dra. Amalia Panzarelli observara imágenes de infiltración basal o infiltrados peribronquiales semejantes a la TBC. El curso normal de esta micosis es como ustedes lo plantean, y se somete a discusión las diferentes hipótesis de trasmisión en este caso presentado.
Dr Gómez Daza:
No observé las imágenes radiológicas que señala, quizás interpretó mal mis comentarios ó no los supe expresar…quizás debía decir:
Radiologicamente se describen infiltrados basales ó peribronquiales similares a la TBC…
Yo no soy radióloga pero es evidente que la Rx de tórax presentada es Normal.
Error de interpretación debido a error en la redacción del párrafo, de parte mía.
Tiene razón Dra. Amalia, leyendo de nuevo su comentario usted no se refería al cuadro clínico del paciente presentado. Mil disculpas
La Criptococosis fue considerada una enfermedad de baja morbilidad y alta mortalidad, generalmente adquirida por inhalación de esporas proveniente de frutas fermentadas, excretas de pájaros, palomas, pollos y del suelo contaminado por ellos. También se ha encontrado al Cn en animales tales como: ganado vacuno, cerdos, caballos, perros, zorros, gatos, monos, acure, etc.
Se estima que la puerta de entrada es pulmonar en la mayoría de los casos -con infección pulmonar sintomática o asintomática- y posterior difusión hematógena a otros órganos y sistemas (huesos, riñones,próstata, etc) y especialmente el SNC (meningitis). Se considera esta última forma y la sistémica en general invariablemente fatal, si no se recurre de inmediato, al tratamiento apropiado.
En general se estima que la Cryptococosis cutánea primaria (inoculación) es extremadamente rara. De modo que si esa fué la vía de entrada del caso expuesto, lo hace más interesante y publicable. En este sentido, casos de Cryptococosis con solo una o pocas lesiones cutáneas, se han descrito en la literatura lo que hace presumir a estos autores, que existe una forma puramente cutánea producida por inoculación(1,2). No obstante, otros autores hablan en contra de la teoría de la inoculación primaria en la piel al estar ausente el complejo denominado «sindrome chancriforme» asociado a linfoadenopatía regional(3). El autor Noble et al (4 ), citado en mi primera intervención, llega a recomendar que todos los casos que aparentan criptococosis primaria pura, deberían ser consideradas potencialmente diseminadas.
En las descripciones antiguas se interpretan estas lesiones como debidas a algún metabolito tóxico con acción lítica, de allí el nombre de
Torula histolytica como lo denominó Cutler en 1915.
Se considera que la localización cutánea, como consecuencia de la difusión hematógena se presenta entre el 10 y el 15% de los casos. Se han reportados casos de involución espontánea en localizacioes cutáneas y que según esos reportes, toma un curso benigno, pero como la forma cutánea puede representar el signo de presentación de una Cryptococosis sistémica, es mandatorio indicar el tratamiento con anfotericina y/o fluconazol, como lo realizaron los ponentes.
Para concluir, en Venezuela, las dos primeras observaciones fueron publicadas por Benaim Pinto y Potenza en 1949, provenients de autopsias de casos de meningoencefalitis, los cuales, durante la vida, no se sospechó de Cn. Igualmente Jaffé, O´Daly y P. Guerra, en 1938, publicaron sobre la materia.
Ref.
1) Brier RL et al. Cutaneous cryptococcosis presentation of a case and review of previously reported cases. Arch Dermatol 1957: 75:262
2) Miura T, et al. Primary cutaneous cryptococcosis. Dermatologica 1971;142:374
3) Schupbach CW, et al. Cutaneous manifestations of disseminated cryptococcosis. Arch Dermatol 1976;112:1734
4) Noble RC, Fajardo LF. Primary cutaneous cryptococoosis:review and morphologic study. Am J Clin Pathol 1972;57:13
Un saludo cordial
Dr. Guillermo Planas Girón
Dermatología-Dermatopatología.
Ccs-Vzla