Dra. Luz Marina Aular,
Dra. Mariela Franco L.,
Lcdo. Fernando Gómez Daza,
Valencia, Venezuela
Enfermedad actual: Femenina de 27 años de edad, natural y procedente de Valencia, Venezuela, con antecedente de Artritis Reumatoide desde los 18 años de edad, en el 2006 inicia tratamiento con terapia biológica Etanercept (Enbrel®) por un año, es rotada a Rituximad (Mabthera®) por cinco años, en octubre 2011 presenta recaída y deciden rotar a Adalimimab (Humira ®), siempre ha mantenido Methotrexato con todas las terapias. Actualmente presenta deformidad en pequeñas y grandes articulaciones y dolor esporádico.
En septiembre de 2011 inicias lesiones en brazos caracterizadas por placas eritematosas algunas con costras, consulta a colega el cual indica Bacitracina tópica y posteriormente realizan biopsia de lesiones: la primera de las cuales reporta Hematocostra; la segunda Dermatitis Herpetiforme. Recibe algunos tratamientos (antibióticos y corticoides tópicos) sin mejoría.
En diciembre 2011 se muda a Valencia y en enero de 2012 es referida a mi consulta por reumatóloga tratante para evaluación de las lesiones de piel, al momento de la evaluación presentaba placas polimórficas eritematosas con zonas hipocrómicas y con tendencia a la atrofia, se evidencia descamación seca y algunas hematocostras que pueden corresponder a rascado de las zonas afectadas.
Plan de estudio:
1. Estudio micológico (KOH y cultivo) de lesiones.
2. Biopsia de lesiones.
3. No se indica ningún tratamiento sistémico ni tópico.
Se habla con la paciente y se explica que en vista de que las biopsias no son concluyentes ni compatibles con la clínica actual es mejor esperar ambos resultados para decidir tratamiento.
Biopsia Dra. Elizabeth Ball de Picón. Informe No. 7165
Descripción Microscópica: Biopsia en sacabocado. Ortoqueratosis en cesta. Impresiona la presencia de estructuras fúngicas en el estrato córneo. Epidermis irregular, con discreta espongiosis difusa y presencia de excoriación cubierta por escamocostra con abundantes neutrófilos y pústulas espongiformes en la periferia de la excoriación. Denso infiltrado inflamatorio linfocitario perivascular superficial y profundo e intersticial con variable número de neutrófilos. El infiltrado rodea folículos pilosos. Se observan también estructuras fúngicas dentro de los tallos pilosos.
PAS: presencia de hifas septadas PAS positivas en el estrato córneo y dentro de los folículos.
Diagnóstico Histopatológico: TIÑA DEL CUERPO.

Fig. 9: Examen directo de las escamas con KOH 20% en el cual se visualizan hongos invadiendo el folículo piloso (10X).

Fig. 10: Detalle del examen directo donde se observan abundantes artroconidios con parasitismo tipo ectotohrix

Fig. 11: Cultivo en agar Mycosel Leche a temperatura ambiente a 8 días de incubación, se aprecian colonias levemente algodonosas con pigmento amarillo que se difunde al medio de cultivo característico del dermatofito Microsporum canis.

Fig. 12: Impronta directa del cultivo con cinta adhesiva trasparente coloreada con azul de metileno (100x) que confirma el aislamiento del hongo Microsporum canis
Caso Clínico presentado previo consentimiento informado del paciente.
Preguntas para abrir la discusión:
1.-¿Cuál es su diagnóstico, cómo clasificaría esta Dermatofitosis?
2.-¿Cómo lo trataría?
3.-¿Cuál será la droga de primera elección?
4.-¿Suspendería la terapia biológica?
5.-¿Suspendería Methotrexato?
Caso clínico Nº 56. 2da parte
Tratamiento:.
Grisofulvina 500g VO por 6 semanas.
Terbinafina tópica.
Manejamos el caso como Granuloma de Majochi por M. canis. Al comentar el caso con reumatólogo tratante decidió conjuntamente con la paciente suspender la terapia biológica hasta estar curada de la lesión micotica, recuerden que tenía cerca a cinco meses con las lesiones y en algún momento se pensó que podían ser una efecto colateral del medicamento Humira®, también se suspendió el Methotrexato, lo cual ya estaba planificado por el tiempo que viene utilizándolo.
La respuesta al tratamiento fue excelente, las lesiones mejoraron a la tercera semana (las evaluaciones eran cada 10 días), por motivos de viaje de la paciente mantuvo el tratamiento por 6 semanas y se realizó estudio micológico control y resultó negativo el directo y cultivo.
Al suspender el MTX y Humira® inició dolor en articulaciones pequeñas y en cintura pélvica, a pesar de esto la paciente mantuvo la opinión de no usar biológicos hasta no estar curada completamente.
Las lesiones del pubis las cuales se evidenció Malassezia se trataron con champú de Selenio y corticoide tópico de baja potencia, con resolución en una semana.
Actualmente se encuentra con Humira® y control mensual para evaluar recidiva.
Espero sus comentarios sobre la resolución del caso.
En mi búsqueda por Pubmed no encontré casos de anti-TNF y tiñas, no se publican? o le restamos importancia a estas infecciones tan frecuentes en nuestro medio?
Gracias por sus comentarios
Luz Marina Aular Machado

Fig. 13: Dermatitis perivascular superficial ligeramente espongiótica con pústula subcorneal e infiltrado inflamatorio linfocitario con numerosos neutrófilos. H-E 4x.
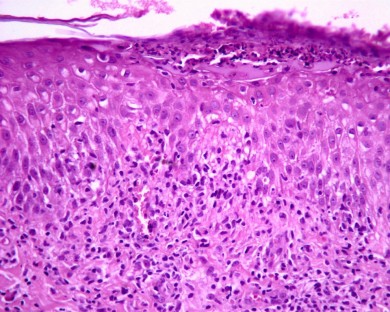
Fig. 14: Mayor aumento de la pústula subcorneal. H-E 20x

Fig. 15: Presencia de hifas y esporas en el estrato córneo. PAS 100x
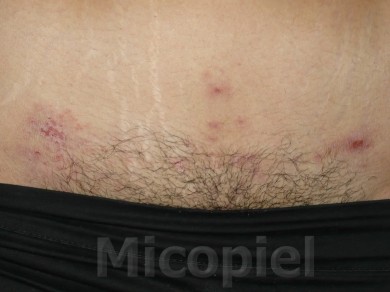
Fig. 21: Al evaluar la evolución al tratamuento la paciente presenta estas lesiones eritematodescamativas en pubis

Fig. 25: Se toma examen directo con KOH 20% y se visualizan abundantes levaduras unigemantes grandes en racimos compatibles con el género Malassezia. No hubo crecimiento de hongos hasta los 20 días de incubación en los cultivos realizados
Caso Clínico presentado previo consentimiento informado del paciente.
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
















Hola Fernando… gran enseñanza.
Tiña Corporis por M. canis… sólo creo necesario un tratamiento tópico y usaría un imidazóloico o terbinafina… si el hongo no invade anexos, no necesita drogas sistémicas… posiblemente no sea necesario modificar el tratamiento antireumatoideo, pero si se debe instruir al paciente ampliamente, para que esté atento al futuro y sepa que hacer si recae… de acuerdo con su reumatólogo.
un saludo,
jairo
Saludos cordiales. Excelente caso, incita al estudio exhaustivo de las dermatofitosis en inmunocompremetidos. Me pregunto? si dejamos evolucionar este cuadro por mas tiempo sin un tratamiento adecuado desarrollaría un Granuloma de Majochi? ya las hifas invadieron el foliculo piloso y se desencadenó una reacción inflamatoria por esta invasión. También me pregunto si será efectiva la terapia tópica sola. Sería cuestión de probar por un tiempo corto y si no progresa a la mejoría indicar terapia sistemica con antimicoticos. Si la terapia es local o sistémica usaría la terbinafina. Suspender el biologico y el metotrexate considero es una decisión se debe tomar en conjunto con el medico tratante (Reumatologo) evaluando los pro y contras de quitar o dejar los medicamentos antiartriticos y donde por supuesto también cobra importancia el tipo de terapia a seguir, si es local o sistémica, de la Tinea corporis de esta paciente. Esperaré con ansias la resolución de este caso, que me parece muy interesante y del cual podemos aprender muchisimo. Gracias a los autores por compartirlo.
La especie microspórica ya invadió el tallo piloso como lo señala la histopatología de manera que sí está indicada la terapia sistémica y por tiempo prudencial.
El medicamento de elección para M.canis sigue siendo Griseofulvina, seguida de Itraconazol. Creo que la Terbinafina se reserva para especies del género Trichophyton.
No suspendería biológicos.
En relación al Metotrexate, ya tiene mas de 5 años de uso continuo, de manera que hay que calcular la dosis aproximada recibida y recordar que después de 1,5 gr aumenta el riesgo de hepatotoxicidad; solicitar gamamaglutamiltranspeptidasa aparte de las pruebas hepáticas convencionales y de acuerdo a resultados y dosis acumulativa calculada, resolver junto a la Reumatóloga, la suspensión o no de MTX.
Amalia P.-
De acuerdo totalmente con la Dra. Panzarelli, es una paciente inmunosuprimida y presenta invasión de los folículos por M. canis, por lo cual es necesario terapia sistémica, la tópica no garantiza curación en este caso ante una paciente con su respuesta inmunitaria disminuida. Usaría Griseofulvina 1g/día, ningún otro fármaco supera a la griseofulvina en M. canis, terbinafina es excelente para todas las dermatofitosis con excepción de M. canis. Tampoco suspendería biológicos.
Juan Antonio
Definitivamente el diagnostico es Granuloma
tricotifitico de Majochi y no Tinea corporis, despeje mi duda, pues al no haber formación de granuloma pense que no podia clasificarse como tal. Por tanto el tratamiento debe ser sistemico. Rafael Isa-Isa, MD, Roberto Arenas, MD, Mariel Isa, MD. Inflammatory tinea capitis: kerion, dermatophytic granuloma, and mycetoma. Clinics in Dermatology (2010) 28, 133–136
Amiga querida te tengo leyendo, como antes… Un abrazo Xenia.
Buen día, les informo que está publicado la segunda parte del caso clínico con las imágenes de la histopatología cedida gentilmente por la Dra. Elizabeth Ball de Picón y la evolución al tratamiento para seguir con la interesantísima discusión clínica/terapéutica de esta paciente. Deseo hacerles una pregunta ¿Correlacionando la clínica con la histopatología se pudiera clasificar esta Dermatofitosis cómo una Tiña del Cuerpo, Tiña Incógnito o un Granuloma de Majochi? De antemano gracias por todas sus respuestas.
Fernando Gómez Daza
Valencia-Venezuela
Es un extraordinario caso, yo difiero de sólo darle tratamiento tópico, porque se comprueba que hay afección pilosa y por ende requiere medicamento sistémico que llegue al infundíbulo el pelo, yo considero que es un granuloma dermatofítico o de Majocchi.
Con respecto a la asociación de antagonistas del TNF-alfa y en especial con adalimumab, no hay reportes asociados a tiñas, porque éste al igual que otros pueden ocasionalmente favorecer infecciones intracelulares como tuberculosis, histoplasmosis, salmonelosis, etc. Más bien yo considero que aqui el factor asociado de importancia es el metotrexate, que está bien documentado puede favorecer dermatofitosis y onicomicosis dermatofitica.
Como siempre es un caso extraordinario y muy bien documentado.