Raúl Fachín Viso, Fernando Gómez D.
Valencia, Venezuela
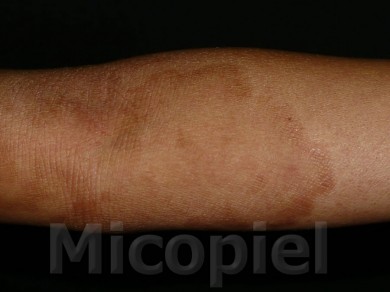
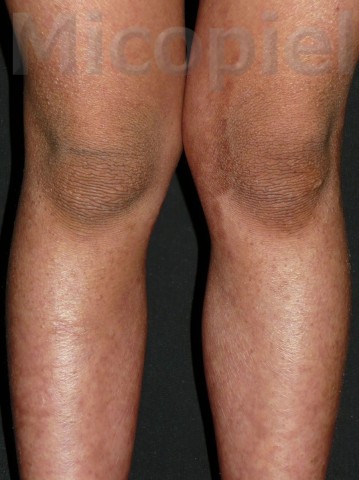
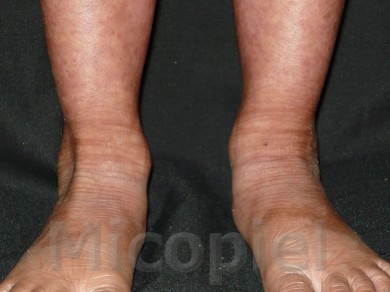
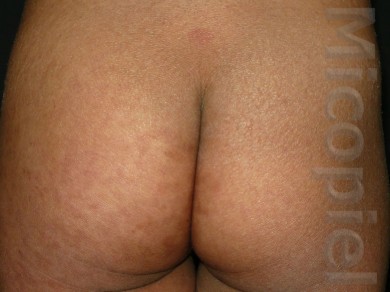
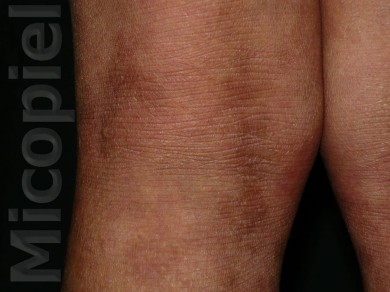
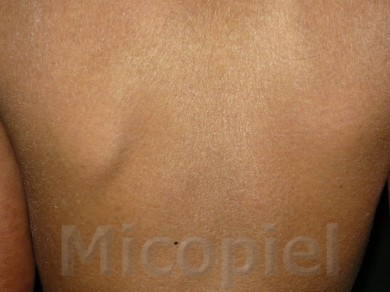
Paciente femenina que presenta desde el mes y medio de nacida en 2008 una piel muy seca y xerótica a los meses con escamas finas respetando cara y huecos axilares. En el transcurso de estos años además de su tratamiento con emolientes se indicó ácido láctico y fórmulas con sol. saturada de cloruro de sodio al 10%. En varias oportunidades presentó Candidosis en región inquino/crural e infecciones urinarias. Se le han realizado deferentes paraclínicos inclusive eco abdominal dentro de límites normales. Finalizando 2011 se diagnosticó tiña del cuerpo y se prescribió Griseofulvina con buena evolución clínica. Posteriormente en 2 oportunidades recidiva con igual tratamiento. A finales de 2012 última recaída y se indica estudio micológico.
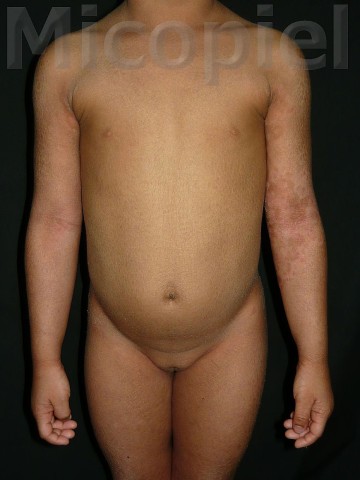
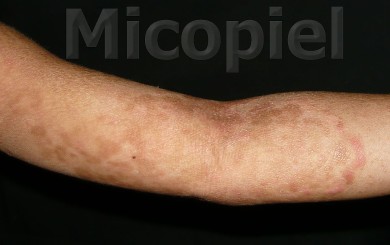


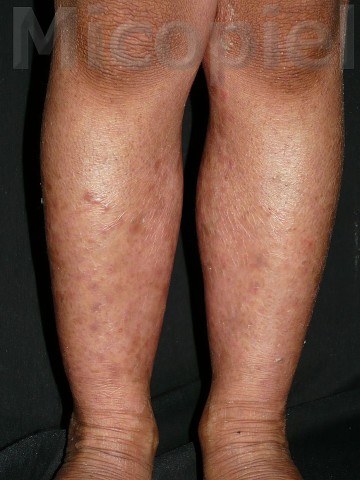
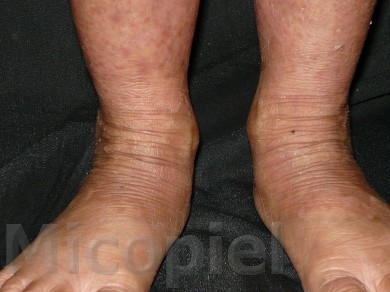
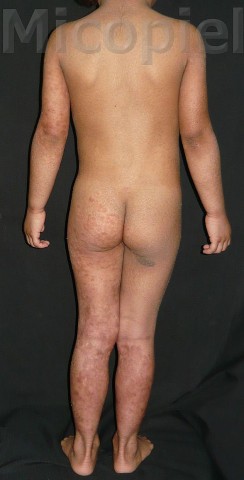
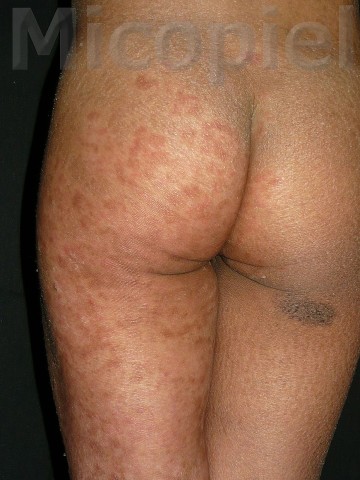
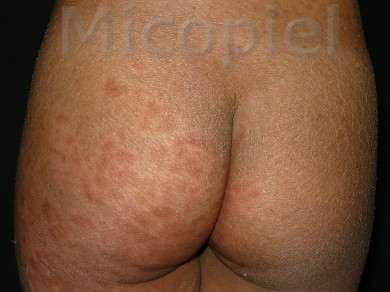
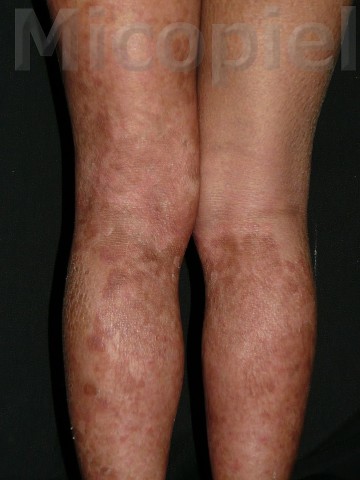
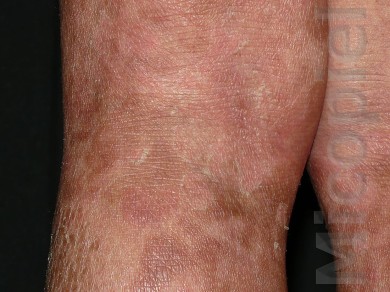
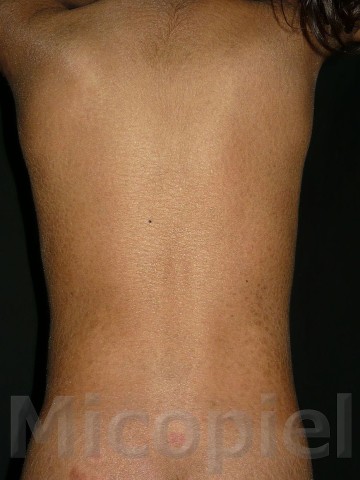
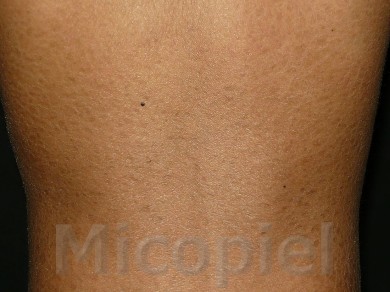
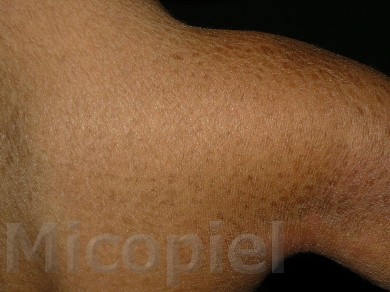
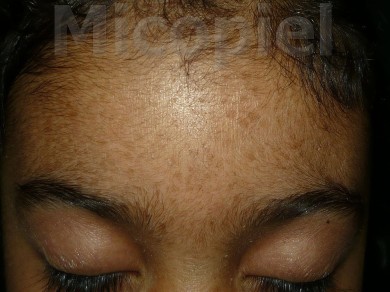
Caso presentado previo consentimiento informado del representante.
Estudio micológico:
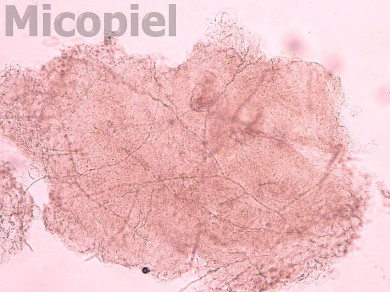
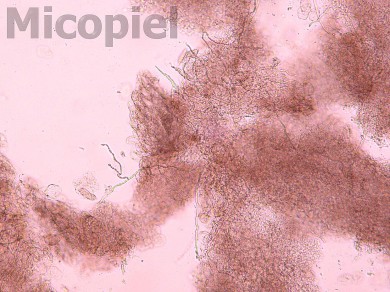
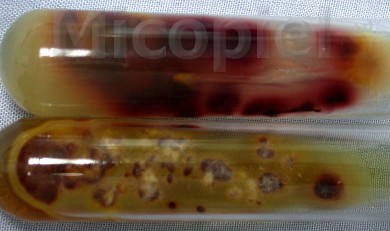
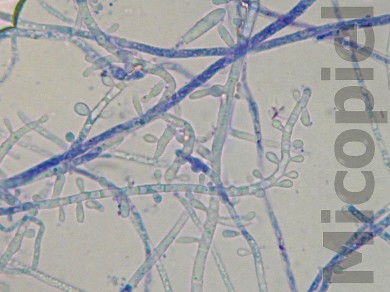
Discusión:
- ¿Qué dermatosis de base tiene la paciente?
- ¿Cuál es el agente etiológico aislado?
- ¿Qué papel juaga el agente etiológico aislado y la enfermedad de base en las recaídas de la dermatofitosis?
- ¿Qué tratamiento sugieren para la tiña del cuerpo?
Actualización 13 de Marzo 2013
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998

Impresiona como una tinea por dermatofitos (probablemente T. rubrum) que se asocia a un cuadro base de Ictiosis Vulgar. Habría que investigar si esta paciente tiene algún factor que esté produciendo cierto grado de inmunosupresión que explique la falla con el antimicótico indicado, y a todo evento intentar con la terbinafina o el Itroconazol.
Un saludo cordial,
Dr.Guillermo Planas Girón
Caracas-Venezuela
El paciente tiene una ictiosis vulgar que se asocia con frecuencia a atopia y deficiencia del gen de la la filagrina (que es la que cohesiona a los corneocitos)… se me ocurre que ese sea un factor que favorece las recidivas del T. rubrum
cordialmente,
jairo
Dos datos de importancia que creo faltan en este caso, esta en o recibio tratamiento con esteroides tópicos o sistémicos? Que tipo de jabon utiliza para el aseo diario? Acostumbra bañarse con jabon azul? Pareciera una lesion tipo ictiosis con un muy mal trato de la piel, en estos casos las recidivas son de esperarse
Buenas tardes, como bien lo dijeron, la enfermedad de base es una Ictiosis Vulgar que ha sido evaluada siempre por el mismo Dermatólogo (Raúl Fachín Viso) sin la utilización de esteroides tópicos o sistémicos.
Se presenta el caso para la discusión terapéutica de la Tiña del Cuerpo por Trichophyton rubrum, agente antropofílico que en combinación de su enfermedad de base como lo explica muy bien el Dr. Jairo Mesa en su comentario ¨la deficiencia del gen de la filagrina (que es la que cohesiona a los corneocitos)¨ ha sido difícil su erradicación.
Se ha evaluado el núcleo familiar para descartar trasmisión intradomiciliaria de la Tiña lo que se puede concluir que la cepa queda latente presumiblemente en los folículos pilosos y que al terminar el tratamiento con Griseofulvina (20 mg/Kg/peso) vuelve a invadir la piel repitiéndose este ciclo en varias ocasiones.
En la actualidad se cambió el antimicótico a Itraconazol 100 mg VO interdiario por dos meses con mejoría clínica a los 30 días (próximamente se presentarán fotografías de la evolución).
Esperando más comentarios de los expertos…
Fernando Gómez Daza
Valencia-Venezuela
«GEN DE LA FILAGRINA-ICTIOSIS-COHESION CORNEOCITOS» (DR JAIRO)-RECIDIVA TINEA CUERPO.
FERNANDO. CADA QUE ENTRO A TU SECCION APRENDO ALGO MAS.TAMBIEN DE LOS COMENTARIOS DE LOS MAESTROS.
GRACIAS POR TODO ESTIMADO AMIGO. RECIBE UN ESTIMULO PARA SEGUIR ADELANTE…
Muy interesante caso por su asociación que lo hace más complicado el tratamiento. Hay una regla muy sencilla: T con T, es decir si es Trichophyton debería ser Terbinafina.
Si una revisa las CMIs de la mayoría de dermatofitos y en especial T. rubrum, las concentraciones más bajas son para terbinafina, esto lo hace ser el más ideal, sin embargo este caso NO se puede manejar tiempos estándar sino duplicarlos y/o tripicarlos, es decir esto se trataría como si fuese un Granuloma de Majocchi, por lo menos de 2 a 3 meses para evitar la recidiva.
Para resolver el caso hacer examen de heces y orina haciendo énfasis en el PH
Fernando
Hay pocos casos que se publican con esta asociación y a veces tienen una dermatofitosis universal, no me quedo claro si tiene afectadas las uñas.
Sugiero una biopsia para ver el comportamiento histológico que se ha comentado, es decir saber que tanta afección de pelos en los folículos y si hay reacción inflamatorio o eventualmente granulomatosa.
R. Arenas
BUENAS TARDES.
ME GUSTARIA SABER EL CONCEPTO QUE PUDIERAN OFRECERME LOS PROFESORES DE DERMATOLOGIA CON RESPECTO A LA POSIBILIDAD DE SINDROME DE NETHERTON.
UN PACIENTE CON ICTIOSIS QUE PRESENTA LESIONES CUTANEAS DE CARACTERISTICAS ECZEMATOSAS CIRCINADAS DESCAMATIVAS NO PODRIA SER UN SINDROME DE NETHERTON? HAY ESTUDIO DE PELO (TRICOREXIS INVAGINATA)? PENSADO QUE LOS DERMATOFITOS SON HABITANTES NORMALES DE LA PIEL.
MUCHAS GRACIAS
Un cordial saludo, lamento no haber contestado con anterioridad, estoy llegando de la reunion de la AAD en Miami Fl.
Con respecto a lo que señala mi amigo Guillermo Planas, no pienso que exista ni inmunosupresión ni tampoco falla terapeutica: La paciente vista por mi ,desde los pocos meses de nacida,ha evolucionado sin problemas importantes.
Es a finales del 2011 cuando se presenta con cuadro dermatologico, en sitios antes señalados, se realiza solo examen directo con KoH al 10 %, se inicia tratamiento con Griseofulvina, buena evolución.A los tres o cuatro meses reaparece en la consulta con cuadro similar y se indica igual tratamiento. Octubre o noviembre del 2012 presenta otra «recidiva » decido enviarla al maestro Fernando Gomez, quien realiza estudio arriba señalado y se comienza en el mismo momento ttmto con Itraconazol ( señalado por Fernando ).
Importante el plantamiento de Jairo.
En lo relacionado a la pregunta de la Dra Araujo: Desde el inicio de su enfermedad hemos insistido en la lubricaión ya señalada.A todos nuestros pacientes y la recomendación a nuestros residentes del Post Grado de Dermatología es : Evitar los baños prolongados, sobre todo de inmersión, uso de hidratantes, emolientes etc, también señalados con anterioridad y el no uso de jabones alcalinos , sobre todo el jabón azul . Es mas le sugerimos a los pacientes el evitar » aunque sean jabones muy suaves y/o neutros «su uso en todo el cuerpo; usarlo en sitios como axilas, genitales y pies diariamente y en resto de la piel dos o tres veces a la semana .
No creo que a a la niña alguien le hubiese prescrito corticoide sistemicos? Ella salvo una infección urinaria, que yo sepa no ha tenido mayores problemas.
El uso de corticoides locales ?? es dificil con tanta superficie corporal. De vez en cuando se indica mezclar Emolientes, hidratantes y corticoide de muy baja potencia y por pocos dias..
Pienso , que la madre ha sido bien orientada en lo relativo a la higiene personal y cuidado de la piel de la niña , ahora.. ???
Muy buenos los comentario de Alexandro Bonifaz y Roberto Arenas, lamentablemente no habia abierto con anticipación este blog, puesto que compartí en varias oportunidades con el maestro Arenas en las reuniones de la AAD y Cilad en Miami y hubiesemos podido hablar sobre el caso? .!
La niña no tiene , por lo menos hasta hace 2 meses lesiones en uñas ni en el c. cabelludo..
La pregunta de la Dra Solias, es muy importante. No tengo experiencia sobre esta rara displasia pilosa. Pero en los ultimos congresos del Cilad hemos estado al lado el profesor Juan Ferrando quien tiene mucha exsperiencia, y por casualidad fui invitado al Radla de Punta del Este Uruguay donde el tema que me asignaron es el de Alopecias Congenitas. Transtornos estructurales del pelo. motivo por el cual desde hace meses estoy trabajando sobre el tema.
La niña aunque tiene Ictiosis , tiene pelo largo y abundante, y nunca se han quejado ( ni hemos apreciado ) ninguna alteración de sus cabellos » Pelo de bambú »
Bueno gracias de nuevo a todos. Y fué la razón para pedirle a Fernando presentase este cso…
Ichthyosis vulgaris – the filaggrin mutation disease. Br J Dermatol. 2013 Jan 10. .
Abstract
Ichthyosis vulgaris is caused by loss-of-function mutations in the filaggrin gene (FLG) (…) This clinical review article provides an overview of ichthyosis vulgaris, epidemiology, related disorders and pathomechanisms. Not only does ichthyosis vulgaris possess a wide clinical spectrum, recent studies suggest that carriers of FLG mutations may have a generally altered risk of developing common diseases, even beyond the atopic ones. Mechanistic studies have shown increased penetration of allergens and chemicals in filaggrin deficient skin (…)
Barrier function, epidermal differentiation, and human beta-defensin 2 expression in tinea corporis. J Invest Dermatol. 2007 Jul;127(7):1720-7. Epub 2007 Mar 29.
Abstract
Tinea corporis is a superficial mycotic infection resulting in substantial epidermal changes. We determined skin barrier function, epidermal differentiation, and human-beta-defensin 2 (hBD-2) protein expression in 10 patients with tinea corporis caused by Trichophyton rubrum (T. rubrum). (…) We found disturbed skin barrier function as shown by a significant increase in transepidermal water loss and specific ultrastructural changes including disturbed formation of extracellular lipid bilayers, lamellar body extrusion, and deposit of clotted material at the stratum granulosum/stratum corneum interface. (…) Reduced filaggrin expression correlated with reduced skin hydration; protein breakdown products of filaggrin have been shown to be important for water binding. Surprisingly, we found pronounced epidermal protein expression of hBD-2, which may be related to disturbed epidermal differentiation and inflammation. hBD-2 showed a weak, although significant, antifungal activity against T. rubrum in the turbidimetric assay and the immunohistological staining was somewhat less pronounced in areas directly underneath fungal hyphae in the stratum corneum. Together, we describe profound changes in skin barrier structure and function, epidermal proliferation, and differentiation including pronounced protein expression of hBD-2 in tinea corporis.
Cordialmente,
jairo
Pienso que si lo primordial es este joven es un defecto genético de la barreara epidérmica (lo que hoy por hoy, no tiene una solución terapéutica definitiva), quizás una buena alternativa es que recibiera un antimicotico indefinidamente, ojalá tópico… yo escogería un producto con terbinafina…
A study on the decontamination of insoles colonized by Trichophyton rubrum: effect of terbinafine spray powder 1% and terbinafine spray solution 1%. J Eur Acad Dermatol Venereol. 2012 Jul;26(7):875-8
CONCLUSION:
This study demonstrated the successful treatment of insoles colonized by T. rubrum-infected skin scales. Terbinafine 1% spray solution and powder showed good efficacy; the dermatophyte could no longer be cultured 48 h after a single application of terbinafine
Hola José, te envío la evolución del caso Micopiel para que insertes estas imágenes y por favor coloques este comentario en mi nombre para que salgan simultáneamente. Gracias…
Gracias por sus intervenciones, así aprendemos todos, les presento la evolución del caso a 30 días de tratamiento con Itraconazol 100 mg/día VO inter diario, en el cual se aprecia notable mejoría clínica de la dermtofitosis (fig. 20 – 24) con intensión de mantenerlo por dos meses más. Es oportuno indicar que recomendé este antimicótico el mismo día de la interconsulta sin tener el resultado del agente etiológico por ser un antimicótico de amplio espectro y mejorar oportunamente los síntomas de la Dermatofitosis, después se aisló el Trichophyton rubrum hongo antropofílico que es rebelde al tratamiento. En el interrogatorio la madre refiere mejoría de la xerosis a partir del inicio del tratamiento con Itraconazol (fig. 25), hallazgo fortuito???
Mi comentario sobre la invasión latente de los folículos pilosos se debe a que se les considera nichos para la supervivencia de estos hongos queratinofílicos.
Hace muchos años en el Servicio de Dermatología del Hospital Central de Valencia pudimos seguir un caso similar donde un niño con Ictiosis Vulgar le diagnosticamos a los 4 años de edad aproximadamente una Tinea Corporis Totalis con mejoría de la Tiña mientras estuviese con tratamiento antimicótico, clínicamente no presentaba bordes circinados eritematosos, solamente presentaba una intensa xerosis con escamas furfuráceas y una alta densidad de elementos fúngicos en las escamas examinadas al igual que este caso presentado. Se siguió evaluando por 5 ó 6 años siempre con su binomio Ictiosis/Tiña hasta que no regresó más o abandonó la consulta, lamentablemente no consigo las diapositivas respectivas.
Seguiremos informándolos sobre la evolución de este caso clínico que es un reto terapéutico…
Clic aquí para ver la nuevas fotos >>
Fernando Gómez Daza
Valencia-Venezuela
SUGIERO TRATAMIENTO ORAL CON TERBINAFINA O ITRACONAZOL.LOCALMENTE USARIA TIOCONAZOL O SULCONAZOL.ADEMAS LACTATO DE AMONIO PARA SU ICTIOSIS.