Eusebio Plasencia. Fernando Gómez Daza.
Valencia. Venezuela
Imágenes clínicas para realizar diagnóstico presuntivo o diferenciales. En la próxima entrega se presentarán las imágenes paraclínicas que confirmará el diagnóstico definitivo de esta dermatosis.
Preescolar femenina de 4 años de edad, natural de Valencia, Venezuela. La madre refiere que posterior a estancia en caserío en las márgenes del el Río Cuyuní, Estado Bolívar, zona selvática de Venezuela, lesión tipo pústula en punta de la nariz la cual evolucionó a placa ulcerada no dolorosa. Debido a la falta de mejoría con tratamiento antibioticoterapia oral es referida a la consulta de Dermatología a los dos meses de evolución.
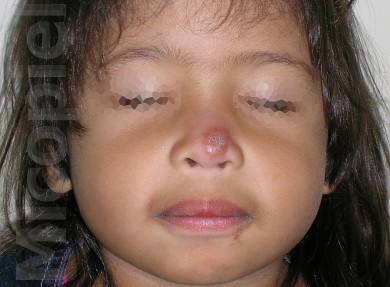
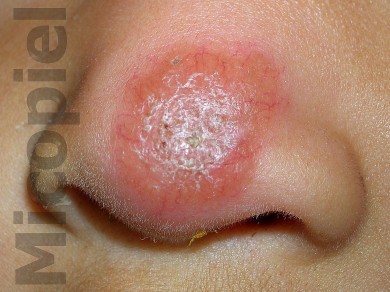
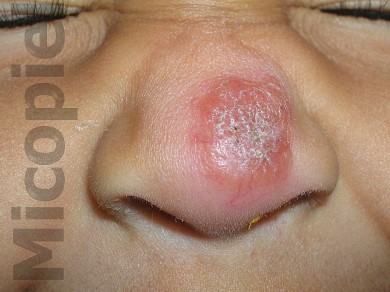
Caso presentado previo consentimiento informado del representante
La paciente me fue referida por el Dermatólogo Eusebio Plasencia para realizarle frotis por raspronta en borde de la lesión y colorearlo con Giemsa para la búsqueda de formas parasitarias de Leishmania. Las imágenes del frotis se presentan a continuación. Las pruebas intradérmicas (leishmanina y esporotricina) a las 48 no se observó pápula o eritema (0 mm).
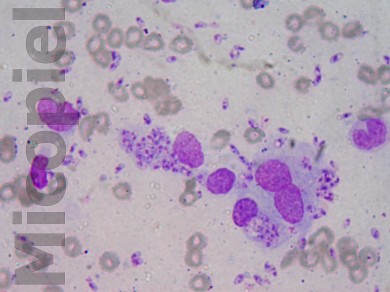
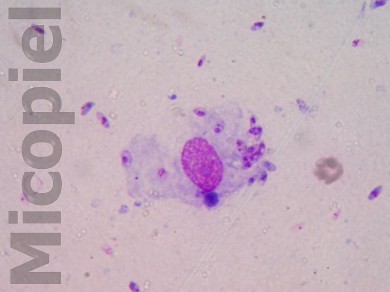
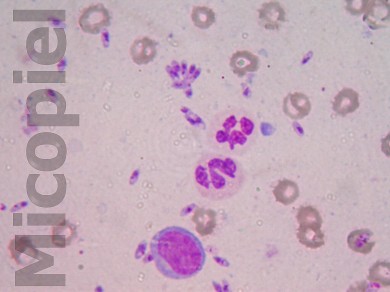
Tomando en cuenta las variables epidemiológicas (zona geográfica de exposición al parásito), edad de la paciente, resultado de la prueba intradérmica, número y forma de elementos parasitarios en el frotis, se pueden plantear las siguientes preguntas al foro en pro de la educación médica:
¿Se puede correlacionar el resultado de la prueba intradérmica con el número de elementos parasitarios evidenciados en el frotis?
¿La posible cepa parasitante juega un papel en el comportamiento clínico/inmunológico?
¿La zona geográfica de exposición y la morfología de la forma amastigota hace presumir la posible cepa parasitante?
¿Cómo clasificaría clínicamente esta Leishmaniasis?
¿Cuál sería el protocolo del tratamiento?
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998

Fernando:
Dentro de las entidades que conforman el sindrome verrucoso tropical, pienso en 2: esporotricosis y leishmaniasis… esperamos los otros aportes,
jairo
Coincido con Jairo:
1) Esporotricosis Fija ; 2) Leishmaniasis
Saludos cordial,
Dr.Guillermo Planas G
Caracas-Venezuela
leishmaniasis
Leishmaniasis >> esporotricosis en placa.
ESPOROTRICOSIS CUTÁNEA LOCALIZADA VERRUGOSA VS: LEISHMANIASIS
Conducta:
Examen directo, KOH. Giemsa, cultivo agar-Sabouraud, biopsia.
Rolando Hernández Pérez
Médico dermatólogo
Barinas. Venezuela
Un caso interesante y coincido con que es parte del síndrome verrugoso y de éste la leishmaniasis y esporotricosis fija serían los que clínicamente más se asemejan.
Me inclino más en pensar en la 1a, debido a que pienso que la región del río Cuyuní (la cual desconozco), es región más tropical, con gran humedad y temperaturas altas; estas conidiciones no son las óptimas para el desarrollo de Sporothrix sp., pero si en cambio para Leishmania.
Esperamos más datos y como siempre casos muy buenos.
Buenas noches amigos internautas. Qué bueno que todos pensamos lo mismo. Por el antecedente epidemiológico, evolución y características clínicas de la lesión se descartó leismaniasis y esporotricosis en primera instancia, y debido a la edad de la paciente y sitio de localización de la lesión solamente se le realizó leishmanina y esporotricina pero a las 48 horas las dos pruebas dieron negativas. Aquí está lo interesante del caso publicado. Se sigue descartando estas dos entidades y qué es lo que está sucediendo o se descartan otras dermatosis? La discusión de este caso clínico es en pro de la educación médica continua. Saludos cordiales a todos…
Fernando Gómez Daza
Valencia-Venezuela
Fernando… entonces, yo le tomaría biopsia… será una TBC? otra del sindrome?
jairo
Asì como las intradermorreacciones positivas NO confirman enfermedad activa, los resultados negativos NO descartan la infecciòn activa. En este caso especìfico, con apenas dos meses de evoluciòn podrìa ser que aùn no estuviera montada la respuesta de hipersensibilidad retardada y que esa fuera la razòn del resultado negativo. Las fotos (de muy buena calidad, por cierto) son muy sugestivas de los dos diagnòsticos planteados por todos los colegas e incluso para la TB sugerida por el Dr Jairo Mesa. Esperamos con mucho interès la histopatologìa y si es el caso, yo repetirìa intradermorreaciones en unas 3 a 4 semanas, pues no hay riesgo de reacciones amplificadas (booster phenomen).
jaime
Importantísimo lo que aporta el Dr Soto… no lo sabía o se me había olvidado… pienso con él que por ahí puede se la cosa,
Cordialmente,
jairo
por eso es necesaria la educación continua… mil gracias Fernando y Jaime,
jairo
Inicio agradeciendo la participación de los maestros de la Dermatología Latinoamericana. El caso presentado desde el punto vista clínico-epidemiológico puede ser considerado como sencillo, pero tiene varios obstáculos, y es lo que hace interesante su discusión. También el objetivo es tener la visión de otros expertos más allá de si uno o no acierta la disyuntiva del diagnóstico planteado.
La enfermedad actual se inicia con una epidemiologia bien resaltante de una región selvática en donde se encuentra yacimiento de oro con desmantelamiento de la floresta natural (bosques húmedos tropicales) y en con condiciones de exposición vectorial elevada. Posteriormente la familia se traslada a ciudad de Valencia y consulta a varios médicos indicándole tratamientos con antibioterapia oral e intravenosa sin mejoría que hasta finalmente alguien le planteó el diagnostico de una enfermedad no bacteriana por lo cual le solicitaron leishmanina y esporotriquina la cual reportaron NEGATIVA y referida a la consulta de Dermatología.
Ante la frustración familiar del tiempo de espera sin una respuesta de mejoría teníamos que hacer una confirmación rápida del diagnóstico e iniciar tratamiento. La biopsia cutánea ya planteada por ustedes representaba mucho tiempo de espera. Además la niña presenta tripanofobia (dominio de angustia) solo con la presencia en el consultorio. Por estar la enfermedad en fase activa (como comenta el Dr. Jaime Soto) le solicité un frotis por raspronta en el borde de la lesión (lo menos agresivo y con resultado a los pocos minutos). Esperemos la publicación del frotis.
Eusebio Plasencia
Valencia-Venezuela
Ya están publicadas las imágenes del frotis del borde la úlcera coloreado con Giemsa que confirman la dermatosis. También están varias preguntas que sus respuestas enriquecerá este foro.
Pueden acceder pulsando http://goo.gl/Tva8N
Fernando Gómez Daza
Velencia-Venezuela
Si la paciente está inmunocompetente, se puede tratar de un caso anérgico específico, lo bueno que parece ser un caso inicial.
Si hay un número grande de microorganismos es normal que la intradermorreacción sea negativa, por la baja defensa que tiene la paciente
Estoy totalmente de acuerdo con los diagnósticos de los participantes. La duda se presentaba con la clasificación de la Leishmaniasis (difusa, intermedia o localizada) y de acuerdo con los paraclínicos y evolución de la enfermedad concluí que el diagnóstico definitivo fue LEISHMANIASIS CUTANEA LOCALIZADA.
Lo controversial de este caso radicó que la lieshmanina fue NEGATIVA para el momento del primo-contacto. Se puede inferir que la inmadurez inmunológica de la paciente no permitió que la leishmanina indujera una respuesta cutánea.
Para los que trabajamos con leishmaniasis, principalmente la cutánea, sabemos que es baja la incidencia en niños, excepto en las transmisiones peri domiciliaria, donde nos apoyamos en datos epidemiológicos, principalmente la procedencia y la confirmación la hacemos con la realización de varias rasprontas.
Esta paciente se inició tratamiento con protocolo de antimoniales (Glucantime) de 20 mg/kg/10 días consecutivos y descansar 10 días para evitar efectos de toxicidad recibiendo 3 ciclos con mejoría clínica. No contamos con fotografía final debido a que la paciente no fue traída más por su familia y no fue posible la comunicación telefónica.
Muy agradecido por su participación
Eusebio Plasencia
Valencia-Venezuela
Interesante e ilustrativo caso.
Muy abundante cantidad de amastigotes en el frotis directo lo que es comùn en las formas «histioides» de la enfermedad (no exacta pero vàlida similitud con HL). Si a eso sumamos que la lesiòn es una placa y no està ulcerada podemos concluir que efectivamente hay un defecto inmunològico (seguramente leishmania-especìfico) en la paciente pues, como todos sabemos la ulceraciòn es el resultado clìnico de la actividad de los mecanismos defensivos del huesped tratando de matar al paràsito, en un intento vano que recuerda la historia de Sansòn y los filisteos (acabar con todo asì en e intento yo tambièn muera).
Un comentario sobre el tratamiento: los niños son especialmente dificiles de tratar pues su respuesta a los antimoniales es pobre, lo que obliga a ser muy estricto con las dosis y los tiempos. Por supuesto que debemos ser muy acusiosos en la vigilancia y prevenciòn de efectos adversos pero, en lo posible, debemos dar el tratamiento continuo por el tiempo indicado. En este punto hay aùn enorme discusion sobre dosis y tiempos y debe seguirse el esquema que haya sido probado y comprobado en cada paìs (o regiòn).
saludos a todos,
jaime