Dr. Eusebio Plasencia,
Dr. Neudo Matos,
Dra. Carmen Yolanda Sevilla,
MSc. Fernando Gómez Daza.
Caso de la consulta privada de la Dra. Carmen Yolanda Sevilla. Valencia, Venezuela.
Paciente: F.T.
Tipo de piel: II/VI Fitzpatrick.
Motivo de consulta: Manchas en tórax y abdomen.
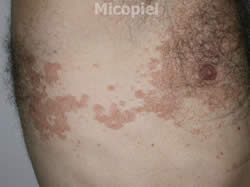
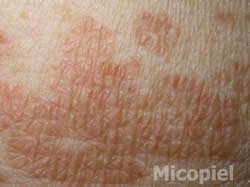
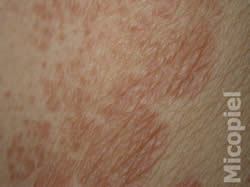
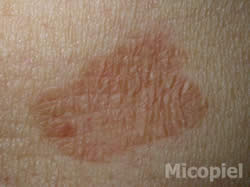
Enfermedad actual: Paciente masculino de 75 años de edad, natural y procedente de Valencia, Edo. Carabobo, Venezuela, con dermatosis localizada en tórax y abdomen, caracterizada por máculas color marrón claro, bordes definidos de 3 mm a 10 mm de diámetro, confluyendo, alcanzando grandes extensiones, superficie ligeramente descamativa de 4 meses de evolución.
Antecedentes familiares: No contributorios.
Antecedentes personales: Refiere episodios con características dermatológicas similares a la enfermedad actual.
Estudios paraclínicos:
- Laboratorio: DLN.
- Estudio micológico: Examen directo de cinta adhesiva transparente con y sin azul de metileno: se observaron abundantes hifas hialinas cortas y abundantes blastoconidias. Cultivo micológico: no se ameritó su realización.
- Luz de Wood: Se observó fuerte fluorescencia amarilla en lesiones de tórax y abdomen.
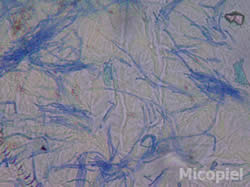
Fig. 6: Examen directo con CAT y azul de metileno (400x),
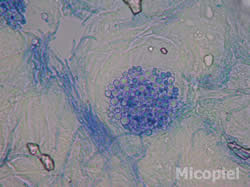
Fig. 7: Examen directo con CAT y azul de metileno (400x),
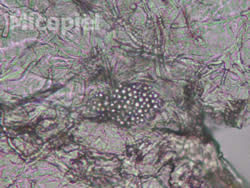
Fig. 8: Examen directo con CAT (400x),
Tratamiento: Ketoconazol 400 mg en ayunas según esquema de Borelli.
¿;Cuál el su diagnóstico, agente etiológico y alternativas terapéuticas?
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998

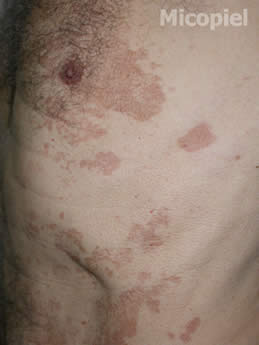
Pitiriasis Versicolor, ag. etiológico: M.furfur.
Tratamiento: 1) El clásico tratamiento con sulfuro de selenio 8 minutos antes de baño diario; 2) Lamisil(R)o Micospor (R) crema, bid; 3) Ketoconazol: 400 mg/ semanal x 3-4 meses; 4) tratar contactos; 5) Algunos recomiendan hervir la ropa interior, porque supuestamente, «acaba con las esporas»(?).
Un saludo cordial
Dr. Guillermo Planas Girón
Dermatología-Dermatopatología
Ccs-Vzla.
Dg: Pitiriasis Versicolor
Agente etiologico: M. furfur
Tratamiento. Me gusta dar una dosis de 250 mg dia de terbinafina por 7-14 días ( en este paciente debido a la extensión de su dermatosis, iría observando) Localmente sulfuro de selenio, en champu 10 minutos antes del baño. Luego Terbinafina en crema 2 veces al dia sobre las lesiones por 1 mes.
Agregaría un Champu con Ciclopiroxolamina en cuero cabelludo. Al ir mejorando, le indicaría proteccion solar diaria y exposición progresiva al solpara ir unificando el color de la piel.
Dra. Raquel M Ramos M
Valencia Venezuela
El diagnóstico clínico y micológico sin lugar a dudas es Pitiriasis versicolor. Por la clínica y el primer ex. directo pensé que el agente era M. ovalis, pero el último ex. directo es típico de M. furfur. No es frecuente, pero se puede encontrar la asociación de los dos agentes. El tratamiento de elección debe ser ketoconazol 400 mg en dosis única (esquema Borelli) y control al mes. Si se comprueba erradicación (no curación): fluorescencia negativa y ex. directo negativo, observación en 1-2 meses. Si persisten lesiones pequeñas residuales, con o sin fluorescencia y ex. directo positivo, repetir ketoconazol en igual dosis y eventualmente asociar tratamiento tópico. M. ovalis se localiza en sitios con menor sudoración por lo que tiende a persistir después del tratamiento con ketoconazol.
Con la Dra C. Marcano y los otros colegas micólogos que frecuentemente intervienen:
¿Se ha publicado algún trabajo doble ciego donde se compruebe que la dosis únicas de Ketoconazol (semanal o mensual) , es tan efectiva como las administradas diariamente?.
En caso de ser así, es mejor administar los menos Imidizaloes posibles, para evitar posibles incidencias hepáticas.
Saludos cordiales
Dr. Guillermo Planas Girón
Ccs-Vzla.
Tenía entendido que el Esquema Borelli es utilizando Ketoconazol 400 mg/SEMANAL por 4 SEMANAS .
Así se lo entendí al propio Dr Borelli en una de sus asistencias a las Reuniónes Clínicas de los miercoles del Hospital Universitario en mis años de Residencia, lo verifiqué en mi viejo cuaderno de notas de esas estupendas reuniones, especificamente Mayo/1986.
En realidad desconozco si este esquema fue publicado, seguramente que sí .
Celebro las intervenciones de la Dra Carmen Marcano a quien tengo el honor de conocer desde esa época y quien trabajo por muchos años con el Dr.Dante Borelli, un extraordinario personaje de la Dermatología Venezolana y mundial como bien lo apuntó el Dr.Sardi en otra sección.
Dra.Amalia Panzarelli
Caracas
Este demostrativo caso que nos presenta el grupo de Valencia me invita a hablar de un extraordinario Seminario que nos presento el DR. Giovanni Guerra residente de Primer año del Instituto de Biomedicina sobre el género Malassezia y sus implicaciones en diversas patologías dermatológicas.
Resulta que de la gran cantidad de agentes del genero Malassezia tenemos como las más lipofilicas; la Furfur, Sympodalis, Globosa, obtusa, restricta y ovale.
Resulta que la famosa Furfur es la menos encontrada en algunos trabajos mientras que el agente ovalis es muy frecuentemente encontrada.
Durante mucho tiempo utilizaba el esquema de Borelli indicando 4 tabletas de Ketoconazol en una dosis en ayunas y con jugo de naranja y haciendo ejercicio hasta sudar quedandose un rato con el sudor impregnando la piel, asi como Ketoconazol por todo el cuerpo en champú tres veces por semana manteniéndolo por 10 minutos en el baño para luego enjuagar y el ketoconazol en crema sobre cada lesion en las noches por un mes
Actualmente sigo utilizando el champú con Ketoconazol y la crema pero el prefiero el Itraconazol 1 capsula dos veces al dia por una semana con muy buenos resultados. En casos recalcitrantes utilizo minidosis de Isotretinoina durante 5 -6 meses 10 mg /día su finalidad es quitarle el medio lipofilico a la Malassezia.
Finalmente recordar al Profesor Borelli y su famoso Espaguetti Boloña demostrativo del examendirecto utilizando la cinta adhesiva donde se observans hifas cortas y blastoconidias
Estoy de acuerdo en usar Nizoral o Ketazol v.o. (no todas las marcas comerciales dan buenos resultados)y en ocasiones el itraconazol en casos resistentes.
En teoría sólo con la vía sistémica es suficiente, pero a veces vale la pena ayudarse con champú y lociones.
Sólo para agregar que el peróxido de benzoilo tópico al 10% en la noche acorta el tiempo de tratamiento por ser queratolítico y los peelings con ácido salicílico al 30% igual. En este último, evitar grandes extensiones por el riesgo a salicilismo.
Respuesta del Caso Clínico Nº 16 (Máculas hipercrómicas)
Por el hallazgo clínico y micológico el diagnóstico es Pitiriasis Versicolor en su variedad hipercrómica y su agente etiológico es Malassezia sp. No se pudo identificar la especie involucrada por no poseer los medios de cultivo necesarios para su asilamiento y tampoco contar con técnicas de biología molecular para la caracterización de su material genético. La pitiriasis versicolor es una micosis superficial descrita por Eichstedt en 1846 (Alemania) y aunque Baillon en 1889 clasificara a estas levaduras en el género Malassezia, siempre se ha visto rodeada de una gran confusión suscitando una considerable controversia en lo que respecta a su posición taxonómica, capacidad patógena y alternativas terapéuticas. Las razones de ello se deben por una parte a su notable variabilidad morfológica, reconocida ya incluso por los primeros investigadores, y por otra en sus peculiares exigencias fisiológicas, que retardaron grandemente su aislamiento in vitro. Además en el plano patógeno se relacionó: a) una variedad de procesos infecciosos, tanto superficiales (dermatitis seborreica, foliculitis) como sistémicos (peritonitis, sepsis vehiculadas por catéteres); b) y pertenecer a la microbiota habitual de la piel del hombre y de otros mamíferos. Durante muchos años se ha venido utilizando el binomio Malassezia furfur y Malassezia ovalis para designar la fase micelial de las levaduras lipófilas encontradas en la piel humana, en tanto se reservaban los términos Pityrosporum orbiculare y Pityrosporum ovale para los dos tipos morfológicos de la fase de levadura. La primera de ellas caracterizada por células globosas e involucradas en la microbiota habitual de la piel, mientras que la segunda tenía morfología ovalada y se asociaba a la dermatitis seborreica. Recientemente a través del análisis ribosomal de la secuencia de la DNA de levaduras del género Malassezia permitió la identificación de una nueva especie denominada M. sympodialis, y estudios posteriores, tanto a nivel molecular como fisiológico y morfológico, han llevado a la descripción de más especies del género de Malassezia como: M. globosa, M. restricta, M. obtusa y M. slooffiae. Investigadores japoneses recientemente han descrito otras especies de Malassezia en piel sana. El papel patógeno de estas nuevas especies sigue causando controversia. Dermatólogos españoles de la Universidad de Málaga liderizados por Crespo (1999), realizaron una investigación sobre el aislamiento e identificación de las levaduras lipófilas presentes en las lesiones de pitiriasis versicolor, dermatitis seborreica, piel sana de regiones seborreicas, tanto en pacientes de pitiriasis y dermatitis seborreica como de individuos controles sanos. Sus conclusiones fueron que M. globosa juega un papel etiológico importante, si no exclusivo, en la pitiriasis versicolor. En apoyo esa tesis destacó su constante presencia en los exámenes directos, donde pudo identificarse gracias a su morfología y aislamiento en cultivo en el 84% de los casos. Fueron aisladas otras especies como M. sympodialis y M. slooffiae, pero fue interpretada por el autor como microbiota habitual debido a que estas especies se aislaron tanto en los pacientes de pitiriasis versicolor como en los de dermatitis seborreica y controles sanos. El arsenal terapéutico que tiene a su disposición el dermatólogo es enorme en esta dermatomicosis, puede ir desde lociones queratolíticas muy antiguas, esquemas muy sencillos como el descrito por Borelli y hasta novedosos como el láser. El tratamiento local incluye el uso de sulfuro de selenio, tiosulfato sódico con ácido salicílico, soluciones de yodo, imidazoles, amorolfina y terbinafina. El tratamiento con antifúngicos sistémicos debe preferirse en caso de recidivas frecuentes, formas extensas y fallo del tratamiento local. Puede efectuarse con: Ketoconazol, Itraconazol y Fluconazol. Terbinafina no es útil pues no se alcanzan niveles fungicidas en el estrato córneo
Sugita T, et al. Description of a new yeast species, Malassezia japonica, and its detection in patients with atopic dermatitis and healthy subjects. J Clin Microbiol 2003; 41: 4695-4699.
Crespo V, et al. Malassezia spp. en piel sana y enferma. Rev Iberoam Micol 1999; 16: S16-S21
Aspíroz M, Moreno L, Rubio M. Taxonomía de Malassezia furfur: Estado de la cuestión. Rev Iberoam Micol 1997; 14: 147-149
Guého E, Midgley G, Guillot J. The genus Malassezia with description of four new species. Antonie van Leeuwenhoek 1996; 69: 337-355.
Guillot J, et al. Identification of Malassezia species. A practical approach. J. Mycol Med 1996; 6: 103-110.
Msc. Fernando Gómez Daza
Lab. de Micología del Servicio de Dermatología
Ciudad Hospitalaria ¨Dr. Enrique Tejera¨. Valencia. Venezuela
[email protected] y [email protected]
58-241-8431360
58-416-7359639
Bolleri,D.:Diagnostico de Malassezia ovalis malassezia furfur.Dermatol.Venez.1985;23(1-2):21-23.
-.:Microscopía de Pityrosporum.Simplificación del extendido.Dermatol.Venez.1988;26(1-2):29-31.
-.:Treatment of pityriasis versicolor with ketoconazole.Rev.Inf.Dis.1980;2:592-595.
Borelli,D.,Rodriguez,H.,Marcano,C.:Pitiriasis versicolor:tratamiento per os con ketoconazol.Revista.Fundación.J.M.Vargas(Caracas).1979;3:31-37.
Borelli,D.,Marcano,C.:Caso de Pitiriasis versicolr resistente a imidazolicos.Drmatol.Venez.1989;27(3-4):60-61.
Gracias Dr. Sardi por su aporte en la búsqueda de la bibliografía de este tema tan estudiado por el Dr. Borelli y colaboradores
Fernando Gómez Daza