Fernando Gómez Daza. Postgrado de Dermatología de la Universidad de Carabobo. Valencia. Venezuela
Previa presentación del diagnótico definitivo exponemos nuevamente las imagenes publicadas en la edición 227, las cules permitirían realizar el diagnóstico diferencial o presuntivo:
A continuación presentamos diagnóstico definitivo:
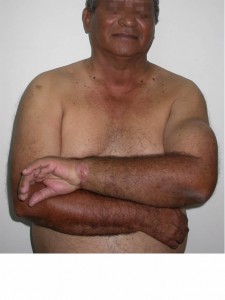
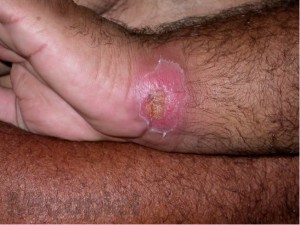
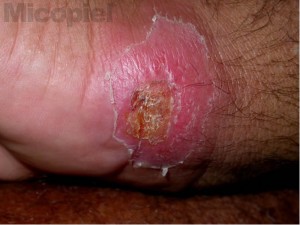
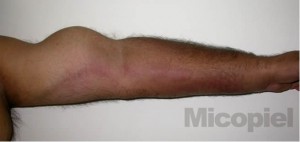
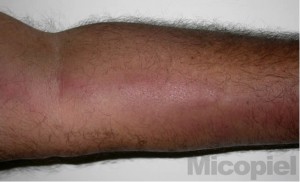
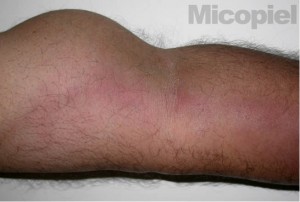
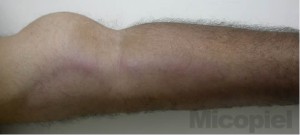
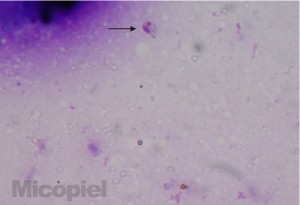
Se realizó al paciente estudio micológico en la úlcera localizada en muñeca izquierda y prueba intradérmica con esporotriquina. En el examen directo con KOH no reobservaron formas micóticas y al regresar el paceinte a las 48 horas para lectura de la esporotriquina no se observó pápula o eritema (0 mm). Se consulta con el médico tratante y se decide realizar leishmanina y frotis por raspronta de la úlcera. A los pocos minutos se observó las siguientes imágenes (Fig. 1 y 2), a las 48 horas hubo una pápula de 10 mm en el sitio de aplicación de la leishmanina y hasta los 30 días de incubación no hubo crecimiento de microbiota micótica a temperatura ambiente y a 37ºC.
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998



Diagnóstico definitivo:
Leishmaniasis cutánea.
Comentario:
La leishmaniasis cutánea origina la leishmaniasis linfangítica, ulcerada o no, y con la cual hay que hacer diagnósticos diferenciales con esporotricosis linfangítica, nocardiosis, infección por micobacterias atípicas, entre otros.
Dra. Salomé Salloum Salazar
Ciudad Bolívar. Estado Bolívar
Venezuela.
Un caso muy ilustrativo con un tiempo de evolución muy corto para lo que estamos habituados a ver en leishmaniasis. Me obliga a recordar una diapositiva que siempre presento en mis charlas de leishmaniasis: de 699 pacientes que recibimos en la clínica de leish cuando yo trabajaba en el Hospital Militar, el 24% no eran leishmaniasis y muchos fueron remitidos a nosotros por «resistencia al glucantime».
De manera que refuerza el concepto de que toda lesión «por mas clásica que sea» debe ser sometida a estudio de laboratorio para conformar el diagnóstico.
Otra cosa: en nuestra experiencia el 30% de los pacientes de leishmaniasis tiene evidente afectación linfática bien por linfangitis o por lingadenopatía. Pero no había visto una tan grande como la de este paciente. Bonito caso, gracias por compartirlo.
Muchas gracias a los Drs. Salomé Salloum Salazar y Jaime Soto por su participación en Micopiel, sus comentarios enriquecen la enseñanza a distancia de estas dermatosis infecciosas. Aprovecho para felicitar al Dr. Soto por sus dos ponencias en el Simposio del CILAD en Caracas, muy importantes e interesantes, lástima que no tuve la ocasión para saludarlo. Fernando Gómez Daza
Valencia-Venezuela
Fernando… entoces me da la impresión de que no hay duda que es leishmaniasis y no es esporo… nos mostrarías una cosa muy diferente; no se si el término «parasito obligado» que teniá de la leishmania, perdura o cambioó por otro… eso quería decir que el parásito estaba dentro del citoplasma de un macrófago… es eso lo que muestran tus lindas fotos con flechas y todo… un gram del citoplkasma de un macrófago en el frotis? o es otra técnica que desconozco?… si estoy pendejeando, te ruego que me excuses… es que una cosa hace el clínico… sospechar y otra el que ha profundizado más… por favor, eséñame.
un saludo
Jairo Mesa Cock
Por Solicitud del Lic. Fernando Gómez aporto esta información. En la región central de Venezuela la leishmaniasis cutánea localizada es la forma más frecuente de ulceras neotropicales generalmente 80 casos al año mientras, la esporotricosis escasamente se diagnostica 5 casos anuales (datos para el Estado Carabobo). Las leishmaniasis generalmente se presentan con pocos parásitos a los frotis por lo cual generalmente hay que repetir el examen en varias oportunidades para confirmarla. La biopsia en un alto porcentaje reporta granuloma por agente vivo y la leishmanina es dudosa. Por lo cual, para los que trabajamos con las leishmanias muchas situaciones no son fácil. La forma linfangítica de leishmaniasis es poco frecuente pero en un gran porcentaje asociada a infecciones bacteriana sobreagregada. Además de los pocos casos de esporotricosis hemos vistos forma localizada. En conclusión, a toda ulcera el protocolo de diagnóstico son básicos. Las amastigotas al frotis se puede localizar en cualquier sitio dentro y por fuera del macrófago, además por la acción del extendido (o raspronta) podemos destruir la membrana del macrófago. Me abstuve de realizar previamente comentario de este caso para evitar suspicacia por vivir en Valencia y trabajar con Fernando.
Eusebio Plasencia
Valencia-Venezuela
Los diagnósticos diferenciales en casos como estos dependen mucho de la zona geográfica o de la ocupación de los pacientes, sobre todo viajes.
Ademas de lo señalado hay que incluir al chancro tuberculoso y a la tularemia