Dra. María Bibiana Leroux
Caso clínico
Paciente femenina de 37 años de edad que presenta desde hace 22 años esclerodermia localizada que compromete miembro inferior derecho.
Refiere que su enfermedad estaba estable y sin cambios, por lo cual no consultó a facultativo alguno en los últimos 6 años. Al examen físico se observa una lesión indurada en forma de banda que abarca desde el muslo al pie. El motivo de consulta actual es la aparición de nódulos pétreos y dolorosos que se palpan debajo de la banda de esclerosis presente en cara anterior de pierna. No sabe exactamente cuando comienzan a aparecer, pero refiere que aumentan en número y tamaño con el paso de los meses. Foto nº1.
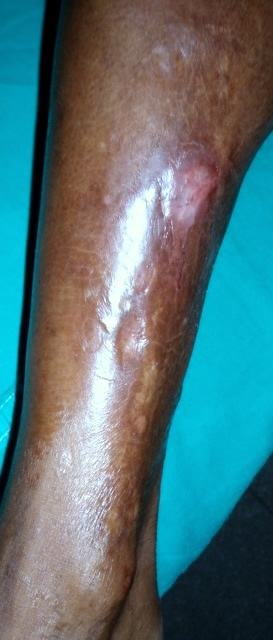
No presenta otros nódulos en el resto de su tegumento. No hay signos clínicos de actividad de su enfermedad de base. No presenta criterios diagnósticos para otra enfermedad reumática superpuesta.
Antecedentes personales patológicos: sin particularidades.
Metodología de estudio
- Examen hematológico: Glóbulos blancos: 12.000 x mm3 y eritrosedimentación 1º hora 30 mm/h. Resto del examen es normal.
- Examen del metabolismo fosfocalcico: normal
- Examen inmunológico: anticuerpos antinucleares negativos- complemento sérico (C3-C4-Ch50) dentro de límites normales- Proteinograma dentro de los límites normales.
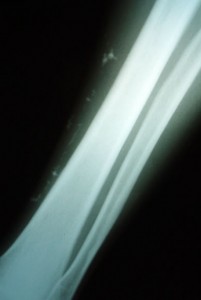
- Radiografía del miembro afectado: presencia de imágenes radiopacas en zona de palpación indurada. Foto nº2
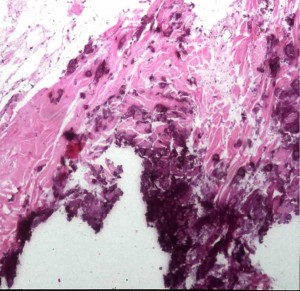
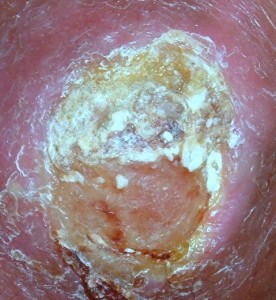
- Biopsia de las lesiones. Foto nº3
Diagnóstico
Calcinosis cutis en esclerodermia localizada
Manejo
- Colchicina 1 mg/día
Comentario
La presencia de nódulos duros en el tejido cutáneo obliga al diagnóstico diferencial con otros nódulos de origen no calcico: tofos gotosos, nódulos reumatoides, xantoma tuberoso, y la enfermedad por deposición de cristales.
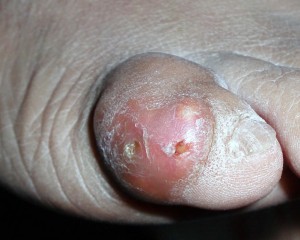
Sin embargo por los estudios realizados a nuestra paciente podemos hacer el diagnóstico de calcificación cutánea o calcinosis cutis. Este es un signo cutáneo inespecífico. Constituye un depósito precipitado de fosfato cálcico en la piel y en el tejido celular subcutáneo. Su distribución es variada, generalmente aparecen en zonas de roce o trauma. Su presencia en colagenopatías es muy frecuente; de allí que se impone el diagnóstico diferencial con otras entidades. Se observan como nódulos duros que pueden aparecer en piel aparentemente sana o sobre lesiones residuales de proceso inflamatorios previos (foto nº 4-5-6).
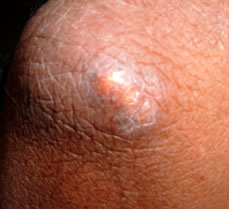
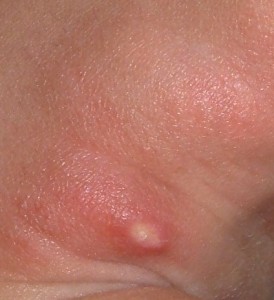
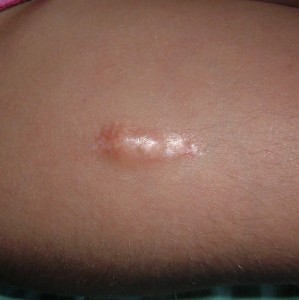
Eventualmente pueden ser fluctuantes y fistulizarse drenando un material blanquecino y se produce extrusión de calcio por la herida. En estos momentos son proclives a la infección secundaria. Puede llevar a disfunción y constituyen una molestia constante si se encuentran en zonas sometidas a roces o presión. (Foto nº7).
La radiografía muestra una estructura radioopaca.(Foto nº2)
La imagen histológica confirma la presencia de calcio. (Foto nº3)
El estudio de la paciente nos lleva a descartar otras causas de nódulos por depósito de calcio, ya que la forma metastásica (asociada a fallo renal crónico -como muestra la imagen- no difiere en su aspecto clínico).
(Foto nº8) Se concluye que la paciente presenta una calcinosis cutis distrófica localizada subyacente a la placa de esclerosis.
Clasificación de calcinosis cutis
I. Distrófica
a) localizada
b) generalizada
Etiología
Dermatomiositis
Esclerodermia
Lupus eritematoso
Paniculitis
Porfiria cutánea tarda
Sindrome Ehlers-Danlos
Pseudoxantoma elastico
Sindrome de Werner
Neoplasias cutáneas benignas
Pilomatrixoma
Quiste tricolémico
Lipoma
Angioma
Neoplasias malignas
Epitelioma basocelular
Sarcomas
Infecciones
Trauma
Cuerpo extraño
Hematoma
Necrosis de tejido adiposo
Lesiones cutáneas inflamatorias
Acne
Ulcera de pierna
Cicatrices- Queloide
II. Metastásica
a) hipercalcémica
b) normocalcémica
Etiología
Fallo renal crónico
Hipervitaminosis D
Sindrome Milk-alkali *
Neoplasias
Enfermedad ósea destructiva
ca. Metastático
mieloma múltiple
osteomilitis
Calcifilaxis
Sarcoidosis
Pseudoxantoma elastico
III.Idiopática
a) localizada
b) generalizada
Etiología
Calcinosis tumoral
Nódulo subepidérmico calcificado
Sindrome de Down
Calcificación idiopática del escroto
IV Iatrogenica
Etiología
Inyecciones
Soluciones intravenosas
* Sindrome Milk-alkali Es causada por la ingestion exagerada de leche y alcalisis que genera hipercalcemia. Si no es reconocida y permanece sin tratamiento puede conducir a calcificación metastática y fallo renal.
La calcificación cutánea distrófica se presenta como agregados de hidroxiapatita (cristales de fosfato de calcio) en tejidos blandos debido probablemente a alteraciones ultra estructurales del tejido colágeno causadas por la enfermedad de base.
La frecuencia de aparición es mayor en dermatomiositis, seguida de esclerodermia sistémica y por último en lupus eritematoso. La presencia de lesiones de calcinosis cutis en esclerodermia localizada no es frecuente. Muller y cols. revisan 381 casos de esclerodermia y hallan un solo paciente con esclerodermia localizada linear asociado a calcinosis cutis.
Se realiza una revisión de la bibliografía sobre calcinosis cutis y esclerodermia:
- La calcinosis cutis es una complicación de la esclerodermia de larga evolución
- En esclerodermia sistémica variedad cutáneo limitada suele afectar las articulaciones y la punta de los dedos
- Los depósitos profundos afectan tendones, músculos y huesos
- Pueden constituir un sitio de infección recurrente y restringir la movilidad de las articulaciones
- No se halla alteración del metabolismo fosfocalcico y el calcio sérico es normal
- La administración de calcio para la prevención de la osteoporosis en estos pacientes no está contraindicada.
- El tratamiento de estas lesiones suele ser decepcionante por la falta de respuesta del cuadro.
- Diversas drogas han sido reportadas como opciones terapéuticas en la reducción de la calcinosis, sin embargo muy pocas de ellas son realmente efectivas: diltiazen- colchicina- alendronato
Conclusión
Se presenta un caso de calcinosis cutis en esclerodermia localizada de larga evolución. El estudio de la paciente descarta otras causas de calcinosis y nos lleva a una revisión de la asociación de este cuadro en la evolución de la esclerodermia.
Bibliografía
- Abdallah-Loft M.:: Regression of cutis calcinosis with diltiazem in adult dermatomyositis. Eur J Dermatol 2005; 15 (2): 102-4
- Connolly K. : Scleroderma. Dermatologic Therapy vol 14, 2001:81-94
- Fartasch M.: Mineralization of collagen and elastic fibers in superficial dystrophic cutaneous calcification: an ultrastructural study. Dermatologica 1990; 181:187-192
- Gonzalez M.: Calcinosis cutánea en lupus eritematoso sistémico:clínica, estructura, ultraestructura y tratamiento Dermatología Venezolana.2004 Vol. 42, Nº 2 :38-42
- Muller S.: Calcinosis cutis: Its relationship to scleroderma. Arch. Dermatol 1959, vol 80:53/15-53/21.
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
