Dra. Maira González. Servicio de Dermatología de la Ciudad Hospitalaria " Dr. Enrique Tejera". Valencia
Paciente: I.R.
Tipo de piel: III/ VI Fitzpatrick.
Motivo de consulta: Aumento de volumen de labio inferior.
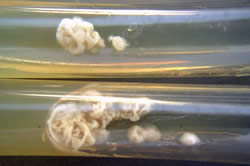
Enfermedad actual: Se trata de paciente masculino de 58 años de edad, natural y procedente de Guacara, Estado Carabobo, quien consultó en mayo de 2005 por presentar macroquelia en labio inferior de dos meses de evolución, ulceración de 4 cm con puntillado hemorrágico en su superficie, además enfermedad periodontal crónica con sacos periodontales profundos, sarro dental abundante y movilidad dentaria.
Caso presentado previo consentimiento informado del paciente.
Antecedentes familiares: No contributorios.
Antecedentes personales: No contributorios.
Estudios paraclínicos:
- Laboratorio: DLN.
- Estudio micológico:
Fig. 3: Examen directo con KOH 20% (400x)
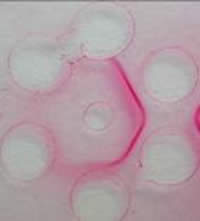
- Estudio inmunológico: Paracoccidioidina 15 mm e histoplasmina 0 mm (lectura a las 48 horas), PPD 0 mm (lectura a las 72 horas), inmunodifusión doble contributorio (título 1:4).
Fig. 5
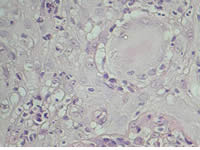
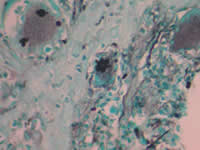
- Estudio histopatológico: Dermatitis de patrón granulomatoso con células gigantes y levaduras multigemantes, intracitoplasmaticas. Células inflamatorias tipo polimorfonucleares neutrófilos e histiocitos. Coloración de metalamina argéntica de Grocott contributorio para la identificación del hongo.
Fig. 6: Biopsia (H-E 400x)
Fig. 7: Biopsia (Grocott 400X)
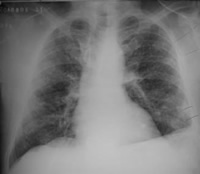
- Estudio radiológico: Hiperventilación pulmonar con infiltrado de aspecto intersticial a predominio parahiliar bibasal.
Fig. 8
- Tratamiento: Trimetoprim/Sulfametoxazol a dosis de 160/800 mg/VO/TID, con evolución satisfactoria al mes de tratamiento, asintomático hasta los 12 meses.
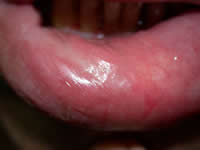
Fig. 9: Post-tratamiento (12 meses)
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998

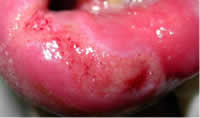
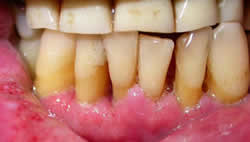
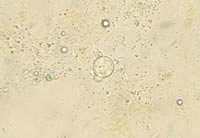
me parece un bello caso de paracocciodomicosis.
Impresiona clínico-patológicamente como una Paracoccidiomicosis. Me plantearía la posibilidad de utilizar anfotericina B a dosis iniciales de 0.25 mg/kg y aumentar progresivamente a un máximo de 1 mg/Kg o en su lugar el Itroconazol 200-400 mg o.d. Y mantener tratamiento por l año. Saludos cordiales. Dr. Guillermo Planas. Dermatología-Dermatopatología. Ccs-Vzla.
Es la forma crónica tipo adulto de la Paracoccidioidomicosis, agente: Paracoccidiodes brasiliensis. El tratamiento de elección es Itraconazol 200 mg/día y una alternativa mas barata es la combinación trimetoprima/sulfametoxazol, el uso de anfotericina B solo se justifica en casos muy graves que comprometan la vida del paciente, además las recaídas son muy frecuentes con el uso de Anfo B, con itraconazol la eficacia supera el 93% de los casos.
Saludos
Dr. Juan Antonio Chassaigne
RESPUESTA DEL CASO:
El diagnóstico clínico es Paracoccidioidomicosis Multifocal y su agente etiológico es el hongo dimorfo Paracoccidioides brasiliensis. Las conidias del hongo penetran por vía inhalatoria y causa el complejo ganglionar linfático en el pulmón. El hongo puede diseminarse por vía hematógena a otros órganos preferiblemente a los ganglios linfáticos cervicales y a la cavidad bucal. Las lesiones de la mucosa bucal son el motivo de consulta más común, manifestándose como una enfermedad periodontal y úlceras con un puntillado hemorrágico, éstas se encuentran a menudo en labios, encías, paladar y faringe, pudiendo extenderse hasta la piel. Las características clínicas expresadas en la mucosa bucal y ligamento periodontal son la clave del diagnóstico. Es de hacer notar que el hábitat de la cuenca del lago de Valencia es ideal para el crecimiento del Paracoccidioides brasiliensis y el hongo es inhalado por sus habitantes. En la actualidad el pronóstico es excelente cuando se realiza un diagnóstico a tiempo e instaura tratamiento preferiblemente con Itraconazol. Sin embargo las variables económicas y sociales del paciente favorece la prescripción de las Sulfas durante 12 meses sin recaída hasta año después. El tratamiento local incluyó tartrectomía y restauración de la salud periodontal y bucal para contrarrestar la proliferación del hongo. En formas graves y diseminadas el tratamiento sistémico de elección es la Anfotericina B y en la actualidad el Voriconazol como alternativa.
Msc. Fernando Gómez Daza
Lab. de Micología del Servicio de Dermatología
Ciudad Hospitalaria ¨Dr. Enrique Tejera¨. Valencia. Venezuela
Cordial saludo, acabo de leer su artículo y me llamó mucho la atención la controversia que generó el manejo terapéutico del paciente, hace 12 dias nos llega un paciente de 49 años de edad. masculino, fumador desde hace 30 años, con gran lesión ulcerada en carrillo derecho con fondo maculopapular, de 4 meses de evolución,se realizan biopsias y citologías con diagnóstico por patología de posible paracoccidiomicosis?? aún se espera RX de Torax, y se iniciará hoy mísmo manejo antifúngico intrahospitalario, me gustaría compartir con ustedes las fotos clínicas y evolución del paciente. De antemano muchas gracias y en espera de su respuésta.MFN.
Maria Fernanda Navia Jutchenko.
ESTOMATOLOGA Y CIRUJANA ORAL. UAM. COLOMBIA
En Colombia lo que más usamos, es itraconazol, cuando el paciente puede hacer el gasto, ketoconazole, cuando no puede… y buscar TBC.
Un saludo,
jairo Mesa Cock
Manizales, Colombia
Hasta el 30% de los pacientes con para, tienen TBC.
un saludo,
Jairo Mesa Cock
De acuerdo con el Dr. Mesa es relativamente frecuente la asociación de Para con TBC, nosotros en Falcón que es área endémica tambien vemos la asociación de Histoplasmosis y TBC, en lo que si no estoy muy de acuerdo es en la alternativa al itraconazol en pacientes de bajos recursos nos va mucho mejor con trimetropim-sulfametozaxol y evitamos los numeros efectos adversos del Ketoconazol a largo plazo (son tratamientos que superan los 6 meses a 1 año)