Los médicos dermatólogos y los odontólogos somos los profesionales de la salud que con mayor frecuencia usamos anestésicos locales, bien sea en forma de geles, cremas o infiltrativa en pequeños o medianos campos durante la práctica diaria en los procedimientos de cirugía dermatológica y/o cosméticas.
El conocimiento sobre las diferentes moléculas de anestésicos, estructura química, mecanismos de acción, dosis, efectos colaterales, interferencias y los posibles efectos alérgico, por otro lado, un exhaustivo interrogatorio y un detallado examen físico del paciente, es el recurso fundamental que le permite al profesional de la salud prever una posible complicación y si esta se presentara saber cómo actuar para disminuir los riesgos y evitar inconvenientes mayores que pongan en peligro la vida del paciente.
Muchos pacientes, incluso médicos, pueden confundir una reacción tipo síncope (efecto vagal) por el dolor o el miedo que produce la inyección de la anestesia con la alergia a la misma o con los efectos secundarios de la adrenalina cuando el paciente presenta taquicardia o palpitación, esta adrenalina, casi siempre presente en los anestésico de uso en los consultorio dermatológicos, constituye hoy día un agregado frecuente y de gran valor terapéutico en este grupo de medicamentos..
Las propiedades de la actividad de la célula nerviosa está basada en una gran diferencia de la concentración de electrolitos entre el fluido extracelular y el citoplasma intracelular; el fluido extracelular tiene una alta concentración en sodio (Na+) y baja concentración en potasio (K+), lo contrario es válido para el citoplasma intracelular de la célula nervioso.
La membrana celular en reposo es pobremente permeable al ion sodio (Na+) lo cual permite el mantenimiento del gradiente del sodio (Na+) a través de la membrana . Cuando ocurre la excitación del nervio hay una secuencia rigurosa de eventos; inicialmente ocurre un periodo de despolarización gradual y lenta, como resultado de la entrada del ion sodio (Na+) a través de la membrana de la célula nerviosa, cuando el potencial eléctrico de transmembrana decrece de un potencial de reposo (aproximadamente -70 mV) a entre -60 y 50 mV se produce el disparo del potencial, permitiendo una rápida salida, asociado a una desporalización aproximadamente a +40 mV. Cuando la desporalización es completada la permeabilidad de la membrana celular cambia, comenzando una vez más la impermeabilidad relativa al ion sodio (Na+), los – 70 mV entran en potencial de reposo alcanzado por la salida del ion potasio (k+). Una vez que el potencial de reposo es archivado , el exceso del ion sodio (Na+) dentro de la célula y de potasio fuera de la célula es invertido por acción de un ATP impulsador de la bomba de Na+ y K+ la cuales restablecen el estatus electrofisiológico del nervio a su estatus de reposo normal.
Los estudios han demostrado que la primera acción de los anestésicos locales es inhibir la fase despolarización del proceso de excitación.
El mecanismo exacto por lo cual los anestésicos locales bloquean el movimiento o transporte ion sodio (Na+) a través del de la membrana celular no es totalmente conocido, pero dos teorías han sido propuestas, 1) teoría es la de los receptores específicos, los anestésicos locales difunden a través de la superficie interna de la membrana celular y se unen a receptores específicos y de esta forman abren los canales del sodio. Esta acción altera tanto la estructura como la función de los canales inhibiendo, de este modo, el movimiento del ion sodio (Na+) 2) Teoría propuesta del mecanismo de acción, es la expansión de la membrana, en esta teoría el anestésico local se absorbe de manera inespecífica dentro de la membrana celular. Esto resulta de una expansión de la membrana y subsecuentemente estrechez de los canales del sodio; Es muy posible que ambos mecanismos jueguen un rol en la acción de los anestésicos tópicos.
Las actividades farmacocinéticas de los anestésicos locales dependen de sus capacidades tanto para difundirse a través de la membrana de las células nerviosas como para unirse a los receptores intracelulares.
Los agentes que son más solubles en lípidos se difunden más fácilmente a través de las membranas celulares y, por lo tanto, producen una anestesia más potente, es decir se necesitan concentraciones más bajas para su efecto anestésico.
Sin embargo, la duración de la actividad es una función de la unión a proteínas. Los anestésicos con un mayor grado de unión a proteínas (receptores) producen un período de acción más prolongado.
CARACTERISTCAS FUNCIONALES DE LOS ANESÉSICOS LOCALES
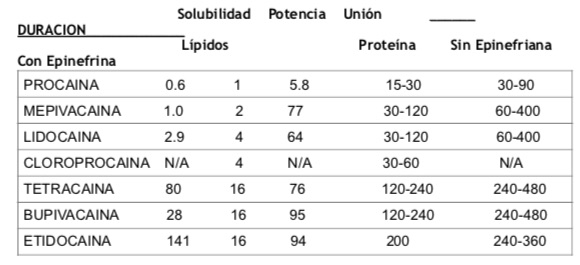
Mientras que el anillo aromático es el principal responsable de la naturaleza lipofílica de estos agentes, los cambios en el grupo aromático o en el grupo amino pueden alterar las características de solubilidad en lípidos / agua.
Finalmente, el éxito en el uso de estas moléculas, dependen, fundamentalmente , en el mejor conocimiento de los mismos.
Los anestésicos locales constituyen un recurso importante en la evolución de la cirugía dermatológica y estética.
Rolando Hernández Pérez
 PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998
PIEL-L Latinoamericana Publicacion periodica en dermatologia | Fundada en 1998

Felicidades que sigan los éxitos de tan prestigiosa revista Piel Latinoamericana
Excelente nota .
Realmente hoy en día, nos SORPRENDEMOS QUE hubo práctica de la Dermatología SIN contar con la LIDOCAINA como anestésico local.
SIN EMBARGO , la LIDOCAINA se «inventó» solamente en 1943 .
Creo que con los Corticoides y los Antibioticos , los anestésicos locales, son los Grandes inventos medicos del Siglo XX sin los que no concebimos la vida profesional de hoy…